Как выводят из комы в реанимации. Искусственная кома
Искусственная кома, это процедура во время которой пациента погружают в бессознательное состояние. При которой все жизненно важные функции организма замедляются и происходит полное отключение рефлекторных функций человека.
Такой вид процедуры применяется крайне редко и только в исключительных случаях. Например, когда отсутствуют другие методы, что бы обезопасить организм человека от негативных последствий. Чаще всего ее используют при лечении и операциях на головном мозге, а также при черепно-мозговых травмах, что бы исключить сильные и . В некоторых случаях она используется заместо основного наркоза и при сложных, длительных операциях.
Симптомы искусственной комы
Основное действие такой комы заключается в замедлении метаболизма тканей головного мозга человека и снижение кровотока в нем. В результате чего происходит сужение его сосудов и падение внутричерепного давления. В таком состоянии намного проще и безопаснее снимать отеки мозга и появляется большая возможность избежания некроза.
Процедура введения в искусственную кому проводится в специальных отделениях интенсивной реанимации, при которой, человеку постоянно вводятся лекарственные средства под постоянным контролем. Для этих целей чаще всего применяются барбитураты, которые угнетают центральную нервную систему. После их применения появляются симптомы, такие как:
- Существенное сокращение частоты сердечных сердцебиений.
- Снижение температуры тела.
- Падение артериального давления.
- Отмена всех рефлекторных движений и чувств человека.
- Бессознательное состояние и отключение всех мышц.
- Остановка работы желудочно-кишечного тракта.
Во время искусственной комы у человека происходит нехватка кислорода, поэтому во многих случаях его подключают к искусственной вентиляции легких. Во время такой процедуры, пациенту подается кислород из специального баллона прямо в его легкие, а углекислый газ из них удаляется.
Также, во время пребывания человека в коме, за всеми его жизненно важными показателями постоянно следит специальная медицинская аппаратура. Которую в свою очередь контролируют анестезиологи и реаниматологи.
Возможные последствия и осложнения искусственной комы
Большинство врачей уверены, что многие осложнения такого вида комы зависят от причин, из-за которой в нее вводили пациента. Многие же осложнения, связаны прежде всего из-за искусственной вентиляции легких, которая дает множество различных осложнений на дыхательные пути. К ним можно отнести: Бронхиты, пневмонии, пневмоторакс, спайки и закупорки сосудов.
Не мало осложнений происходит и на фоне нарушения гемодинамики (движение крови), почечной недостаточности. Отмечаются и случаи различных неврологических заболеваний у пациента, после его выхода из комы.
Диагностика комы
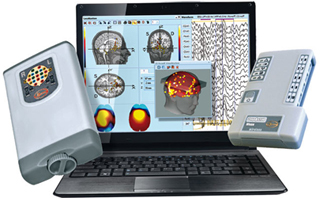 В современной медицине, диагностика такой комы происходит с помощью очень множества приборов и показателей. Обязательными условиями являются показатели работы коры головного мозга. Для этого применяется электроэнцефалограф. Он производит постоянный контроль и мониторинг за его состоянием. Без такого прибора и его показателей считается невозможным введение пациента в искусственную кому.
В современной медицине, диагностика такой комы происходит с помощью очень множества приборов и показателей. Обязательными условиями являются показатели работы коры головного мозга. Для этого применяется электроэнцефалограф. Он производит постоянный контроль и мониторинг за его состоянием. Без такого прибора и его показателей считается невозможным введение пациента в искусственную кому.
Степень кровотока в мозге и его циркуляцию измеряют с помощью специального прибора, который вводят в ткани мозга. Существует и радиоизотопный метод измерения кровообращения в мозге.
Для контроля самой работы мозга, измеряет его внутричерепное давление , для этого в него устанавливают вентрикулярный катетер. Что бы оценить количество кислорода и других некоторых веществ в головном мозге, а значит и узнать его степень метаболизма, берут кровь на анализ, которая вытекает из яремной вены.
Во многих случаях диагностики также применяется компьютерная томография и магнитно-резонансная томография . Они позволяют получить множество данных, например такие как: кровоток в головном мозге и прогнозируемый исход искусственной комы.
До сих пор между врачами, ведется множество споров, при каком состоянии пациента его можно считать безнадежно больным. Во многих западных странах врачи считают безнадежно больными людей, которые больше полугода лежат в таком вегетативном состоянии.
Лечение
 Если правильно говорить, искусственная кома это не совсем заболевание, а определенные медицинские действия по особым указаниям. Основное ее предназначение, это уменьшение риска в ряде тяжелых заболеваний и патологий во время врачебного вмешательства. Например к ним можно отнести или инсульт. Для избежания последствий этого заболевания и удаления тромба, человека часто вводят в искусственную кому. Но правда такой метод лечения имеет определенные риски.
Если правильно говорить, искусственная кома это не совсем заболевание, а определенные медицинские действия по особым указаниям. Основное ее предназначение, это уменьшение риска в ряде тяжелых заболеваний и патологий во время врачебного вмешательства. Например к ним можно отнести или инсульт. Для избежания последствий этого заболевания и удаления тромба, человека часто вводят в искусственную кому. Но правда такой метод лечения имеет определенные риски.
Сама кома может длиться от нескольких часов, до нескольких месяцев, в зависимости от заболевания которое вызвало ее. Выводят пациента из нее, в случаях благополучного лечения и при устранении последствий заболеваний. Это делается по результатам общего обследования человека.
Прогноз заболевания
Существует достаточно много рисков данной процедуры и они довольно высоки. Но в некоторых определенных случаях они вполне оправданы. Самые плохие прогнозы связаны с черепно-мозговыми травмами, инсультах и разрывах артериальной аневризмы. Давно доказано, что чем продолжительнее пациент находится в искусственной коме, тем неутешительнее его прогноз. Критической датой считается один год. Если после его происшествия человек не вышел из нее, то шансы на благополучный исход крайне малы.
Недавно проводилось исследование при котором выяснилось, что после года нахождения в коме, больше половины пациентов не смогли выйти из нее или остались с тяжелыми необратимыми последствиями. И только каждый десятый больной показал хорошие результаты, без серьезных последствий.
По правилам, всем пациентам прошедшим искусственную кому назначается длительная реабилитация и лечение, во время которого проводятся различные обследования. Восстановительный период довольно долгий и обычно он не меньше года.
Говоря медицинскими терминами, кома – погружение больного в состояние бессознательности на некоторое время, во время которого значительно притормаживается деятельность , и наблюдается отсутствие рефлексов.
Такая мера необходима в случае, если медики не знают иного варианта сохранить организм больного от нежелательных патологий головном мозге, которые представляют угрозу для жизни. Изменения в коре и подкорке представляют собой отечность тканей мозга, кровоизлияния, сопровождающиеся черепно-мозговыми травмами.
При этом, искусственная кома является заменой общего наркоза в ситуациях, когда необходимо провести сложную срочную операцию на головном мозге, или же любое хирургическое неотложное действие. Так же имеет место кома после операции на головном мозге, когда необходим период, за который организм оправится от хирургического воздействия и снизится риск наступления последствий, исправить которые невозможно.
Для чего прибегают к введению пациента в состояние искусственной комы? Искусственная кома после операции на головном мозге - метод, применяемый для того, чтобы притормозить процесс метаболизма мозговых тканей, а также понизить мощность кровотока церебральных сосудов. В итоге, просвет сосудов сужается, давление внутри черепной коробки снижается. Такое состояние помогает избавиться от отечности мозговых тканей и миновать развития некроза.
Применение такого метода возможно лишь в условиях реанимационного отделения либо интенсивной терапии, так как постоянно необходимо введение конкретной дозы определенного препарата. В основном используют барбитураты, которые подавляют ЦНС. Чтобы погрузить пациента в кому медикаментозным путем, понадобиться большая доза, которая пропорциональна хирургическому наркозу. Как только препарат начинает своё действие – симптомы искусственной комы проявляются:
- Происходит полное расслабление мышечной массы, и пациент не имеет возможности двигаться;
- Отсутствуют рефлексы;
- Понижается температура тела;
- Снижается артериальное давление;
- Сокращается число сердечных сокращений;
- Замедляется предсердно-желудочковая проводимость;
- Блокируется деятельность пищеварительной системы;
Стоит сказать, что с целью восполнения нехватки кислорода в организме, пациента немедленно переводят на искусственную вентиляцию легких. Иначе говоря, в легкие искусственно поступает кислородная масса. Это способствует насыщению крови кислородом, и выведению углекислого газа.
В период нахождения пациента в коме, все показатели результатов его жизнедеятельности поступают на экраны специальной техники и находятся под непрерывным контролем анестезиолога и специалистов отделения, в котором лежит пациент.

На сегодня методы диагностики комы осуществляются с использованием специального методологического комплекса. Обязательной является процедура фиксации показателей мозговых функций с использованием электроэнцефалографии – изучение деятельности коры мозга. Кома становится возможной при наличии постоянного наблюдения аппарата, подключенного к пациенту.
Способ вычисления показателей гемодинамики церебральных сосудов представлен оцениванием микроциркуляции, и радиоизотопным измерением кровообращения мозга.
Головной мозг пациента, который находится под действием препаратов для введения в состояние комы, изучается методом измерения давления желудочков мозга. Для этого в них устанавливается вентрикулярный катетер. Оценка процесса метаболизма мозговых тканей способствует определению степени кислородной насыщенности и содержания составляющих венозной крови, которая оттекает от органа, который мы называем «мозговой центр». Производится она методом анализа крови, взятой из яремной вены.
Диагностика искусственной комы включает в себя использование методов визуализации, а также компьютерную томографию, МРТ, позитронно-эмиссионную компьютерную томографию. Наряду с другими способами, оценка кровотока компьютерной и магнитно-резонансной томографией проводится с целью определения последствий комы.
Ученые спорят на тему, с какого момента кома считается безнадежной. Клиническая практика запада имеет опыт признания больных безнадежными после перенесенной травмы головного мозга, когда они не имеют возможности обслуживать себя и на протяжении длительного времени находятся в вегетативном состоянии. В такой ситуации установить диагноз можно, исходя из установления первопричины заболевания, оценивания состояния больного и периода, на протяжении которого он пребывает в состоянии комы.
Учитывая, что состояние искусственной комы не является заболеванием, а относится к целенаправленным действиям, которые осуществляются по определенным показаниям, уместно говорить о мерах терапии путем введения в искусственную кому человека. После операции на головном мозге кома – состояние, спасающее организм от нежелательных необратимых последствий.
Показаниями, которые указывают на необходимость применения метода искусственной комы, являются послеоперационное состояние, перенесенная пневмония, инсульт.
Среди причин, которые способствуют применению меры состояния комы, как способа избежать наступления тяжких последствий вследствие патологий кровообращения – инсульта. Данное заболевание поражает участок мозга, в результате чего последствия наступают по истечению нескольких часов. Дабы миновать этих последствий, при этом удалив тромб, возникает необходимость введения пациента в бессознательное состояние – кому. Но применять такой метод терапии довольно рискованно и опасно.
Период, на протяжении которого пациент находится в состоянии искусственного обеспечения, связан с характеристикой и тяжестью перенесенной травмы или развивающейся болезни. Он может длиться несколько дней, а иногда и несколько месяцев. Возвращение пациента к жизни начинается после констатации ликвидации посттравматических последствий либо проявлений болезни – учитывая заключение проведенного всеобщего исследования организма больного.
Результаты перенесенной комы
Опыт нейрохирургов говорит о том, что последствия такого состояния напрямую зависимы от первопричины заболевания, которая, в свою очередь, стала основанием погружения больного в такое состояние.
Большинство наступивших последствий после состояния комы наступает в связи с длительным нахождением под аппаратом искусственного дыхания, что влечет множество побочных признаков. Сюда относят осложнения дыхательной системы, которые проявляются в виде пневмонии, трахеобронхита, пневмоторакса, стенозе трахеи, пролежней свищей на боковых стенках пищевода и трахей.
Помимо перечисленного, результат перенесенной искусственной комы может быть выражен в нарушении циркуляции кровяного потока по сосудистой сетке, изменении работы ЖКТ, который на протяжении длительного времени не функционировал. Имеют место случаи нарушений в плане неврологии, после того как пациент вышел из состояния медикаментозной комы.
Хочется отметить, что чрезвычайно важным является предоставление полной информации о перенесенных больным заболеваниях. Это может способствовать определению первопричины, которая вызвала необходимость или стала основанием введения пациента в такое состояние.
Самым нерадушным прогнозом комы является результат перенесенного субарахноидального кровоизлияния. Происходит данный процесс в артерии либо получением травмы головы. Чем длительней период пребывания в бессознательном состоянии пациента – тем меньше у него шансов на выздоровление.
Специалисты Великобритании провели исследование, по результатам которого последствия длившейся , представлены следующими показателями: около 60% больных скончались, либо вернулись к жизни с некоторыми непоправимыми последствиями (уровень их жизни равен уровню существования растения), около 30 % пациентов после возвращения к жизненному состоянию обрели тяжелую , и только оставшиеся 10% полностью восстановили жизненные функции. Данное исследование дало возможность выявить четыре главных отличительных признака, способствующих определению прогноза перенесенной искусственной комы:
- Брадикардию;
- Глубину комы;
- Продолжительность периода данного состояния;
- Показатель стоматосенсорных рефлексов мозга, можно при помощи , количество глюкозы, содержащейся в крови, показатель биохимического состава ликвора и т.д.

Прогнозировать в подобных случаях сложно, так как все зависит от оснований и того, насколько усугубилось состояние больного за период комы. В случае, если появилась возможность ликвидировать причину комы, то есть шанс на полное восстановление человека. В некоторых ситуациях наблюдаются повреждения в тканях мозга, которые приводят к инвалидности пациента, а иногда и вовсе невозможности прийти в сознание.
Предварительно говорить о том, восстановит ли человек свое здоровье после такого состояния – неуместно. Ведь есть показания тех, кто перенес кому и полностью восстановил здоровье, не учитывая страшных прогнозом медиков.
Видео
Искусственная кома . с точки зрения клинической медицины, — это временное погружение пациента в бессознательное состояние, при котором происходит глубокое торможение деятельности коры и подкорки головного мозга и полное отключение всех рефлекторных функций.
К такой мере прибегают только тогда, когда врачи не видят иного способа обезопасить организм пациента от возникновения необратимых мозговых изменений, угрожающих его жизни. К ним относятся компрессионное воздействие на ткани мозга и их отек, а также кровоизлияния или кровотечения, которые сопровождают тяжелые черепно-мозговые травмы или заболевания церебральных сосудов.
Кроме того, искусственная кома может заменять общий наркоз в случаях проведения неотложных операций большого объема либо при сложных хирургических вмешательствах непосредственного на головном мозге.
Симптомы искусственной комы
Зачем вводят в искусственную кому? Чтобы замедлить метаболизм тканей мозга и снизить интенсивность церебрального кровотока. В результате сосуды мозга сужаются, и внутричерепное давление падает. В таком состоянии можно снять отек тканей мозга и избежать их омертвения (некроза).
Введение в состояние искусственной комы производится в отделениях реанимации и интенсивной терапии путем постоянного введения контролируемой дозы специальных препаратов. Чаще всего это барбитураты или их производные, угнетающие центральную нервную систему. Для погружения в медикаментозную кому подбираются высокие дозы, соответствующие стадии хирургического наркоза.
После начала действия препарата проявляются симптомы искусственной комы:
- полное расслабление мышц и обездвижение; отсутствие всех рефлексов (глубокое бессознательное состояние); падение температуры тела; снижение артериального давления; значительное снижение ЧСС (частоты сердечных сокращений); замедление предсердно-желудочковой (атриовентрикулярной) проводимости; блокировка деятельности желудочно-кишечного тракта.
Следует отметить, что для компенсации дефицита кислорода, который должен был бы испытывать головной мозг вследствие снижения сердечного ритма, пациентов сразу же подключают к аппарату искусственной вентиляции легких (ИВЛ). То есть в легкие принудительно подается дыхательная смесь из сжатого осушенного воздуха и кислорода. В результате чего кровь насыщается кислородом, а углекислый газ из легких удаляется.
Во время пребывания пациента в состоянии искусственной комы показатели всех его жизненных функций фиксируются специальной аппаратурой и постоянно контролируются анестезиологом и врачами-реаниматологами отделения интенсивной терапии.
Диагностика искусственной комы
На сегодняшний день диагностика искусственной комы проводится с помощью целого набора методов.
Обязательный метод определения функциональных показателей мозга – мониторинг активности коры головного мозга путем электроэнцефалографии. Собственно сама искусственная кома возможна только при условии постоянного контроля электроэнцефалографа, к которому пациент подключен постоянно.
Метод измерения мозгового кровотока (церебральной гемодинамики) имеет такие способы оценки микроциркуляции, как локальная лазерная флуометрия (с введением в ткань мозга датчика) и радиоизотопное измерение общемозгового кровообращения.
Состояние головного мозга пациента, находящегося в состоянии искусственной комы, проводится путем измерения внутричерепного давления в желудочках мозга — с установкой в них вентрикулярного катетера. Метод оценки метаболизма в тканях головного мозга позволяет определить степень насыщения кислородом и содержание некоторых компонентов в венозной крови, оттекающей от мозга – путем периодически проводимого анализа крови из яремной вены.
Также в диагностике искусственной комы используются методы визуализации, в том числе компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная компьютерная томография (ПЭКТ). Вместе с методами измерения мозгового кровотока КТ и МРТ применяются в нейрореаниматологии при определении прогноза исхода искусственной комы.
Специалисты ведут споры относительно того, когда считать состояние комы безнадежным. В клинической практике многих западных стран безнадежными считают пациентов с травматическим повреждением головного мозга, которые постоянно находятся в вегетативном состоянии в течение более шести месяцев. При этом такой диагноз устанавливается на основе идентификации причины синдрома, клинической оценки состояния пациента и продолжительности пребывании в коме.
Лечение искусственной комы
В данном контексте формулировка «лечение искусственной комой» представляется нам более уместной, поскольку искусственная кома — это не болезнь, а целенаправленные клинические действия по медицинским показаниям.
Такими показаниями обусловлены искусственная кома после операции, искусственная кома при пневмонии или искусственная кома при инсульте.
Так, искусственная кома после операции была применена в отношении знаменитого немецкого автогонщика Михаэля Шумахера, после того, как он, катаясь на лыжах в Альпах, в конце декабря 2013 года получил сильную черепно-мозговую травму. Сначала ему сделали две сложнейшие нейрохирургические операции, а затем ввели в состояние искусственной комы.
Через месяц врачи клиники в Гренобле начали вывод из искусственной комы – путем снижения дозы вводимых препаратов. Однако спортсмен до сих пор, практически уже полгода, находится в коме.
А 18 марта 2014 года 50-летний брат бельгийского монарха принц Лоран попал в больницу с признаками острого воспаления легких. Для более эффективного лечения медики поместили его в реанимацию и ввели в состояние искусственной комы при пневмонии. После двухнедельного коматозного состояния, во время которого было проведено лечение, он был выведен из комы в удовлетворительном состоянии.
Среди причины искусственной комы как способа снижения риска тяжелых последствий нарушения мозгового кровообращения – инсульт мозга (ишемический или геморрагический). При данной болезни происходит очаговое поражение мозга, необратимые последствия которого появляются буквально через несколько часов. Чтобы избежать этого, а также провести удаление тромба, пациента могут ввести в искусственную кому. Однако данный метод лечения довольно рискованный.
Длительность искусственной комы (не вызванной предварительным хирургическим вмешательством) связана с характером и степенью тяжести травмы или заболевания и может составлять от нескольких дней до нескольких месяцев. А вывод из искусственной комы начинается только после исчезновения последствий травмы или признаков заболевания — на основе всестороннего обследования пациента.
Последствия искусственной комы
Нейрохирурги отмечают, что последствия искусственной комы зависят от причины, которая вызвала необходимость введения пациента в данное состояние.
Но многие последствия искусственной комы связаны с тем, что продолжительная искусственная вентиляция легких (ИВЛ) имеет массу побочных эффектов. Основные осложнения затрагивают дыхательную систему и выражаются в трахеобронхитах, пневмониях, закупорке (обтурации) бронхов спайками, пневмотораксе, сужениях (стенозах) трахеи, пролежнях ее слизистой оболочки, свищах в стенках трахеи и пищевода.
Кроме того, последствия искусственной комы выражаются в нарушениях движения крови по сосудам (гемодинамики), патологических изменениях длительно не работавшего желудочно-кишечного тракта, почечной недостаточности др. Также фиксируются многочисленные случаи неврологических нарушений у пациентов после выхода из состояния медикаментозно индуцированной комы.
Прогноз искусственной комы
Самый неутешительный прогноз искусственной комы отмечается при субарахноидальном кровоизлиянии (которое происходит из-за разрыва артериальной аневризмы или черепно-мозговой травмы) и инсульте. И чем дольше человек остается в искусственной коме, тем его шансы на выздоровление меньше.
В Великобритании было проведено исследование, согласно которому последствия искусственной комы, длившейся до одного года, выглядят таким образом: 63% пациентов умерли или вышли из комы с необратимыми когнитивными нарушениями (на «уровне растения»), 27% после выхода из комы получили тяжелую или умеренную инвалидность и лишь 10% пациентов восстановили достаточно хорошее состояние. Это исследование позволило определить четыре важные клинические особенности, которые помогают определить прогноз искусственной комы: брадикардия, глубина комы, ее продолжительность и такие клинические признаки, как показатели стволовых соматосенсорных рефлексов головного мозга на электроэнцефалограмме, уровень глюкозы в крови, биохимические показатели спинномозговой жидкости и др.
Кома
Смерть головного мозга, как исход комы
При коматозном состоянии обычно в организме происходит большое количество изменений метаболических процессов, одним из них является сочетанная энцефалопатия. Чем тяжелее повреждение головного мозга. тем дольше может продолжаться кома. При этом, чем дольше она продолжается, тем меньше шансов на «возвращение» пациента и тем реальнее смерть пациента.
Если спустя шесть часов после впадения в данное состояние зрачки не реагируют на пучок света, это очень тревожный симптом.
Смерть головного мозга – это такая стадия заболевания, при которой мозг не выполняет никаких функций, при этом восстановить их невозможно, так как разрушены ткани либо полностью нарушен обмен веществ в мозговых тканях. Подобное состояние влечет за собой нарушение работы сердца и сосудов, дыхательной системы, желудочно-кишечного тракта, почек. печени. иных важных систем, а также нарушается производство крови. Нередко смерть наступает после агонии, при которой некоторые простейшие функции мозга активизируются, после чего наступает смерть головного мозга.
В конце семидесятых годов в Америке были выработаны параметры, по которым определяют смерть головного мозга: это терминальная кома, прекращение дыхания, исчезновение основных рефлексов, в том числе отсутствие реакции зрачков за свет. Проведение ангиографии позволяет обнаружить отсутствие церебрального кровообращения. У пациента могут действовать спинальные рефлексы. Иногда для установления смерти головного мозга за пациентом следят еще трое суток.
Кроме этого, о смерти головного мозга в результате комы можно судить по:
- отсутствию реакции мускулатуры
- понижению кровяного давления ниже 80 миллиметров ртутного столба
- самопроизвольному падению температуры тела.
Нейрохирурги и нейрореаниматоры дарят шанс выжить многим из тех, кто еще лет пятнадцать назад был обречен умереть сразу
— Сергей Васильевич, люди к вам часто поступают в состоянии комы. Но ведь бывают другие состояния, схожие с комой лишь внешне. К примеру, летаргический сон. Хотя природа его, наверное, совсем иная.
— Действительно, летаргический сон — это не кома, а затяжная психогенная реакция. На первый взгляд она с комой схожа. Однако есть два-три сравнительно несложных неврологических теста, по которым любой нейрореаниматолог от комы его отличит.
— Отличит, но помочь не сможет?
— Это не по его части. Здесь нужен психиатр. Нужно ввести нейролептик — и больной на какое-то время придет в себя. Дальше его нужно лечить психотропными препаратами.
— А может человек таким образом спать долго вне поля зрения медиков?
— Не может. Его нужно по меньшей мере поить и питать через желудочный зонд или внутривенный катетер. В противном случае человек умрет в течение недели.
— По каким еще причинам может наступить коматозное состояние?
— Кома может наступить в ходе инфекционного заболевания, в частности менингита. Бывает, вы знаете, диабетическая кома. Часто кома сопутствует мозговому инсульту и черепно-мозговым травмам.
Поработать для мозга
— Учитывая количество инсультов и травм в последнее время, дело, которому вы служите, чрезвычайно важно. Как вы определили бы его суть?
Идеология спасения проста: начинать оказывать помощь немедленно. И немедленность эта заключается не в том, чтобы ввести какое-то спасительное быстродействующее лекарство, а в том, чтобы обеспечить адекватное поступление кислорода к головному мозгу больного. Только таким образом можно остановить его поражение.
Больные поступают к нам, как правило, в коме. В коме больной чаще всего дышит нормально. Но функция мозга настолько поражена, что нормального количества кислорода в крови ему недостаточно. Большее же количество обеспечивается только искусственной вентиляцией легких. Одна из особенностей нейрореанимации заключается в том, что искусственной вентиляцией лечат не только пораженные легкие, но и мозг!
Еще одна задача реаниматологов — усилить приток крови к мозгу. Для этого больному так же агрессивно, как кислород, вводят жидкость. Кроме того, интенсивно повышают артериальное давление лекарственными препаратами. Все это делается с одной целью: обеспечить приток к мозгу богатой кислородом крови. Но все мы знаем, чем чревато для мозга высокое артериальное давление. Так что риск есть. Реаниматологу приходится «играть на грани фола». Но по-другому нельзя, иначе больного не спасти.
Искусственную вентиляцию легких осуществляют при помощи специальных аппаратов. Первый в нашей стране был создан еще в 60-е годы специально для академика Ландау, который попал в автомобильную катастрофу. Его ученики и друзья скопировали и усовершенствовали шведский аппарат «Энгстрем». Этот наш аппарат «РО» был в 60-м году признан лучшим в мире. С тех пор, к сожалению, устройство его мало изменилось. И такими аппаратами еще оснащены многие клиники.
— Какие аппараты используете вы?
— Наша клиника сейчас прекрасно оснащена. Аппараты искусственной вентиляции настолько «умны», что самостоятельно подстраиваются под ритм дыхания больного и подают ему кислород именно в тот момент, когда тот делает вдох.
— Получается, эффективная нейрореанимация осуществляется только в вашем отделении?
15 - 20 лет назад от тяжелой черепно-мозговой травмы умирали 60 - 70 процентов пациентов. Сегодня - 30 - 35 процентов
— Не только. Специализированные нейрореанимации есть в Москве в Институте нейрохирургии имени Бурденко, в Санкт-Петербурге в Военно-медицинской академии и в Институте нейрохирургии имени Поленова. Кроме того, в больших городах есть клиники, где эффективная нейрореанимационная помощь оказывается отделениями общей реанимации. Но общая беда по всей России — низкая насыщенность контрольно-диагностической аппаратурой: мало приборов для осуществления компьютерной томографии головного мозга, магнитно-резонансной томографии. Без них состояние головного мозга оценить трудно. А ведь так важно знать, где скопилась кровь, на какие участки мозга она давит, куда мозг смещается, насколько эффективны лечебные действия. Именно на этой информации строится тактика нейрохирурга. И чем раньше он эту информацию получит, тем больше вероятность положительного исхода операции. И при травме, и при инсульте клетки мозга гибнут быстро, а как следствие, даже если больной выживает, качество его жизни оказывается сильно сниженным. В лучшем случае обездвижена рука или нога, а в худшем — снижен интеллект или память.
— Вы говорите: промедление смерти подобно. Получается, агрессивно вмешиваться должна уже «скорая». Машины оснащены для решения этой задачи?
— К сожалению, практически это может сделать только спецбригада — бригада интенсивной терапии. В Москве их много, но все равно не хватает. Поэтому сейчас у нас стремятся к тому, чтобы каждая бригада «скорой помощи» была подготовлена для проведения комплекса реанимационных мероприятий и была соответствующим образом оснащена. Задача ее — как можно скорей доставить больного в стационар, в пути обеспечивая усиленное снабжение его мозга кровью и кислородом. Нужна реорганизация и больниц скорой помощи. Наш институт представляет собой пример современного центра экстренной помощи: у нас есть все круглосуточно работающие диагностические службы, операционные, реанимационные отделения. Хотя проблем тоже достаточно, и не последняя — нехватка кадров. Cлишком тяжело работать, слишком низкая заработная плата.
После операции также важно использовать весь имеющийся на сегодня арсенал средств контроля состояния больного. Исходя из современных требований науки нейрохирург во время операции вводит внутрь черепа специальный датчик для постоянного контроля динамики отека мозга пациента в послеоперационном периоде. Но из-за недостатка оснащения такую методику регулярно практикуют только несколько специализированных центров. Также важна информация о достаточности насыщения мозга кислородом, о состоянии и работе сердца. Эти данные тоже отслеживаются непрерывно. На мониторе у изголовья больного — вся информация, которая позволяет оказывать прооперированному пациенту адекватную помощь.
— И это помогает избежать осложнений?
— Если больного на всех этапах лечили именно таким образом, есть надежда, что многие обычно сопрягаемые с инсультом или травмой головного мозга проблемы его минуют. В противном же случае выздоравливать ему придется дольше. А это означает, что он дольше лежит в реанимации.
Отверстие в черепе
— Какие еще методы лечения используются при лечении травмы мозга?
— При некоторых нейрохирургических вмешательствах, к примеру по поводу черепно-мозговых травм, в послеоперационный период мозг очень сильно отекает, и объема черепа ему как бы не хватает. Держаться этот отек может достаточно долго, и последствия могут быть серьезными. Чтобы уменьшить возникающее из-за этого давление на мозг со стороны черепа, хирург иногда убирает часть кости и зашивает ее между мышцами бедра больного.
— Чтобы потом вынуть и вернуть на место.
— Бедро используется как камера хранения? И ничего там с этим кусочком не происходит?
— Кусочек этот в мышцах бедра прекрасно сохраняется, разве что немного уменьшается в размерах. Но это несущественно. Позже, вшитый на свое место в черепе, он работает как основа для нарастания тканей. Кость же начинает нарастать потом — от периферии к центру.
— И долго этот кусочек кости лежит в бедре?
— От месяца до полугода.
— И все это время больной ходит с отверстием в голове?
— Это приемлемо. Важно избегать прямой травмы в незащищенное место. Кстати, не всегда для заращивания дефекта черепа используется родная кость. Иногда ставят титановую или пластмассовую пластинку, она потом прорастает собственной костной тканью.
— Все, что вы рассказали, похоже, высший пилотаж. То есть для всей страны не типично. Или все-таки смертность от черепно-мозговых травм по стране снижается? Существует ли статистика таких смертей?
— Именно статистика и показывает, что на территории страны результаты медицинского вмешательства при черепно-мозговых травмах меняются к лучшему. 15 — 20 лет назад от тяжелой черепно-мозговой травмы умирали 60 — 70 процентов пациентов. Сегодня — 30 — 35 процентов, в лучших клиниках — 20, а среди детей так и вовсе 10 — 12. Если вспомнить, что только в Москве бывает около 5 тысяч пострадавших с тяжелой черепно-мозговой травмой в год, то можете себе представить, сколько жизней удается спасти. А сколько еще можно спасти при достаточном оснащении диагностической и следящей аппаратурой и лекарствами.
— Выжившие восстанавливаются полностью?
— Если из 10 пострадавших выживают 8, то из этих 8 к труду возвращаются 5 — 6. Но что-то в них все-таки меняется. Как правило, снижается память, способность к обучению, могут начаться эмоциональные расстройства. Правда, был у нас пациент из алкоголиков. До травмы был агрессивный, а после выписки, со слов жены, стал спокойный такой и добрый. Но из комы большинство пациентов, даже и вполне добрых по жизни, как правило, выходят через состояние агрессии.
— И долго это длится?
— По-разному. Чаще несколько дней. Но если травмированы, к примеру, лобные доли мозга, состояние агрессии может длиться и несколько недель. Причем агрессия так сильна, что приходится специальными приспособлениями фиксировать руки и ноги, чтобы человек сам себе не нанес увечий. Однако больные потом этого не помнят. Они вообще своего пребывания в реанимационном отделении не помнят, даже если были в сознании и были способны общаться с врачами и родственниками. Это защитная реакция мозга — он предпочитает тратить тот минимум энергии, что у него есть, на восстановление, и ни на что больше.
Вегетативное состояние
— Сколько времени человек может находиться в коме?
— Считается, что если в течение месяца мозг не восстановился до такой степени, что способен воспринимать этот мир, значит, в нем произошли какие-то серьезные изменения.
— И нет способа вывести его из комы?
— Строго говоря, никаких «антикомовых» препаратов еще не изобрели. Это не значит, что нет перспективных лекарств. Но, к сожалению, эффекты большинства предложенных до сегодняшнего дня препаратов пока не получили достаточного клинического подтверждения. Все усилия врачей сводятся к тому, чтобы сохранить возможно большее количество клеток мозга находящегося в коме и создать условия для того, чтобы он все-таки начал функционировать. Искусство нейрореанимации — максимально удачно заменить временно утраченные функции мозга на всех этапах реанимационной болезни.
— А если этого через месяц не происходит?
— Тогда мы его состояние квалифицируем как вегетативное. Журналисты окрестили таких людей «овощами». Врачи считают употребление этого термина неэтичным. У таких больных большинство функций организма сохранено, они могут открывать глаза, делать какие-то слабые движения, но контактировать с внешним миром не способны.
— И это необратимо?
Часть находящихся в вегетативном состоянии медленно, но верно из него выходят. Иногда помогают специально разработанные меры по увеличению внешнего потока информации — с больным разговаривают, включают музыку, вывозят на балкон или улицу. Если при этом ничто не меняется в течение трех месяцев, прогноз очень плохой. Теоретически, если такого больного кормить, поить, обеспечивать санацию легких, оберегать от пролежней, он может жить сколь угодно долго, однако только в условиях отделений реанимации.
Правильнее было бы для этих людей иметь специальные учреждения, как во многих других странах. У нас же они лежат «сверх штата», то есть дополнительных штатных единиц на их лечение не предусмотрено. Поэтому персонал не успевает уделить им достаточно внимания, стараясь в первую очередь спасти вновь поступивших экстренных больных, ведь те в большей опасности. Это совсем не улучшает прогноза жизни находящихся в вегетативном состоянии.
А некоторые ведь и живут так год, два, десять. Но дальше что? На мой взгляд, судьбу таких больных должны решать родственники. И оформлять решение свое документально. Как это делается в Америке, в Англии, да и в половине Европы тоже. Если воля их состоит в том, чтобы избавить родного человека от дальнейших страданий, его отключают от всех аппаратов. Чтобы не было болевого синдрома, вводят наркотические анальгетики. И больной тихо умирает.
У нас такой сценарий — непозволительная роскошь. Врач, видя, что больной безнадежен, мог бы принять решение прекратить поддержание его жизни, но в этом случае он неизбежно нарушит закон.
— Да, больному этому не позавидуешь.
— А кто может выступать в качестве доноров?
— Это могут быть больные, у которых зафиксирована смерть мозга (юридически она приравнивается к смерти тела). А также пациенты с необратимой остановкой сердца. К сожалению, юридическая база в этой сфере у нас весьма противоречива. В частности, согласно закону о трансплантации у нас в стране существует так называемая презумпция согласия. Смысл этого понятия в том, что любой гражданин, который не высказал прямого отказа быть донором трансплантации, является потенциальным донором. В то же время согласно закону о похоронном деле любое лицо, взявшее на себя труд похоронить умершего, может отказаться от вскрытия тела.
В последнее время средства массовой информации раздувают страсти о врачах, продающих печень и сердце за границу от еще живых людей. Глупость какая-то. Процедура констатации смерти мозга настолько прозрачна, что ее может проверить даже неспециалист. После констатации смерти мозга проходит еще 6 часов, пока будет юридически возможно забрать органы. За это время возможна любая проверка. К сожалению, при заборе органов у пациентов с необратимой остановкой сердца такую проверку провести невозможно: потерять время перед трансплантацией — органы у реципиента не приживутся! Однако и здесь механизм констатации смерти однозначен.
Но, пытаясь помочь нуждающемуся в донорском органе больному, врач рискует оказаться за решеткой. Хотя во всем цивилизованном мире проблема уже давно проблемой быть перестала. Каждый решает для себя заранее, можно будет после смерти использовать его органы для пересадки их нуждающимся или нельзя. Излагает это свое решение на бумаге и носит ее в водительских правах. Общественность не питается информацией об ужасах трансплантации, а имеет доступ к объективным данным о важности этой проблемы. В России много больных, для которых шанс жить даст только пересадка почек, печени, легких или сердца. Так что проблема стоит остро.
Нашли ошибку? Выделите текст с ошибкой и нажмите Ctrl+Enter. чтобы сообщить нам о ней.
Как-то так получается, что неврология объединяет все комы тем простым фактом, что при коме любой этиологии неизбежно угнетается сознание. Поэтому, независимо от того, является ли данная кома метаболической (например, возникшей вследствие накопления в крови избыточного количества глюкозы), или деструктивной (например, при геморрагическом инсульте), неврологический осмотр при коме является обязательным. И провести его нужно хотя бы для того, чтобы оценить уровень угнетения сознания.
Причины
Сознание является совершенно обыденным фактом для каждого человека. Кто-то сказал, что если бы мы, просыпаясь утром, не помнили каждый предыдущий день, считали бы, что мы живем всего лишь один день. Невозможно было в таких условиях выстроить цивилизацию, семью и, наверное, даже выжить. Но если мы попробуем определить что такое сознание на языке науки, то выйдет, что это вовсе не просто.
Прежде всего, с помощью сознания (не путать с разумом, который неотделим от сознания) оно познает само себя, и является рефлексией окружающего мира, которое может проецироваться на само себя. Неврологи и физиологи добавляют, что сознание – это одна из высших форм нервной деятельности, неразрывно связанная с речью, или второй сигнальной системой, поэтому при коме любой этиологии возникает угнетение речи. Вне зависимости от причины, к коме, или выраженной степени угнетения сознания, могут привести следующие механизмы:
- разлитое (общее или диффузное) поражение коры головного мозга при сохранении подкорковой активности и активности рефлексов ствола. Часто это возникает при терминальной стадии деменции, хронической гипоксии мозга . Иными словами, это состояние предшествует клинической смерти;
- при остром нарушении мозгового кровообращения, травмах и опухолях может возникнуть повреждение ствола мозга, которое заключается в его сдавлении, или компрессии. Мы знаем, что в структурах моста и ствола расположена ретикулярная формация , которая принимает участие в активизации мозговых структур ;
- сочетание перечисленных выше типов (чаще возникает при различных метаболических энцефалопатиях и остром отравлении). Примером может быть гибель нескольких десятков жертв «иркутского боярышника».

После того, как коматозное состояние обнаружено, нужно оценить степень его выраженности. Ведь сознание не является «рубильником», который находится всего лишь в двух положениях (есть или нет). Как можно это сделать точно?
Как оценить уровень комы и иных нарушений сознания?
В мире неврологов и нейрофизиологов, реаниматологов долгое время кипели страсти. Всем хотелось иметь количественную оценку степени угнетения сознания, которая была бы очень простой, позволила «на пальцах» у постели больного, или в иных условиях провести быструю экспресс-диагностику, при этом, не мешая оказывать медицинскую помощь.
Раньше использовались расплывчатые термины, которые были недостаточно точны. Такие понятия, как сомноленция, обнубиляция, сопор, оглушение трактовались весьма произвольно. Никто не мог сказать, например, при наличии сотрясения головного мозга, сомноленция у пациента или оглушение, тем более, что различные авторитетные школы неврологов и нейрохирургов имели собственное мнение.

Появление шкалы ком Глазго позволило быстро устранить разногласия, и эта шкала завоевала прочное главенство во всем мире.
Шкала ком Глазго (ШКГ)
Шкала ком Глазго стала использоваться с 1974 года, но уже быстро завоевала всемирное признание. Она позволяет оценить уровень (глубину) расстройства сознания по открыванию глаз, наличию речи, и движениям человека. Каждый из симптомов имеет от 1 до 5 баллов, поэтому человек, набравший 15 баллов, комы никакой не имеет. Это значит, что он открывает глаза самостоятельно, беседует с нами ориентированным и осмысленным ответом, и может выполнять обращенные команды (высунуть язык, сжать кулаки и так далее).
Естественно, глубокая кома – это 3 балла, то есть отсутствие открывания глаз даже в ответ на болевой стимул, полное отсутствие звуков и речи, и отсутствие любых видов движений даже на боль.
Таблица: Шкала ком Глазго
| Симптомы | Балл |
|---|---|
| Открывание глаз: | |
| отсутствует | 1 |
| на болевые стимулы | 2 |
| на команду/голос | 3 |
| спонтанно с миганием | 4 |
| Двигательный ответ (наилучший ответ в непораженных конечностях): | |
| отсутствует | 1 |
| разгибание руки на болевой стимул | 2 |
| сгибание руки на болевой стимул | 3 |
| отдергивание руки на болевой стимул | 4 |
| рука локализует место болевого стимула | 5 |
| выполнение команд | 6 |
| Вербальный ответ: | |
| отсутствует | 1 |
| имеются различимые звуки, но не слова | 2 |
| неадекватные слова или выражения | 3 |
| спутанная речь | 4 |
| норма | 5 |
Конечно, даже с такой удобной шкалой все не так просто. Например, если мы подозреваем у пациента инсульт, то не стоит ждать моторного ответа от парализованных конечностей, так же, как и внятной речи при наличии моторной афазии . Поэтому ШКГ должна использоваться с некоторой адаптацией для каждого контингента пациентов.
Как оценить результаты?
Несмотря на такую простую интерпретацию, накоплен гигантский фактический материал, который можно смело использовать при прогнозе. Так, при уровне 3-4 балла, около 85% пациентов спустя 3 суток или погибают, или уходят в вегетативный статус, а при уровне ШКГ 11 и более этот показатель составляет 10% . Например, это пациент, который открывает глаза на обращенную речь (3), дает осмысленный ответ (5), и отдергивает конечность на боль (4). В сумме он набирает 12 баллов, но если при этом он в ответ на боль не отдергивает конечность, а только выполняет ее тоническое сгибание, то это дает 3 балла, и является грозным признаком декортикации, или функциональной гибели коры больших полушарий. Таким образом, 11 баллов – это гораздо хуже, чем 12.

Об уровнях угнетения сознания
Заметьте, что мы достаточно уверенно даем прогноз, используя мощный инструмент – шкалу ком Глазго – даже не зная причин и других симптомов комы. Но все-таки существует несколько разновидностей ком, которые можно классифицировать по уровню угнетения сознания. Наиболее приемлемой, с клинической точки зрения, является классификация Г. А. Акимова. Выделяют следующие уровни коматозных состояний:
- подкорковая, неглубокая кома (1 степени). Сознание и активные движения, речь отсутствует. На этом фоне «растормаживается» подкорковая активность, например, сосательные, жевательные движения, беспорядочное глотание. Усиливается активность спинальных рефлексов, вегетативных и стволовых ответов. Все сводится к оживлению глубоких и угнетению поверхностных (кожных) рефлексов, выявляются патологические стопные знаки;
- кома 2 степени, или децеребрационная. Появляются более глубокие симптомы угнетения сознания. Возникают тонические распространенные «судороги», или вздрагивания. Сужаются зрачки, и угнетается их реакция на свет, могут появляться экстрапирамидные гиперкинезы хореоатетоидного типа. Возникают мышечные тики и миоклонии. На этом фоне отчетливо видны экстрапирамидные нарушения (периодический гипергидроз, лабильность давления, гипертермия), вплоть до «вегетативной бури» ;
- кома 3, или стволовая. Появляются симптомы, которые свидетельствуют о значительном угнетении функции ствола (моста, продолговатого или даже спинного мозга). Развивается патологический тип дыхания (биотическое, Чейн-Стокса). При этой коме отсутствуют как надбровный, так и роговичный рефлекс, нет реакции зрачков на свет, они очень широкие;
- терминальная кома 4, которая переходит в смерть мозга. Самостоятельного дыхания нет, все мышцы атоничны, полностью отсутствуют рефлексы. На ЭЭГ отмечается «молчание мозга». Существует кровоснабжение вегетативных ганглиев, и за этот счет происходит работа сердца. Давление поддерживается только введением норадреналина.

По многочисленным свидетельствам, в том случае, если нахождение даже в коме 3 происходит не дольше 30 минут, то есть все шансы на полное восстановление. Но даже в случае длительной и тяжелой комы не стоит делать предварительных выводов, поскольку диагноз смерти мозга юридически очень важен и, зачастую, сложен. Ведь происходит отключение дышащего человека с бьющимся сердцем от источника жизнеобеспечения.
Ведь нужно учитывать не только комы, но и псевдокоматозные состояния, например, синдром «запертого человека», различные варианты акинетического мутизма и даже тяжелую абулию. Но об этих исключительно интересных диагнозах, а также о критериях смерти мозга мы расскажем в следующий раз.
Как происходит выход из комы
Выход пациента из комы – это не что иное, как «замедленное кино», включенное «задом наперед». Конечно, бывает травматическая кома, которая возникает сразу после удара по голове, или при внутричерепном или субарахноидальном кровоизлиянии . Но выход из комы всегда является прохождением следующих основных стадий, которые могут задерживаться на разное время, сменять друг друга, и существовать совместно (вот почему была принята ШКГ).
К таким состояниям (по порядку) относятся сопор, оглушение и сомноленция. После выхода из сомноленции пациент полностью приходит в сознание.

Конечно, бывает, что исходом комы является вегетативный статус. Об этом удивительном феномене, свойственном человеку, при котором во время бодрствования пациент лишен контакта с внешним миром, не осознает себя, окружающих, лишен боли и переживаний, мы расскажем в следующий раз.
А теперь посмотрим, как возвращаются к жизни коматозные пациенты.
Вначале кома разрешается в сопор. Сопор – это первое «возвращение в реальный мир из глубин небытия». Пациент начинает правильно реагировать на раздражители. Так, после настойчивой, неоднократной просьбы, громким голосом (сильный раздражитель), пациент показывает язык и открывает глаза.
При этом на ЭЭГ появляется нормализация дельта-ритма, но пациент ничего не может больше сделать. Самые простые команды – вот удел сопора.
Затем возникает оглушение, при котором кора работает, только анализируя и воспроизводя самые простые стимулы и ответы. Обычно пациенты лежат неподвижно, память у них снижена, и этот уровень расстройства сознания может соответствовать делирию, онейроиду или аменции. В некоторых случаях, пациенты могут представлять опасность для себя и окружающих ( белая горячка), быть буйными, и полностью амнезировать происходящее.

Далее наступает сомноленция (по мере восстановления коры она все более подавляет подкорковую спонтанную активность). Для сомноленции очень характерна быстрая истощаемость пациента. Они все делают правильно, отвечают на вопросы, и в течение 3-5 минут производят совершенно нормальное впечатление. Но затем они быстро истощаются и устают, и буквально «засыпают» на глазах.
Сомноленция требует восстановительного лечения, которое приведет к общеукрепляющему эффекту. Нередко после коротких ком не возникает никакой органической симптоматики, и пациенты возвращаются к нормальному образу жизни, и полностью восстанавливаются на работе. Иногда у них остается легкий церебрастенический синдром, который проявляется периодической головной болью, небольшим снижением памяти и внимания, бессонницей. При правильном лечении это состояние проходит.
В том случае, если у пациента возникала глубокая кома, то при выходе из нее может оставаться стойкий и грубый дефект интеллекта и личности. Неважно, что вызвало кому – инсульт или черепно-мозговая травма, гипотиреоз или менингоэнцефалит. Для катамнеза (то есть отдаленного прогноза) гораздо большее значение имеет длительность комы и ее уровень, а не причина.
Вместо заключения
Мы в данной статье рассмотрели «общую» тематику, и конкретно не говорили о признаках ком. Но знать их нужно каждому человеку, а не только неврологу или реаниматологу. Да, некоторые комы развиваются очень быстро, либо являются прямым следствием травмы. Но другие (например, диабетическая или гипергликемическая), может развиваться очень долго и постепенно, например, при обострении хронического заболевания, или прекращении лечения. В данном случае, элементарная внимательность к человеку, и к некоторым странностям в его поведении, может просто помочь спасти ему жизнь. И такая «медицинская грамотность» ни для ни кого не окажется лишней.
Термин «искусственная кома» не совсем корректен, лучше воспользоваться термином «искусственная седация». При этом состоянии пациент находится без сознания, у него имеется реакция на раздражители, в т. ч. на болевые, сохранены сухожильные рефлексы. Для введения в искусственную кому, как правило, используются лекарственные средства из группы барбитуратов – фенобарбитал, оксибутират натрия, тиопентал натрия. Зачем вводят в искусственную кому? Чтобы защитить головной мозг при нейрохирургических вмешательствах, при , при (не купируемом другими способами).
Механизм развития барбитурат-индуцированной искусственной комы
Как вводят в искусственную кому? Внутривенно вводят средства из группы барбитуратов. Барбитураты обладают протективным воздействием на нейроны: они уменьшают метаболическую активность мозга, значительно снижают его потребность в кислороде, глюкозе, способствуют уменьшению отека-набухания (за счет уменьшения кровотока), снижают внутричерепное давление. В результате вероятность развития ишемии и некроза паренхимы мозга значительно снижается, что дает возможность пациенту избежать (или, по крайней мере, снизить вероятность их возникновения) парезов, параличей после травмы, операций на головном мозге.
Лекарственные вещества (барбитураты) взаимодействуют с бензодиазепин-бербитуратными рецепторами (их барбитуратным участком), значительно повышая чувствительность рецепторов к медиатору (гамма-аминомасляной кислоте, ГАМК). В результате происходит снижение возбудимости клеточной мембраны, угнетается передача импульсов между нейронами – возникает состояние седации, сна, комы (в зависимости от дозы и взаимодействия с другими препаратами).
Контроль над показателями жизнедеятельности при «искусственной коме»
Основные показатели жизнедеятельности пациента, которые необходимо контролировать при введении в искусственную кому (после операции, после травм и т. д.):

Показания для выведения из искусственной комы
Длительность искусственной комы обусловлена обычно либо сроками нейрохирургического вмешательства, либо сроками восстановления после травмы. При нормализации состояния пациента, мозговой активности (на основе данных ЭЭГ) возможно проведение мероприятий, направленных на выведение из комы. Этот процесс длительный, постепенный. Так, снижается дозировка лекарственных средств (при постоянном контроле над уровнем сознания и мозговой активности) вплоть до полной их отмены. В данном случае возможны следующие исходы:
- Выход пациента из искусственной комы с полным восстановлением функций мозга.
- Выход из комы с частичным восстановлением функций мозга (с сохранением очаговой симптоматики, нарушениями движений, чувствительности).
- Отсутствие выхода из комы с увеличением (либо с уменьшением, либо без такового) ее глубины.
- Переход в вегетативное состояние, смерть мозга.
Итоги
Искусственная кома – это нейропротективная методика, которая используется в экстренных случаях при необходимости защиты головного мозга, осуществляется в условиях стационара (отделения реанимации) в постоянной готовности аппаратов ИВЛ, при условиях мониторинга основных показателей жизнедеятельности пациента. При использовании методики нельзя быть достоверно уверенным, что пациент выйдет из искусственной комы с сохраненными функциями мозга (и выйдет ли вообще). Однако в случаях тяжелой травмы, обширных операций на мозге и т. д. – это может быть единственный шанс для него.
Внимание!
Специалист израильской клиники может Вас проконсультировать -




