Симптомы желчной болезни. Главные и первые симптомы воспаления желчного пузыря у женщин. Колика, как показатель проблем с желчным пузырём
Желчный пузырь - это орган грушевидной формы, расположенный под печенью, задачей которого является накопление и выведение желчи в двенадцатиперстную кишку. Желчь, в свою очередь, играет важную роль в процессе пищеварения. С ее помощью происходит:
- усвоение жиров;
- выработка соков поджелудочной железы и кишечника;
- всасывание витаминов;
- предотвращение гниения в кишечнике.
Болезни желчного пузыря представлены желчнокаменной болезнью, дискинезией, холециститом, полипами и раком.
Желчнокаменная болезнь
Желчнокаменная, или желчекаменная, болезнь (ЖКБ) - это патология, которая характеризуется образованием камней в желчном пузыре и его протоках. Конкременты формируются из осадков желчи и могут быть:
- холестериновыми (до 85 % всех случаев), состоящими из смеси кальциевых солей и моногидрата холестерина;
- пигментными, или билирубиновыми, в состав которых входят билирубинаты кальция;
- смешанными.
ЖКБ - распространенная патология, в странах Европы и североамериканского континента ею страдают каждый десятый мужчина и каждая четвертая женщина до 40 лет. После 50 лет частота заболеваемости среди обоих полов выравнивается.
Различают две разновидности патологии:
- неосложненная ЖКБ - камненосительство без осложнений;
- осложненная ЖКБ, когда присоединяются такие заболевания желчного пузыря, как его воспаление, камни желчных протоков, воспаление поджелудочной железы.
Выделяют два фактора, провоцирующих появление камней:
- высокая концентрация солей кальция;
- застой желчи.
В результате появляется дисхолия - увеличение вязкости желчи. Причинами, влияющими на возникновение такого заболевания желчного пузыря, как ЖКБ, являются:
- нездоровое питание: переедание, «голодные» периоды, отсутствие режима, избыточная калорийность рациона, недостаточное употребление клетчатки;
- гиподинамия;
- недостаточный прием жидкости;
- патологии печени, поджелудочной железы;
- дискинезия желчных протоков;
- дисбаланс гормонов: беременность, менопауза, прием препаратов, в том числе противозачаточных;
- инфекционно-патогенная микрофлора, при застое желчи поднимающаяся через желчный проток в пузырь: кишечная и брюшнотифозная палочка, стафилококк, стрептококк, лямблии;
- ожирение;
- сахарный диабет.
Процесс камнеобразования может занимать несколько лет. Он проходит поэтапно:
- увеличение уровня холестерина в крови;
- появление холестериновых хлопьев в пузыре;
- уплотнение хлопьев в холестериновые кристаллы;
- образование холестериновых камней.
Долгое время заболевание протекает без симптомов, и пациент даже не догадывается о наличии конкрементов. Как правило, человек узнает о болезни двумя путями:
- При исследовании органов пищеварения по поводу других патологий.
- В результате желчной колики - симптома, возникающего при закупорке конкрементом протока. Она характеризуется сильной болью в правом подреберье или в области чуть выше пупка, иррадирующей в спину, правое плечо и усиливающейся при движении. Колика сопровождается тошнотой, рвотой, горечью во рту, повышением температуры тела. Симптом может спровоцировать тряска, физическая нагрузка, переедание, употребление жирной пищи. Камень небольшого размера выходит при дефекации, после чего колика прекращается. Если конкремент не может выйти самостоятельно, повышается риск появления острого холецистита, подпеченочной желтухи, воспаления поджелудочной железы, двенадцатиперстной кишки и желудка.
Помимо колики, о наличии ЖКБ свидетельствуют такие симптомы:
- тяжесть в подреберье справа;
- тупые (в стадии ремиссии) и резкие (при обострении) боли в точке желчного пузыря;
- кишечная диспепсия: повышенное газообразование, поносы, реже запоры, в некоторых случаях непереносимость молочных продуктов;
- синдром диспепсии: горечь во рту, тяжесть в желудке, отрыжка, редко тошнота.
Дискинезия желчного пузыря и желчевыводящих путей (ДЖВП)
Заболевания желчного пузыря, при которых нарушается моторика как самого пузыря, так и его протоков, называются дискинезиями. Они приводят к нарушению выделения желчи в двенадцатиперстную кишку и как следствие, к ухудшению пищеварения.
Различают две формы дискинезии:
- Гипокинетическую (гипомоторную), характеризующуюся недостаточно активным сокращением мышц желчевыводящих путей. Этот тип дискинезии чаще встречается у людей после 40 лет или у страдающих неврозами. Проявляется: тупой болью и тяжестью в подреберье справа, иррадиирующей в правую руку или часть грудной клетки; горечью во рту; повышенным газообразованием; тошнотой; нарушениями стула; редко - рвотой с примесью желчи.
- Гиперкинетическую (гипермоторную), для которой свойственна повышенная сократительная способность мышц желчевыводящих путей. Заболеванием, как правило, страдают люди молодого возраста. Патологии соответствуют такие симптомы, как: острая колющая приступообразная боль в подреберье справа, отдающая в плечо или лопатку и возникающая после приема жирной пищи или стресса; слабая тошнота; редко - рвота.
Тяжелый случай дискинезии сопровождается развитием холестатического синдрома, спровоцированного недостатком желчи. Признаки осложнения таковы:
- желтушность кожи и слизистых оболочек;
- осветление кала;
- потемнение мочи;
- зуд по всему телу;
- увеличение печени;
- ряд расстройств пищеварения: тошнота, рвота, снижение аппетита, неприятный запах изо рта, горечь и сухость во рту.
Нарушение моторики желчного пузыря и протоков может быть вызвано одним из группы факторов:
- особенностью строения: сужением и удвоением протоков, перетяжкой, перегибами, перегородкой пузыря;
- заболеваниями системы пищеварения: гастритом, гастродуоденитом, язвенной болезнью желудка и двенадцатиперстной кишки, холециститом, панкреатитом, вирусным гепатитом;
- инфекциями, в особенности кишечника;
- нарушениями обмена веществ: сахарным диабетом, гипотиреозом;
- патологией нервной системы: неврозами, хроническими стрессами, депрессиями;
- дисбалансом гормонов, в том числе вследствие приема контрацептивов;
- питанием с избытком жирной и острой пищи, перееданием;
- глистной, лямблиозной инвазией;
- гиподинамией.
Отсутствие лечения приводит к воспалению желчного пузыря, печени и образованию конкрементов.
Холецистит
Холецистит - это воспаление желчного пузыря. Стремительно развивающийся холецистит называется острым, медленно развивающийся - хроническим.
Острое воспаление, как правило, возникает на фоне ЖКБ в двух случаях:
- закупорки желчного протока камнем;
- инфицирования пузыря кишечной палочкой, клостридиями, стрептококком, стафилококком, клебсиеллой вследствие застоя желчи.
Острый холецистит без ЖКБ диагностируют редко. Причина бескаменной патологии - заражение бактериями, которому предшествуют:
- травмы, в том числе ожоговые;
- сальмонеллез;
- сепсис.
Для холецистита острой фазы характерны:
- хронические боли в подреберье справа, с иррадиацией в руку, часть спины, грудную клетку;
- желчная колика;
- горечь во рту, рвота, тошнота;
- повышение температуры тела;
- иногда - желтый цвет кожи, склер.
Заболевание требует срочного обращения к врачу ввиду опасности осложнений, которые могут развиться всего через 1-2 дня:
- нагноение пузыря с последующим перитонитом;
- подпеченочный абсцесс;
- острый панкреатит;
- свищи пузыря и протоков.
Хронический холецистит также протекает в большинстве случаев на фоне ЖКБ в совокупности с патологиями:
Таким образом, воспаление начинается вследствие патологического процесса; спустя время (вплоть до нескольких лет), он приводит к утолщению стенок и снижению подвижности, изъязвлению и рубцеванию слизистых оболочек пузыря.
Триггерами холецистита являются:
- врожденные аномалии строения, травмы пузыря;
- дискинезия желчевыводящих путей;
- заболевания обмена веществ: диабет, атеросклероз;
- нарушения пищеварения: запоры;
- новообразования в брюшной полости;
- гиподинамия;
- беременность;
- аллергии;
- неправильный режим питания;
- нарушенное кровообращение в пузыре.
Симптомы этой формы холецистита представлены:
- тупыми болями в подреберье справа;
- тошнотой и рвотой;
- повышенным газообразованием;
- диареей после приема жирной пищи.
Такие факторы, как жирная, острая, жареная еда, физические нагрузки, тряска, стресс, переохлаждение могут спровоцировать обострение болезни.
Полипы в желчном пузыре
Полипы - это доброкачественные образования, растущие на внутренней поверхности пузыря по направлению к просвету. Они имеют круглую головку и ножку, которой крепятся к слизистому слою. Заболевание диагностируется у 6 % всех людей на Земле, а 80 % пациентов составляют женщины 40 лет.
Существует несколько видов полипов:
- Холестериновые - представляют собой отложения холестерина на слизистой оболочке пузыря, которые провоцируют ее воспаление и разрастание. Из-за рыхлой структуры и включений кальциевых образований полипы могут ошибочно определяться при УЗИ как холестериновые камни. Причина появления этой разновидности полипов - нарушение обмена жиров.
- Воспалительные - вызваны разрастанием слизистой ткани пузыря в результате воспаления.
- Аденоматозные - представляют собой доброкачественную опухоль железистой ткани.
- Папиллома - новообразование слизистой оболочки пузыря.
В 10–30 % случаев аденома и папиллома пузыря озлокачествляются. Все разновидности полипов не имеют симптоматики, поэтому, как правило, обнаруживаются случайно. В редких случаях пациент:
- испытывает дискомфорт в области желудка или желчного пузыря;
- испытывает тошноту после приема пищи;
- не переносит ряд продуктов.
Причины появления полипов до сих пор не выявлены. Среди наиболее распространенных теорий - наследственность и воспаления органов пищеварения.
Рак желчного пузыря
Рак желчного пузыря - это новообразование низкой, промежуточной, или высокой степени злокачественности. Частота заболевания в России - 2,1 человека на 100 000 населения по статистике за 2002 год. Рак пузыря опасен не столько потерей органа, сколько метастазированием в печень, желудок, двенадцатиперстную кишку и толстый кишечник.
К факторам, повышающим риск появления рака пузыря, относят:
- холецистит и ЖКБ;
- кальциевые отложения в пузыре;
- кисты желчного протока;
- аномалии строения желчного пузыря, печени, поджелудочной железы;
- полипы пузыря;
- хеликобактериоз и язвенную болезнь желудка и двенадцатиперстной кишки;
- брюшной тиф;
- курение табака;
- работу в металлургии и резиновой промышленности;
- питание с высоким содержанием углеводов и низким - клетчатки;
- ожирение;
- возраст старше 70 лет.
На 1 стадии рак протекает без симптомов и диагностируется случайно. По мере разрастания раковых клеток появляются такие признаки:
- потеря аппетита;
- слабость;
- боль, периодически возникающая вверху живота справа;
- похудение;
- температура тела 37–37,5 градусов С;
- тошнота и рвота;
- желтушность кожи, слизистых оболочек;
- осветление кала и потемнение мочи;
- увеличение и уплотнение пузыря.
Лечение
Диагностикой и лечением заболеваний желчного пузыря занимается врач-гастроэнтеролог. Сначала пациент должен пройти ряд исследований, основными из которых являются анализы крови и УЗИ органов пищеварения. По результатам назначается лечение медикаментозными препаратами или холецистэктомия - удаление пораженного органа.
Желчный пузырь – это полый орган пищеварительной системы, основная функция которого — собирать в себе желчь и направлять ее при необходимости в тонкий кишечник, а именно — в двенадцатиперстную кишку.
Заболевания желчного пузыря и желчевыводящих путей занимают лидирующие позиции в структуре патологии органов пищеварительного тракта. Причем патология желчного пузыря у женщин встречается чаще, чем у мужчин.
Учитывая распространенность данной проблемы, мы предлагаем рассмотреть в данной теме самые распространенные болезни желчного пузыря, симптомы и лечение отдельных видов патологии. Но для начала мы хотим вас ознакомить с анатомией и функциями желчного пузыря.

Желчный пузырь представляет собой полый орган грушевидной формы с более широким основанием и узким дистальным концом, который переходит в пузырный желчный проток. В норме длина данного органа составляет 80-140 мм, а диаметр — 30-50 мм.
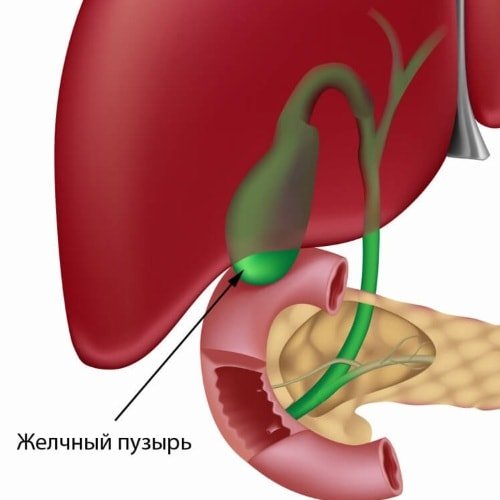 В желчном пузыре принято выделять три части: шейку, тело и дно. Данный орган расположен на нижней поверхности печени в одноименной ямке.
В желчном пузыре принято выделять три части: шейку, тело и дно. Данный орган расположен на нижней поверхности печени в одноименной ямке.
Стенка желчного пузыря состоит из трех слоев – серозного, мышечного и слизистого. Слизистый слой имеет множество продольных складок.
Неизмененный желчный пузырь не прощупывается через брюшную стенку. Зона проекции данного органа находится в точке пересечения наружного края прямой мышцы живота и правой реберной дуги, которую называют точкой Кера. В случаях, когда желчный пузырь увеличен, его можно прощупать.
Желчный пузырь: функции
Желчный пузырь выполняет функцию резервуара, в котором хранится желчь. Клетки печени вырабатывают желчь, которая накапливается в желчном пузыре. При поступлении сигнала желчь поступает в пузырный проток, впадающий в общий желчный проток, а последний открывается в двенадцатиперстную кишку.
Кроме резервуарной функции, имеются у органа и другие предназначения. Так, в желчном пузыре вырабатывается слизь и ацетилхолецистокинин, а также происходит обратное всасывание питательных веществ.
За сутки у здоровых людей образовывается до одного литра желчи. Максимальна вместимость желчного пузыря — 50 мл.
Желчь состоит из воды, жёлчных кислот, аминокислот, фосфолипидов, холестерина, билирубина, белков, слизи, некоторых витаминов, минералов, а также метаболитов лекарственных средств, которые принимает пациент.
На желчь возложены следующие задачи:
- нейтрализация желудочного сока;
- активация ферментативной способности кишечного и поджелудочного сока;
- обезвреживание патогенных микроорганизмов в кишечнике;
- улучшение двигательной функции кишечной трубки;
- выведение токсинов и метаболитов лекарств из организма.
Болезни желчного пузыря: причины и механизм развития
Все причины заболеваний данного органа можно разделить на группы, а именно:

Желчный пузырь: краткая характеристика болезней
- Желчекаменная болезнь. Данной болезнью чаще болеют светловолосые рожавшие женщины старше 40 лет, которые имеют лишний вес или страдают ожирением. Камни бывают холестериновыми, билирубиновыми коричневыми и черными, которые могут формироваться во всех отделах желчевыводящей системы. Редко поражается только желчный пузырь. Желчекаменная болезнь – это длительно протекающее хроническое заболевание с периодами обострения и ремиссии. В остром периоде камни обтюрируют пузырный проток, вследствие чего у больных появляется острая боль с другими малоприятными симптомами. Такую комбинацию симптомов принято называть печеночной коликой.
- Хронический некалькулезный холецистит. В данном случае конкременты отсутствует, а воспаление слизистого слоя желчного пузыря вызывает инфекционный агент, рефлюкс кишечного сока, заболевания поджелудочной железы (панкреатит), печени (гепатиты) или холестаз.
- Дискинезия желчевыводящих путей. Данное заболевание характеризуется отсутствием органических изменений в желчном пузыре и протоках и возникает на фоне нарушения иннервации. Способствую развитию дискинезии хронический стресс, чрезмерная физическая и умственная нагрузки, неврастения. Выделяют два типа дискинезии – гиперкинетический, когда перистальтика кишечника слишком активная, но хаотическая, и гипокинетический, когда перистальтика пузыря ослаблена.
- Острый холангит, или воспаление желчных проток. Практически всегда к данному заболеванию приводят другие заболевания печени и желчного пузыря (холецистит, желчекаменная болезнь, гепатит, постхолецистэктомический синдром и прочие).
- Карцинома. Злокачественные опухоли в желчном пузыре развиваются на фоне хронического воспаления. Для данного вида опухоли свойственны высокая злокачественность и появление отсевов на ранних стадиях заболевания.
Какие симптомы заболевания желчного пузыря? Большинство болезней желчного пузыря имеют общие признаки.

У больных могут наблюдаться следующие симптомы:
- боль, которая локализуется в правом подреберье. Причем интенсивность болевого синдрома при разных заболеваниях разная. Например, полипы протекают совсем безболезненно, а калькулезный холецистит или желчекаменная болезнь вызывают острую сильную боль.
- диспепсические явления, такие как тошнота, рвота, вздутие кишечника, диарея или запор;
- горечь во рту. В данном случае необходимо проводить тщательную дифференциальную диагностику, поскольку этот симптом может сопровождать и заболевание печени;
- покраснение языка. Данный симптом принято называть «малиновым языком»;
- изменение цвета мочи. Вследствие холестаза в моче накапливается большое количество уробилиногена, которое и придает ей окрас темного пива;
- обесцвечивание кала. Вследствие в кал не поступает стеркобилин, который придает калу естественный коричневый цвет;
- желтуха. При холестазе желчь начинает обратно всасываться в кровь, вследствие чего желчные кислоты и билирубин откладываются в коже и слизистых оболочках. Первыми желтеют склеры и слизистая ротовой полости и только потом кожа.
Перечисленные симптомы и признаки являются основными при заболеваниях желчного пузыря. Но в зависимости от нозологической формы и течения заболевания могут присоединяться и другие симптомы, как, например, повышение температуры тела, общая слабость, недомогание, снижение аппетита и прочие.

Диагностикой и лечением заболеваний желчного пузыря занимается врач-терапевт, врач-гастроэнтеролог, врач-хирург или врач-гепатолог. В первую очередь, при появлении симптомов болезней данного органа нужно обратиться к врачу-терапевту, который при необходимости направит вас к смежным специалистам.

При объективном обследовании доктор обязательно проводит пальпацию печени и желчного пузыря, с помощью которой можно определить болевые точки, то есть пузырные симптомы, а именно:
- симптом Кера – боль при пальпации желчного пузыря на вдохе;
- симптом Георгиевского-Мюсси – появление болезненных ощущений при надавливании на точку, которая расположена между ножками правой грудинно-ключично-сосцевидной мышцы;
- симптом Ортнера-Грекова – боль провоцируется постукиванием ребром ладони по правой реберной дуге.
Но жалоб, анамнеза и объективных данных будет мало для постановки точного диагноза, поэтому больным назначаются следующие дополнительные исследования:
- общий анализ крови, который применяется с целью определения изменений крови, характерных ля воспалительного процесса в организме;
- общий и биохимический анализ мочи позволяет выявить повышенный уровень уробилиногена;
- копрограмма покажет нарушения пищеварительной функции;
- дуоденальное зондирование. Данный метод выполняется с помощью тоненького резинового зонда, который помещается через ротовую полость в двенадцатиперстную кишку для забора порций желчи.
- химический анализ желчи применяется для изучения ее состава.
- посев желчи позволяет предположить этиологию заболевания;
- ультразвуковое обследование органов брюшной полости. С помощью данного метода можно изучить анатомические особенности желчного пузыря и выявить органические изменения, воспаление и наличие конкрементов.
- биопсия, которая выполняется тонкой иглой под контролем УЗИ. Полученный материал исследуют под микроскопом на счет наличия онкоклеток.
- холангиография – это рентгенконтрастное исследование желчного пузыря и желчных проток;
- компьютерная томография применяется в основном при раке желчного пузыря для оценки распространенности отсевов.
Лечение заболеваний желчного пузыря
Всем пациентам обязательно назначается диета, о принципах которой мы расскажем далее.
Этиотропное лечение заключается в применении препаратов, которые направлены на устранение причины. При холециститах показана антибактериальная терапия, при камнях, карциноме или полипах желчного пузыря – оперативное вмешательство.
Патогенетическое лечение заключается в применении препаратов, которые нормализуют работу желчного пузыря. С этой целью могут применяться спазмолитические, дезинтоксикационные, противовоспалительные и ферментативные препараты.
Симптоматическое лечение предполагает назначение болеутоляющих, желчегонных, жаропонижающих и других препаратов. При болях могут применяться такие препараты, как Кетонал, Баралгин, Дротаверин, Спазмолгон и другие.
Народные средства станут отличным дополнением традиционных лечебных мероприятий.
Даже специалисты часто традиционную терапию патологии желчного пузыря дополняют фитотерапией. К вашему вниманию рецепты самых эффективных средств и показания к их применению.
 Отвар плодов шиповника:
в ступке измельчают 3 столовые ложки плодов шиповника, заливают 300 мл кипятка и кипятят на слабом огне 5 минут. После чего снимают с огня, дают остынуть и процеживают через мелкое сито. Готовый отвар принимают внутрь по 100 мл трижды в день за 10 минут до еды. Этот отвар обладает желчегонным, болеутоляющим и противовоспалительным эффектами и является аналогом препарата «Холосас». Применяют это лекарство при некалькулезном холецистите, холангите, гепатитах, дискинезии желчевыводящих путей и других заболеваниях при которых замедлен отток желчи.
Отвар плодов шиповника:
в ступке измельчают 3 столовые ложки плодов шиповника, заливают 300 мл кипятка и кипятят на слабом огне 5 минут. После чего снимают с огня, дают остынуть и процеживают через мелкое сито. Готовый отвар принимают внутрь по 100 мл трижды в день за 10 минут до еды. Этот отвар обладает желчегонным, болеутоляющим и противовоспалительным эффектами и является аналогом препарата «Холосас». Применяют это лекарство при некалькулезном холецистите, холангите, гепатитах, дискинезии желчевыводящих путей и других заболеваниях при которых замедлен отток желчи.
Отвар свеклы: две средние свеклы помыть, очистить и нарезать на небольшие кусочки, после чего залить 10 стаканами воды, довести до кипения и варить на слабом огне около пяти часов. Когда свекла будет готова, ее натирают на терку, перекладывают в марлю и отжимают сок, который соединяют с отваром. Принимают это лекарство по 60 мл за полчаса до приема пищи трижды в день. При холецистите курс лечения составляет от 7 до 10 дней.
Травяной сбор: смешивают по 1 столовой ложке таких трав, как чистотел, пижма (цветки), мята (листья), календула (цветки), полынь горькая, семена фенхеля, одуванчик (корень), кукурузные рыльца, бессмертник (цветки). После этого 10 граммов полученного сбора заливают двумя стаканами кипятка, накрывают крышкой и настаивают 40 минут. Готовый настой процеживают через мелкое сито и принимают внутрь по 100 мл 3 раза в день перед едой. Это лекарство обладает болеутоляющим, желчегонным и противовоспалительным действиями, поэтому его назначают при холангите и холецистите.
Настой листьев брусники: 10 граммов измельченных листьев брусники заливают 200 мл кипятка, накрывают крышкой и настаивают 40 минут. Готовое лекарство хранят в холодильнике и принимают 30-40 мл 4-5 раз в день перед приемом пищи. Настой брусничных листьев растворяет камни в желчном пузыре и протоках. Таким же действием обладает и оливковое масло, которое нужно употреблять в дозе 15 мл перед каждым приемом пищи.
Диетическое питание при болезнях желчного пузыря
При болезнях желчного пузыря диета является обязательным компонентом лечения. Всем больным назначается стол № 5 по Певзнеру.
Диета при патологии желчного пузыря заключается в следующем:
- питаться дробно, то есть небольшими порциями 5-6 раз в сутки;
- нужно употреблять достаточное количество жидкости (не менее 1,5 литра);
- во время ремиссии рекомендуется уменьшить в рационе долю жареных, острых и копченых блюд;
- ограничить в рационе долю жиров, в том числе и растительного происхождения;
- отказаться от употребления спиртных напитков и курения;
- при обострении запрещается употреблять пищу и воду. По мере отступления симптомов питание возобновляют (50 мл овощного супа-пюре, 100 мл несладкого чая или фруктового сока), постепенно расширяя рацион;
- исключить из меню свежий хлеб и сдобную выпечку, а также мороженое, сладости, сладкую газировку и кофеинсодержащие напитки;
- меню необходимо составлять из супов-пюре с овощами, крупами, нежирными сортами мяса, каш, овощных пюре и рагу, фруктов, ягод, овощных салатов, нежирных кисломолочных продуктов.
В итоге можно сказать, что заболевания желчного пузыря имеют схожую симптоматику, поэтому поставить правильный диагноз и назначить эффективное лечение сможет только специалист.
Несмотря на свой небольшой размер желчный пузырь, заболевания и симптомы, которых мы рассмотрим ниже, выполняет достаточно важную функцию в организме по накоплению и распределению желчи.
Любые неполадки в работе этого органа неизбежно оказывают негативное влияние на всю пищеварительную систему в целом.
Для чего нам нужен желчный пузырь?
Полый орган, по форме напоминающий грушу, расположен непосредственно под печенью и служит своеобразным резервуаром для желчи. Попадая по специальным протокам в желчный пузырь, желчь, продуцируемая клетками печени, достигает в нем определенной концентрации. После приема пищи, она с помощью сокращений пузыря попадает по общему желчному протоку в кишечник, где активирует пищеварительные ферменты и участвует в расщеплении жиров.
Риску заболеваний желчного пузыря в большей степени подвержены женщины, они болеют гораздо чаще мужчин. Это связано с гормональной перестройкой во время беременности, приемом контрацептивов и эстрогенных препаратов, быстрым снижением веса во время диет. У людей старше 50 лет, страдающих сахарным диабетом и ожирением, риск развития подобных заболеваний также высок.
Причины болезней желчного пузыря:
- Воспалительные процессы, вызванные бактериальной инфекцией (холецистит).
- Изменение химического состава желчи и соотношения ее компонентов, которое приводит к образованию камней или, реже, холестерозу - накапливанию холестерина на стенках желчного пузыря.
- Нарушение иннервации, приводящее к несвоевременному, а также избыточному или недостаточному выбросу желчи в кишечник (дискинезия).
- Анатомические особенности строения желчного пузыря (перегиб).
- Полипы и злокачественные образования.
Заболевания желчного пузыря:
При данном заболевании нарушается нервно-рефлекторная регуляция моторики органа и желчных протоков. На начальном этапе первичной дискинезии функциональные расстройства невозможно выявить даже с помощью УЗИ. По мере прогрессирования недуга развиваются изменения структуры желчного пузыря и его протоков. Чаще всего встречается вторичная дискинезия, возникающая на фоне различных заболеваний (гастрит, дуоденит, энтерит, гепатит) и хронических воспалительных процессов в органах малого таза и брюшной полости.
Гипомоторная дискинезия связана с недостаточным сократительной способностью желчного пузыря и протоков, поступление желчи в этом случае снижено. При гипомоторной дисфункции у больных часто отсутствует аппетит, возникает отрыжка воздухом, запор, тошнота и горечь во рту. Ноющая распирающая боль в правом подреберье не имеет четкой локализации и ощущается практически постоянно.

При гипермоторной дискинезии, сократительная способность, напротив, усилена, и желчь поступает в избытке. Эта форма заболевания присуща лицам молодого возраста и подросткам, при ней боль в правом подреберье имеет приступообразный характер и появляется чаще всего после погрешностей в диете и эмоциональных переживаний.
Возможные причины заболевания:
Больные дискинезией желчевыводящих путей часто жалуются на комплекс симптомов невроза: раздражительность, плаксивость, ощущение сердцебиения, повышение потливости. У мужчин может снижаться сексуальная активность, а у женщин - нарушаться менструальный цикл.
Воспалительное заболевание, о котором больной может не подозревать долгие годы до возникновения приступа обострения. Острый холецистит на фоне желчнокаменной болезни (калькулезный холецистит) считается наиболее опасной формой. Во время обострения наблюдается повышение температуры, резкая слабость и утомляемость, желтушность кожи, пустая отрыжка, горечь во рту, рвота, которая не приносит облегчения самочувствия (иногда с желчью).

Для бескаменной формы заболевания характерны: расстройства пищеварения, отрыжка и тошнота. Болевые ощущения могут отсутствовать вовсе, либо проявляться тупыми болями в правом подреберье с дополнительным чувством тяжести. Приступообразные боли (печеночные колики) свидетельствуют о наличии камней в желчном пузыре и о калькулезном холецистите.
При любом воспалении желчного пузыря происходит сужение просвета протоков, желчь застаивается и постепенно загустевает. Лечение заболеваний желчного пузыря и, в частности, холецистита, должно проводиться под наблюдением гастроэнтеролога только после установки точного диагноза.
Терапия бескаменного холецистита осуществляется консервативными методами с помощью лекарственных средств. Из антибактериальных препаратов чаще назначаю цефалоспорины. Интоксикацию снимают внутривенным введением Гемодеза, раствора глюкозы и натрия хлорида. Ферментные препараты (Мезим и другие) применяют для улучшения пищеварения.
Боль и спазмы снимают Но-шпой, Спазмолгоном, Папаверином, иногда назначают желчегонные и противовоспалительные препараты. При хроническом холецистите рекомендуются минеральные воды: Ессентуки 4 и17, Нафтуся, Миргородская, Новоижевская. В стадии ремиссии показано санаторно-курортное лечение.

При остром холецистите в первую очередь снимают болевые ощущения. Если видимых результатов лечения не наблюдается и состояние больного остается тяжелым, назначают оперативное вмешательство.
При данном заболеваниив желчном пузыре, а также в желчных и печеночных протоках происходит образование камней (желчных конкрементов). Отток желчи через закупоренные камнями протоки затрудняется, что в свою очередь вызывает изменения в органе. При присоединении бактериальной инфекции может произойти нагноение (эмпиема) или гнойный холецистит с последующим перитонитом.

Камни образуются из основных компонентов желчи при нарушениях обмена в организме липидов (холестерина), желчных кислот и пигментов. Развитию заболевания способствует застой желчи и изменение ее качественного и количественного состава. Желчные конкременты бывают холестериновые, пигментные черные (состоят из билирубина и образуются в стерильных условиях) и пигментные коричневые (образующиеся из билирубина и других компонентов при наличии инфекции).
Основной симптом заболевания - желчная колика - интенсивно нарастающая боль в правой верхней части живота или эпигастральной области. Приблизительно через 15 минут болевые ощущения достигают апогея и могут сохраняться до нескольких часов. Другие симптомы - тошнота, рвота, увеличение или снижение веса считаются неспецифическими.
При желчнокаменной болезни могут также наблюдаться симптомы застоя желчи:
- хроническая усталость
- нарушения стула в виде запоров или поносов
- признаки недостатка витаминов А и Д (нарушения зрения, ломкость костей и др.)
- горечь во рту
- тупая боль в правом подреберье
- желтоватый цвет кожных покровов
Растворяться произвольно способны только небольшие холестериновые камни, образующиеся, например, во время беременности. Как правило, желчная колика предшествует появлению тяжелых осложнений и в данном случае целесообразно проведение холецистэктомии (оперативного удаления желчного пузыря).

У некоторых больных при наличии камней в желчном пузыре не возникает никаких симптомов и дискомфорта, они могут до конца жизни не подозревать об их существовании. В таких случаях в операции нет необходимости. Если же оперативное вмешательство нежелательно по медицинским показаниям, назначают препараты хенодезоксихолиевой (Хеносан) и урсодезоксихолиевой (Урсосан, Урсохол) кислот.
Опухоли желчного пузыря
Симптомы поражения желчного пузыря опухолью иногда можно спутать с симптомами холецистита. Доброкачественные образования - полипы, долгое время не дают о себе знать. И лишь когда опухоль начинает стремительно увеличиваться, у больного возникает выраженное недомогание, боль, иногда появляется кожный зуд и желтуха. В таких случаях требуется хирургическое вмешательство. Для своевременного обнаружения опухолей пациентам с заболеваниями желчного пузыря рекомендуется регулярно проводить УЗИ.
Методы диагностики заболеваний желчного пузыря:
- УЗИ - определяет наличие врожденных аномалий в желчном пузыре (перегибов), помогает диагностировать болезнь и увидеть наличие включений;
- Дуоденальное зондирование - позволяет обнаружить опухолевые клетки, признаки дискинезии и наличие бактерий;
- Холецистография - применяется при невозможности проведения УЗИ;
- Рентгенография - выявляет наличие кальций содержащих камней при желчнокаменной болезни и признаки воспаления и утолщения стенки желчного пузыря при холецистите;
- Компьютерная томография - используется в качестве дополнительного метода исследования.

Заболевания желчного пузыря не всегда проявляются классическими симптомами, во многих случаях они маскируются. При хроническом бескаменном холецистите часто отсутствует болевой синдром, но зато налицо диспептические явления: ощущение вздутия живота, тяжесть, отрыжка. Только специалист, осмотрев желчный пузырь с помощью УЗИ, уточнив все симптомы и установив диагноз заболевания, может назначить соответствующее лечение.
Незапущенные воспалительные процессы и заболевания во многих случаях с успехом лечатся с помощью фитотерапии и диеты.
При желчнокаменной болезни рекомендуется вегетарианская или фруктовая диета с большим содержанием, ягод, кураги, изюма. Больным необходимо ограничивать себя, как в плане общей калорийности питания, так и в употреблении некоторых продуктов: консервов, закусок, мясных и жирных блюд, копчений. Из меню исключают яичные желтки, из-за большого содержания холестерина. Сливочное масло разрешается употреблять в строго ограниченном количестве. Блюда готовят с учетом индивидуальной переносимости, преимущественно с помощью варки и приготовления на пару, жареной пищи следует избегать. От употребления спиртных напитков также следует воздержаться.

Во время обострения холецистита в первые дни рекомендуется вообще отказаться от пищи или употреблять только жидкие продукты: протертые овощные супы, соки, разбавленные водой, несладкий чай. Каши можно вводить в меню только на третий день. Приблизительно через неделю можно перейти на специальную диету №5а, которую необходимо соблюдать в течение четырех недель. После этого для профилактики осложнений переходят на диету№5.
Более разнообразная диета при заболевании желчного пузыря - хроническом холецистите. При ней рекомендуется богатая белками пища с минимальным количеством животных жиров. В блюда разрешается добавлять растительное и сливочное масло, но противопоказан говяжий, бараний жир и свиное сало. От сдобы, мороженого, газированных напитков также придется отказаться.

Желчный пузырь – это орган, который практически всегда остается вне вашего внимания (по крайней мере, до тех пор, пока он не начнет болеть). Здесь будут рассмотрены самые распространенные симптомы, свидетельствующие о »неполадках» (заболеваниях) в работе желчного пузыря.
Желчный пузырь: в чем заключается его функция?
Желчный пузырь – это небольшой мышечный «мешочек», который собирает и хранит желчь, вырабатываемую печенью. Желчный пузырь находится сразу под печенью. Собранную желчь пузырь через желчный проток выделяет в двенадцатиперстную кишку, где она включается в процесс пищеварения. В частности, желчь необходима для переваривания жиров.
Желчный пузырь: что может пойти не так?
Вот основные, наиболее распространенные заболевания желчного пузыря:
- Желчнокаменная болезнь (холелитиаз). Это состояние, при котором внутри желчного пузыря образуются камни. Порой эти камни могут достигать значительных размеров. могут вызывать боль, – желчную колику. Однако у большинства людей (около 90%) желчнокаменная болезнь протекает бессимптомно.
- Желчная (печеночная) колика. Это термин, который часто используется для определения эпизодов сильной боли в правом подреберье. Такая боль возникает при закупорке желчных протоков камнем. При этом, для того чтобы устранить блокаду, желчный пузырь начинает активно сокращаться, – это и становится причиной появления сильной, схваткообразной (а иногда и постоянной) боли.
- Воспаление желчного пузыря (холецистит). Воспаление желчного пузыря может быть вызвано желчными камнями, чрезмерным употреблением алкоголя или даже опухолями, которые вызывают застой желчи. Наиболее распространенная причина, из перечисленных выше – это желчные камни. Они являются постоянным раздражителем для слизистой оболочки, вызывая отек стенок желчного пузыря и болевой синдром. Эпизоды болей, соответствующие рецидивам заболевания, могут продолжаться до нескольких дней. Повышения температуры при этом, как правило, не наблюдается. При подозрении на всегда необходима медицинская помощь!
- Дискинезия желчного пузыря или хроническое заболевание желчного пузыря. Если в желчном пузыре образуются камни или в нем периодически обостряется воспалительный процесс, то следствием этого могут стать изменения структуры стенок пузыря: мышцы заменяются рубцовой тканью, и желчный пузырь теряет способность к активным сокращениям. Симптомы при этом становятся постоянными, но менее выраженными. Чаще всего больные жалуются на чувство тяжести в животе, нарушения пищеварения и метеоризм. Хроническая – также весьма распространенный симптом, который появляется, чаще всего, после приема пищи. Стул может учащаться до 10 и более раз в день, существенно снижая качество жизни больного.
Симптомы заболеваний желчного пузыря
Характер проявлений зависит от того, какое именно заболевание поражает желчный пузырь. Это касается специфичных симптомов, общие же проявления одинаковы для всех подобных болезней.
Чаще всего первым симптомом оказывается сильная боль в верхней части живота, обычно в правом или среднем его отделе.
Вот самые распространенные симптомы заболеваний желчного пузыря:
- сильная боль в животе;
- боль за правой ключицей или в спине;
- усиление боли в животе после приема пищи, особенно жирной или жареной;
- боль может быть тупой, острой или «стреляющей»;
- боль в груди;
- , расстройства пищеварения, метеоризм;
- чувство тяжести в животе;
- , рвота, лихорадка;
- потрясывающий озноб;
- болезненность в животе, особенно в правом подреберье;
- желтушность (желтоватый цвет кожных покровов и склер);
- необычный цвет стула (чаще всего - светлый).
Некоторые проблемы, связанные с желчным пузырем (например, мелкие желчные камни, не затрагивающие желчный проток), могут никак себя не проявлять. В большей части случаев они обнаруживаются при рентген-обследовании по поводу какой-либо другой проблемы, или же вовсе при оперативном вмешательстве на органах брюшной полости.
Желчный пузырь не кажется чем-то очень значимым, до тех пор, пока он не начнет причинять пациенту сильнейшую боль. Если вы заметили у себя какие-либо симптомы поражения желчного пузыря, то вам стоит как можно быстрее сообщить об этом врачу, чтобы вам назначили обследование и соответствующее лечение. Это позволит вашему пищеварительному тракту снова работать «как часы».
Приступы желчной колики могут быть очень болезненными, даже пугающими. Нет ничего удивительного в том, что множество людей предпочитают хирургическое лечение, испытав подобный приступ хотя бы один раз. Однако существуют пищевые добавки, а также специальные , которые позволяют избежать хирургического лечения, устранив при этом все симптомы.
Специфические симптомы желчнопузырного приступа

Пожалуйста, запомните, что, если вы испытываете сильную боль в животе, которая сопровождается лихорадкой, - НЕМЕДЛЕННО ОБРАТИТЕСЬ ЗА МЕДИЦИНСКОЙ ПОМОЩЬЮ! Это может спасти вам жизнь.
Вот симптомы, характерные для желчнопузырного приступа:
- боль в правом подреберье, от умеренной до очень сильной;
- боль может иррадиировать (»отражаться») в спину или правое плечо;
- сильная боль в животе (печеночная колика);
- тошнота;
- рвота;
- общая слабость;
- метеоризм;
- отрыжка;
- приступ чаще всего начинается в ночное время;
- характерно возникновение приступа после переедания;
- боль, как правило (но не всегда), появляется после употребления жирных или жаренных продуктов;
- боль усиливается при глубоком дыхании;
- длительность приступа может быть от 15 минут до 15 часов.
Симптомы холелитиаза
Все желчнопузырные симптомы проявляются «шаблонно», вне зависимости от наличия или отсутствия камней. Тем не менее, все симптомы, перечисленные выше, могут сопровождать и желчнокаменную болезнь.
«Тихие» желчные камни
Около 70-89% людей с желчнокаменной болезнью не подозревают о наличии камней в желчном пузыре. Это так называемые »тихие камни». Однако остающиеся 20-30% превращаются в 500-700 тысяч холецистэктомий (операция по удалению желчного пузыря) в год.
Поскольку среди населения нет тенденции к оздоровлению своего рациона, эти цифры со временем только растут. Риск того, что »тихие» камни приведут к желчнопузырному приступу, составляет примерно 1% в год.
Лечение заболеваний желчного пузыря
Как и в случае с другими болезнями хирургического профиля, существует несколько вариантов лечения:
- Изменение образа жизни (диета, отказ от алкоголя и курения и т.п.).
- Терапевтическое лечение.
- Хирургические методы лечения.
Диета при заболеваниях желчного пузыря
При любых нарушениях функции, воспалении, наличии конкрементов пациенту назначается диета с исключением жирного, жареного, соленого, острого. Это классический вариант питания для больных с патологиями желудочно-кишечного тракта.
Отказ от соленых, острых и жареных блюд помогает снизить раздражение всей пищеварительной системы, а исключение из рациона жирных продуктов снимает нагрузку с желчного пузыря.
В меню человека с заболеваниями желчного пузыря должны быть легкие питательные, насыщенные качественным белком блюда. Нужно отдавать предпочтение пище отварной, приготовленной на пару, на гриле или запеченной. Следует избегать тех рецептов (даже из разрешенных продуктов), где необходимо добавлять масло или большое количество приправ.
Терапевтическое лечение
Если режим питания и список блюд пациент может составить себе сам, то с таблетками так поступать нельзя. Необходимо обратиться к врачу для того, чтобы получить схему необходимого лечения. При заболеваниях желчного пузыря помощи следует искать у хирургов и гастроэнтерологов. В большинстве случаев выписываются спазмолитики и обезболивающие. Обязательно обсудите с доктором вероятность побочных эффектов, схему приема препарата, максимальную дозу и что делать в том случае, если таблетки не помогают.
Хирургическое лечение
Оперативное вмешательство проводится в том случае, если у пациента есть желчнокаменная болезнь (ЖКБ) и показания к операции. Удаление пузыря, заполненного камнями, может быть плановым и экстренным.
В случае плановой операции у пациента обычно есть выбор, соглашаться на классическую лапаротомию или менее травматичное эндоскопическое вмешательство. Если же человека приступ ЖКБ скрутил внезапно (например, если крупный камень встал в шейке желчного пузыря, началось воспаление, сопровождающееся сильными болями и резким ухудшением состояния), то в большинстве случаев будет проведена лапаротомная операция. Разрез в таком случае производится по белой линии живота и, к сожалению, зачастую после операции остается видимый рубец. Чтобы не допустить такого неприятного последствия, нужно внимательно следить за своим здоровьем, вовремя обращаться к врачам и выполнять их рекомендации. Тогда, если и понадобится операция, то она окажется плановой, лапароскопической, и пациент ее гораздо легче перенесет.
Желчный пузырь - очень маленький орган. Но, несмотря на это, он считается одним из самых важных во всей пищеварительной системе, страдающих от огромного количества заболевания. Это грушеподобный орган, который располагается на печени. Его длина ширина и емкость могут быть разными. То есть, ширина органа может варьироваться от 2 до 4 сантиметров, длина - от 5 до 14 сантиметров, а емкость - от 30 до 70 миллиметров.
Функции желчного пузыря
Несмотря на свой маленький размер, это очень важный орган. Образовывается желчь в печени, которая по протокам поступает в орган, где находится до очередного приема пищи, чтобы вместе с желудочным соком поступить в кишечник для дальнейшей переработки продуктов.
Строение желчного пузыря
Желчный пузырь грушевидной формы находится в правой продольной борозде на печени. Состоит он из трех отделов:
- Расширенный отдел - это его дно.
- Средняя часть органа - это его тело.
- Суженой части желчного пузыря - это шейка органа.
При этом шейка органа имеет длину до 3,5 сантиметров, которая продолжается в его проток. Вместе пузырный и печеночный протоки, объединяясь, образуют общий проток до 8 сантиметров в длину, который продолжается в двенадцатиперстную кишку. В месте его соединения с двенадцатиперстной кишкой находится гладко-мышечный жом органа, за счет которого регулируется:
- приток желчи;
- желудочного сока.

Желчь вырабатывают клетки печени, и ею снабжается кишечник. При этом часть образовавшейся желчи остается в органе до следующего приема пищи, с поступлением которой она продвигается в двенадцатиперстную кишку.
Состав желчи
Желчь - густая жидкость, которая состоит из:
- Желчной кислоты.
- Желчных пигментов, которые выводятся из организма с калом в виде скеркобилина, при этом кал обретает окраску. В тех случаях, когда в желчных путях есть камни или какое другое воспаление, кал будет бесцветным с запахом гнили. Желчь, которая не попадает в кишечник, всасывается в кровь, окрашивая кожу и слизистые в желтый цвет, то есть желтуха .
- Холестерина. При патологии желчного пузыря нерастворенный холестерин, попадая в организм, является основной причиной образования камней в желчном пузыре и его протоках.
- Билирубина, который образовывается в результате распада продуктов гемоглобина. Часть образовавшегося билирубина всасывается в кровь, часть его выводится через мочу.
Заболевания желчного пузыря: основные причины
Самое распространенное заболевание желчного пузыря - дискинезия желчного пузыря. При этой патологии нарушается моторика желчных путей. Отсюда возникает пониженная или повышенная секреция. Такая дисфункция возникает на фоне патологии самого желчного пузыря или в результате изменения:
- системы пищеварения;
- работы печени.

Не менее распространенным заболеванием желчного пузыря является желчнокаменное заболевание с сильным болевым синдромом, которое присутствует, независимо от того:
- была ли принята пища;
- было ли что-то выпито.
На первой стадии заболевания существуют способы избавиться от камней. То есть, их можно при помощи специальной методики и методов рассосать. В противном случае придется проводить оперативное вмешательство, чтобы избавить желчный и его пути от образовавшихся камней.
Не редким заболеванием желчного являются полипы. В этом случае так же, как и при других заболеваниях желчного, происходит нарушение оттока желчи. Причина этому - попавшая инфекция.
На самом деле все заболевания желчного пузыря - патологии, связанные с нарушениями основной функции желчного пузыря, выработкой желчи, что очень важно для системы пищеварения. Отсюда возникает закупорка желчных протоков, опухоли и так далее.
Основные симптомы болезней желчного пузыря
Для каждого заболевания желчного пузыря характеры свои симптомы. Например:
- Схваткообразная боль в районе правого подреберья. При этом больной чувствует постоянную усталость. У больного наблюдается плохой аппетит, нарушается сон, упадок сил, происходит нарушение половой функции. Все это говорит о том, что это явные симптомы дискинезии желчного пузыря.
- Появление печеночной колики , боль в области печени носит схваткообразный характер, которая отдает в область правого плеча, правой лопатки и сопровождается тошнотой, а в некоторых случаях и рвотой. Все это говорит о наличии острого холецистита , или, как говорят, желтухи.
- При желчнокаменной болезни больной будет жаловаться на острую боль в районе печени , отдающей в правое подреберье в верхнюю часть живота, которая сопровождается горечью во рту, повышением температуры, потемнением мочи, тошнотой, рвотой и обесцвечиванием кала.
- Для постхолецистэктомического синдрома характерным симптомом является боль одновременно в правом и левом подреберье, что-то вроде печеночной колики. При этом опоясывающая боль сопровождается тошнотой, рвотой, вздутием живота, расстройствами кишечника или запорами, что может спровоцировать развитие желтухи.
- При опухолях первый признак - это потеря веса, боль в области печени и желтуха.

Диагностика заболеваний желчного пузыря
Диагностику органа и его протоков на ранних стадиях при различных заболеваниях провести очень сложно. Это связано с тем, что все патологии желчного пузыря и его протоков не проявляются на ранней стадии заболевания. В связи с чем заболевание выявляется уже в тех случаях, когда оно достигло определенного этапа. Но, вместе с тем, заболевания можно выявить при помощи пальпирования органа, а также:
- Лабораторного исследования крови. Для этого нужно сдать анализ крови на биохимию .
- Дополнительно проводится ультразвуковое исследование самого органа, его протоков и печени.
- Дуоденальное зондирование (анализ химического состава желчи).
- Тесты на определенные виды лечебных препаратов.
- Холецистографию.
При этом диагностика УЗИ проводится как для постановки диагноза, так и во время и после курса лечения.
Изменения в лабораторных показателях при болезнях желчевыводящей системы
Результаты лабораторного исследования говорят о наличии определенного заболевания желчевыводящих путей. Например, при желчекаменной болезни норма общего билирубина 8,5−20,8. А увеличение его уровня может свидетельствовать о желчнокаменной болезни, раке органа и его протоков.

Инструментальные методы диагностики заболеваний желчевыводящей системы
- Фракционное дуоденальное зондирование.
- Рентгенография.
- Компьютерная томография.
Данные методы позволяют диагностировать желчнокаменную болезнь и хронический холецистит .
Все виды диагностики предоставляют возможность выявить такие заболевания, как:
- дискинезия;
- рак органа и его протоков.
Принципы терапии и медикаментозное лечение заболеваний желчного пузыря
На первом месте в лечении - это диеты. При этом для каждого заболевания применяется свой особый рацион питания. Так, например:
- При холецистите желчного пузыря применяется диета № 5 , которая предусматривает прием пищи маленькими порциями до 4−6 раз в сутки, запивая теплым некрепким чаем, фруктовыми или ягодными соками.
- Основной продукт диеты - это манная, овсяная каша, можно рисовую, нежирные супы из овощей, нежирную рыбу, мясомолочные продукты, растительные жиры. И самое главное, больной при холецистите должен соблюдать постельный режим.
Проще говоря, следует употреблять полезные для здоровья продукты питания для человека .

Таким же рацион питания должен быть при:
- гепатите;
- дискинезии;
- остром холангите;
- коликах и онкологических заболеваниях желчного пузыря и его протоков.
Кроме диеты, больному назначается прием медикаментозных препаратов. Например:
- Улучшают отток желчи цефалоспорины: Цефотаксим, Цефазолин, Тобрамицин, Амикацин, Ципрофлоксацин, Левофлоксацин, Мебеверин, Дюспаталин.
- Для снятия частых приступов колики прибегают к холецистэктомии.
- При хроническом холецистите, кроме строгой диеты, обязательно соблюдается постельный режим и проведение 7−10-дневной антибактериальной терапии Цефотаксимом, Цефазолином или аминогликозидами: Тобрамицином, Амикацином; фторхинолонами: Ципрофлоксацином, Левофлоксацином. В случаях крайней необходимости больному назначается прием спазмолитиков: Мебеверина, Дюспаталина, которые снимут мышечные спазмы. А прием Креона, Панкреатина, Фестала , Мезима, Гастенорма, Микрозима, Пангрола поможет снять приступы коликов.
- Рак желчного пузыря и его протоков лечится методом полного или частичного удаления, желчного пузыря, печени и соседних лимфатических узлов с применением химиотерапии.
Холецистэктомия
Применяется холецистэктомия (от сhole - желчь, cyst - пузырь, ectomy - удаление):
- когда все методы лечения не дали результата;
- когда воспалительный процесс затянулся;
- когда непродолжительное время больной испытывает невыносимую боль в виде приступообразных коликов.
Используется хирургическое удаление желчного пузыря:
- Методом легирования, когда производится удаление пузырного протока и его артерии.
- Удаление от дна, его применяют в тех случаях, когда затруднен доступ к протоку.
Операция проводится под общим наркозом. Обычно осложнений после холецистэктомии нет. Хотя бывают случаи, когда после операции проявляется постхолецистэктомический синдром, который со временем проходит.
Народные средства
От камней в желчном пузыре и его протоках, воспалений желчного пузыря и его протоков хорошо помогают:
- соки;
- строгая диета;
- несколько дней - голод.
В это время нужно выпивать 10−15 стаканов теплой воды с соком одного лимона. Кроме воды, еще нужно за сутки употребить:
- три стакана морковного сока или красной свеклы;
- столько же сока из свежих огурцов.
Уже на вторые сутки больной почувствует боль, спазмы. Это начинают выходить камни и песок.
Спустя неделю, процедуру нужно повторить, и так до наступления полного выздоровления. Если все делать правильно, соблюдать строгую диету и выполнять все рекомендации врача, о болезни желчного пузыря можно забыть навсегда.

Кроме этого, есть еще одно чудодейственное народное средство - это всем известный шиповник. Его корни применяют при:
- параличах;
- болезнях желчного пузыря.
С заболеваниями желчного пузыря помогает бороться яблочный сок. Рецепт употребления - простой: три дня - никакой еды, а только яблочный сок. Например:
- 8:00 - 1 стакан яблочного сока.
- 10:00 - два стакана яблочного сока.
- 10:30 - половина стакана прованского или хорошо очищенного подсолнечного масла и сразу еще один стакан сока из свежих яблок.
Единственное условие яблочного лечения - сок должен быть только свежеприготовленным.
Через два часа после последнего употребления напитка вместе с мочой начнут выходить камни и песок.




