Основные неврологические симптомы и синдромы. Неврологические заболевания: список, симптомы, причины и особенности лечения Неврологические синдромы
Успех восстановительной терапии во многом определяется индивидуальным подбором состава реабилитационных мероприятий. Реабилитационная программа для каждого больного составляется в зависимости от характера неврологических нарушений (наибольшее значение имеет тип двигательных расстройств) и их количественной выраженности (т. е. тяжести соответствующего дефекта).
При всем многообразии описанных выше расстройств, наблюдаемых при различных заболеваниях нервной системы, у больных реабилитационного неврологического отделения можно выделить 5 наиболее часто встречающихся синдромов.
- Центральный спастический паралич с повышением функции ретикулярной формации ствола головного мозга и двигательных клеток спинного мозга. Синдром спастического паралича наблюдается при большинстве заболеваний центральной нервной системы: в случаях сосудистых, травматических и инфекционных поражений головного и спинного мозга, детского церебрального паралича, при дегенеративно-дистрофическом процессе в шейном отделе позвоночника, сопровождающемся недостаточностью кровоснабжения спинного мозга (ишемической миелопатией), а также при рассеянном склерозе. При заболеваниях головного мозга возникают преимущественно спастические гемипарезы, а поражения спинного мозга приводят к развитию спастических нижних пара- или тетрапарезов. Одновременно нередко имеются и чувствительные нарушения в паретичных конечностях, а для спинальных поражений характерны выраженные вегетативно-трофические и тазовые расстройства.
- Вялый паралич с преобладанием симптомов нервно-мышечных выпадений: мышечная гипотония, гипорефлексия, двигательные, чувствительные и трофические выпадения. Синдром вялого паралича чаще возникает при заболеваниях периферической нервной системы, первичных или являющихся последствием поражения позвоночника, а также при полиомиелите. В этих случаях развивается характерная картина периферического паралича с частичной или полной реакцией перерождения нервов и мышц. Реже, при поражении двигательных клеток коры головного мозга или их отростков и некоторых заболеваниях мозжечка, наблюдаются вялые параличи центрального происхождения с нерезко выраженными вегетативно-трофическими нарушениями, не сопровождающиеся реакцией перерождения нервов. При поражении нервного корешка, сплетения и периферического нерва соответствующие расстройства возникают в зонах их иннервации, для полиневрита характерны симметричное дистальное (наиболее удаленное от туловища) распределение двигательных, чувствительных и трофических нарушений в виде "носков" или "перчаток", а при полиомиелите наиболее выраженные и несимметрично расположенные двигательные и трофические расстройства локализуются в проксимальных (ближайших к туловищу) отделах. Центральные вялые параличи обычно сопровождаются неврологическими нарушениями в конечностях одной стороны тела.
- Экстрапирамидный ригидно-гиподинамический синдром возникает при поражении подкорковых двигательных центров, особенно черного вещества. Паркинсонический синдром наблюдается преимущественно у лиц пожилого и старческого возраста и включает триаду основных симптомов: экстрамирамидную мышечную гипертонию (ригидность), снижение общей двигательной инициативы (гиподинамия) и непроизвольные движения в виде общего или местного дрожания (тремор).
- С практической точки зрения целесообразно также выделить синдромы с преобладанием вегетативно-трофических нарушений. Такие синдромы возникают при некоторых заболеваниях центральной (болезнь Рейно, хроническая недостаточность кровообращения в вертебрально-базилярном сосудистом бассейне головного мозга при шейном остеохондрозе) и периферической нервной системы (каузалгия при ранении некоторых периферических нервов, вегетативные полиневриты и др.). Общими чертами для всех этих разнообразных болезней являются активное вовлечение в процесс вегетативных (главным образом симпатических) нервных волокон, резкие приступообразные обострения (кризы) заболевания, связанные с повышенной нервно-психической или физической нагрузкой, и наклонность к длительному, хроническому течению. В большинстве случаев при синдромах с выраженными вегетативно-трофическими нарушениями наблюдаются боли различной локализации, наклонность к спазмам сосудов, отчетливые трофические расстройства, вестибулярные расстройства в виде приступов головокружений, тошноты, рвоты и т. д. Общие механизмы развития заболеваний с преобладанием синдромов вегетативно-трофических нарушений, во многом сходные причины их обострений и, по существу, единые принципы их восстановительного лечения и делают целесообразным объединение этих во многом различных по своим клиническим проявлениям болезней в одну группу.
- К заболеваниям, которые требуют применения системы реабилитационных мероприятий, относится эпилепсия, характеризующаяся, как правило, медленно прогрессирующим течением и приводящая к существенному ограничению социально-бытовой активности больных. При своевременно начатом и правильно подобранном лечении удается добиться компенсированного состояния больных и сохранения их трудоспособности.
Описанные выше 5 клинических синдромов позволяют выделить основные типы больных в реабилитационном неврологическом отделении, отличающихся друг от друга х а"р актером наблюдающихся расстройств. Однако при проведении восстановительного лечения не меньшее значение имеет и выраженность таких расстройств, т. е. тяжесть последствий длительных и тяжелых неврологических заболеваний, определяющая степень инвалидизации больных.
Тяжесть состояния больных, поступающих на восстановительное лечение, зависит от ряда факторов. Прежде всего, это выраженность неврологических расстройств - двигательных, чувствительных, трофических, речевых и психических. Как указывалось ранее в настоящей главе, все виды нарушений могут быть менее или более глубокими: парезы или плегии - при двигательных нарушениях, гипе- или анестезия - при чувствительных и т. д. Они могут распространяться на одну или две конечности, половину или все тело больного. В одних случаях имеется какой-либо один вид расстройств (например, ограничение движений), в других - сочетаются различные нарушения (например, двигательные с трофическими и чувствительными).
Однако нередко общее состояние и активность больных с одинаковой выраженностью неврологических расстройств существенно отличаются друг от друга. Одни правильно оценивают свое положение и перспективы, уравновешены, стремятся к получению полноценного восстановительного лечения и по своему физическому состоянию могут принимать активное участие в реабилитационных мероприятиях, а в дальнейшем сами обслуживают себя и нередко возвращаются к общественно полезному труду. Другие пассивны, фиксированы на своих болезненных ощущениях, нередко считают свое положение бесперспективным, избегают активного участия в реабилитационных мероприятиях, оказываются маловыносливыми при их проведении и обычно достигают менее заметного успеха при восстановительном лечении. Такие глубокие различия в уровне социально-бытовой активности зависят от следующих обстоятельств:
- Наличия или отсутствия реактивно-личностных изменений и психических расстройств, связанных с характером и локализацией основного неврологического заболевания.
- Воздействия на общее состояние больных сопутствующих заболеваний внутренних органов (сердечнососудистой, дыхательной и др. систем) и опорно-двигательного аппарата (костей, суставов).
- Возраста больных.
- Давности основного заболевания и, следовательно, стойкости сформировавшегося физического и морально-психологического дефекта.
В зависимости от глубины нарушения социально-бытовой активности условно можно выделить 3 группы больных с легкими, умеренно выраженными и тяжелыми последствиями основного неврологического заболевания и сопутствующих болезней (чаще - внутренних органов). В большинстве случаев решающую роль в нарушении социально-бытовой активности играют двигательные расстройства. Поэтому для составления индивидуальной реабилитационной программы и правильного учета ее эффективности необходима тщательная оценка состояния больных с двигательными нарушениями в момент поступления на лечение и при его завершении. Ниже приводится схема разделения больных с двигательными расстройствами на 5 категорий в зависимости от тяжести пареза и сохранившегося уровня социально-бытовой активности.
Необходимо подчеркнуть, что большее значение имеют неврологические расстройства в верхней конечности, так как именно рука является органом труда и самообслуживания. Поэтому, например, мы считаем целесообразным отнести плегию руки и глубокий парез ноги к 5-й степени нарушений социально-бытовой активности, а нижнюю параплегию при относительной сохранности функции верхних конечностей - к 4-й степени.
К больным I группы относятся лица с легкими нарушениями социально-бытовой активности, которые в состоянии полностью себя обслуживать: самостоятельно питаются, одеваются, совершают туалет, участвуют в домашнем труде, могут пользоваться телефоном, всеми видами общественного транспорта, писать, читать и т. д. Имеющиеся дефекты сводятся, главным образом, к небольшому ограничению движений, легкому нарушению их координации, снижению мышечной силы, повышенной утомляемости мышц, слабо выраженным чувствительным и трофическим, а в некоторых случаях - и астено-невротическим расстройствам, нарушениям сна, аппетита и общего жизненного тонуса. Такие больные нуждаются не столько в восстановительном лечении в узком смысле, сколько в настойчивом проведении реабилитационных мероприятий, связанных с трудотерапевтической тренировкой, профессиональным переучиванием, трудоустройством с восстановлением их социального положения в обществе. У больных I группы могут быть нарушения социально-бытовой активности 1-й или 2-й степени.
- 1-я степень нарушения: незначительный парез. Полное восстановление всех активных движений и нормального характера ходьбы. Больные удовлетворительно производят разнообразные трудовые операции, причем время их выполнения не превышает продолжительности проведения аналогичной операции здоровым человеком более, чем в 1 1/2 - 2 раза. В более легких случаях больные в состоянии вернуться к выполнявшемуся до заболевания привычному труду, в других - могут после переучивания заниматься облегченным трудом.
- 2-я степень нарушения: легкий парез с восстановлением специализированных движений в кисти при снижении силы и выраженной утомляемости мышц кисти и пальцев. Больные успешно овладевают письмом, пользованием столовыми и бытовыми приборами. В одних случаях больные полностью себя обслуживают, повышение устойчивости походки позволяет им передвигаться без опоры в помещении, а вне помещения - с опорой на палку. В других (более легких) случаях больные не только полностью себя обслуживают, но и активно участвуют в домашней работе (т. е. частично обслуживают свою семью): убирают помещения, моют посуду, участвуют в приготовлении пищи, совершают визиты в магазины и предприятия бытового обслуживания и т. д. Ходьба улучшается настолько, что больной передвигается без опоры на палку как в помещении, так и вне его, однако характер походки все еще остается неправильным (паретический или спастико-паретический тип походки). Во II группу включаются больные с умеренно выраженными нарушениями социально-бытовой активности и более тяжелыми двигательными, чувствительными, трофическими и реактивно-личностными расстройствами. Они в состоянии себя обслуживать лишь частично и нуждаются как в интенсивном восстановительном лечении, так и в реабилитационных мероприятиях, направленных на достижение полного их самообслуживания в семье. У больных I и II групп, как правило, не наблюдается тяжелых психических нарушений. К больным II группы относятся лица с нарушением социально-бытовой активности 3-й и 4-й степени.
- 3-я степень нарушения - умеренный парез. Произвольные движения имеются как в проксимальных, так и в дистальных суставах верхней конечности, что позволяет больному частично себя обслуживать (одевание, туалет, самостоятельное питание, уборка постели и др.). Однако специализированные кистевые и пальцевые операции затруднены (шитье, письмо, завод наручных часов, завязывание шнурков, застегивание пуговиц и т. д.). Ходьба обычно значительно нарушена, однако больные ходят самостоятельно, пользуясь для опоры палкой или костылем.
- 4-я степень нарушения - глубокий парез. Произвольные движения имеются лишь в проксимальных (наиболее близких к туловищу) суставах нижней и верхней конечностей. Больной способен самостоятельно изменять положение в постели (садиться, поворачиваться), но требует постороннего ухода при кормлении, туалете, одевании и т. д. С помощью обслуживающего персонала больные могут ходить в пределах палаты.
III группу составляют больные с наиболее тяжелыми неврологическими расстройствами и нарушениями социально-бытовой активности. Они не могут себя обслуживать и полностью зависят от постоянного постороннего ухода (обслуживания). Тяжесть их состояния часто увеличивается из-за одновременного наличия сопутствующих заболеваний внутренних органов или опорно-двигательного аппарата, а также тяжелых речевых нарушений (сенсорная афазия) и психических расстройств, серьезно затрудняющих их активный контакт с окружающими - обслуживающим персоналом, соседями по палате и родственниками. К больным III группы относятся лица с 5-й степенью нарушений социально-бытовой активности - плегией. Это лица с геми- и тетраплегией, а также с плегией руки и глубоким парезом ноги. В более легких случаях больные сохраняют активный речевой или эмоциональный контакт с окружающими и стремятся к получению полноценного лечения, в более тяжелых - безучастны в отношении окружающих и своего состояния и отрицательно относятся к попыткам проведения активных лечебно-восстановительных мероприятий. Восстановительная терапия больных III группы должна строиться с целью улучшения их общего и неврологического состояния, а в ряде случаев - для достижения больными частичного самообслуживания и снижения их зависимости от постороннего ухода.
Как указывалось в резолюции Пражского совещания (1967) министров здравоохранения и социального обеспечения социалистических стран, под реабилитацией понимают систему мероприятий, направленных на предупреждение развития заболевания, которое может привести к временной или стойкой утрате трудоспособности, и возможно раннее возвращение инвалидов к общественно полезному труду. Таким образом, конечной целью лечения больных в реабилитационном неврологическом отделении является восстановление их трудоспособности. Однако описанные выше различия в исходном состоянии больных во многих случаях вызывают необходимость постановки более скромных задач: чем сильнее выражены нарушения социально-бытовой активности больного в момент поступления в отделение, тем более ограничена возможность приспособления его к окружающей среде и восстановления его социального положения в обществе.
Правильно построенная реабилитационная программа предполагает постепенное, шаг за шагом, уменьшение зависимости больного от внешнего ухода и обслуживания и увеличение его участия в общественно полезном труде.
В соответствии с этим можно выделить 5 основных задач, последовательно реализуемых в процессе реабилитации неврологических больных (в порядке постепенного нарастания уровня их социально-бытовой активности):
- достижение частичного самообслуживания;
- полное самообслуживание с освобождением членов семьи от ухода за больным;
- участие больного в общесемейной домашней работе (помощь в обслуживании занятых на производстве и нетрудоспособных членов семьи);
- возврат после соответствующего переучивания к общественно полезной трудовой деятельности при облегчении ее характера;
- возвращение к полноценному труду по своей специальности.
В заключение необходимо подчеркнуть, что процесс приспособления к окружающей среде больного, страдающего стойкими последствиями тяжелых и хронических неврологических заболеваний, протекает медленно. Поэтому лечебно-тренировочный процесс должен быть непрерывным и длительным: повторные курсы лечения в реабилитационном отделении следует дополнять проведением восстановительных мероприятий в поликлинике (или в поликлиническом отделении реабилитационного центра) и трудотренировочными занятиями в лечебно-производственных мастерских или специальных цехах промышленных предприятий. Только такая преемственность и непрерывность при реализации реабилитационной программы может обеспечить последовательное выполнение этапных задач восстановительного лечения.
Демиденко Т. Д., Гольдблат Ю. В.
"Неврологические синдромы и реабилитация" и другие
Топическая диагностика поражения нервной системы
Дополнительные методы исследования
Постановка диагноза в неврологии имеет свои особенности. Врач, обследующий больного с поражением нервной системы, всегда ищет ответ на два основных вопроса:
Где находится патологический очаг?
Каков характер патологического процесса?
При этом в большинстве случаев нет возможности увидеть глазами патологический очаг или его пропальпировать, так как головной мозг заключен в костный футляр – кости черепа, а периферическая нервная система расположена в глубине мягких тканей. Для того чтобы ответить на эти вопросы, невролог прежде всего должен уметь выявлять симптомы и синдромы поражения нервной системы.
Таким образом, вырисовывается трехступенчатая схема неврологического диагноза:
1. Сначала ставится синдромальный диагноз на основании тщательно проведенного клинического неврологического обследования;
2. На основании анализа выявленных симптомов и синдромов выставляется топический диагноз, т.е. определяется место поражения в нервной системе. На этом этапе широко используются дополнительные методы исследования. Они позволяют подтвердить рабочую гипотезу врача в отношении сути болезни и играют ключевую роль в проведении дифференциальной диагностики.
3. На заключительном этапе после проведения дифференциального диагноза выставляется нозологический диагноз. Правильно выставленный нозологический диагноз позволяет назначить соответствующее лечение.
Подобная трехэтапная схема диагностики в неврологии является вполне логичной, отработанной в течение многих десятилетий несколькими поколениями неврологов. Четкое соответствие ей значительно облегчает диагностическую работу, особенно молодым врачам.
Основные невропатологические синдромы
Общемозговые симптомы и синдромы
Возникают вследствие повышения внутричерепного давления, увеличения объема мозга, затруднения оттока цереброспинальной жидкости через ликворопроводящие пути (водопровод мозга, отверстия Лушки, Мажанди), раздражения сосудов и оболочек мозга, ликвородинамических нарушений.
К общемозговым симптомам относят нарушения сознания, головную боль, головокружение, рвоту, генерализованные судорожные приступы. Эти симптомы могут иногда возникать и как проявление локального поражения мозга.
Нарушения сознания. Кома – полная утрата сознания, отсутствие активных движений, потеря чувствительности, утрата рефлекторных функций, реакций на внешнее раздражение, расстройство дыхания и сердечной деятельности.
При сопоре сохраняются отдельные элементы сознания, реакция насильные болевые и звуковые раздражения.
Сомноленция – легкая степень нарушения сознания. Характеризуется заторможенностью, сонливостью, дезориентированностью, вялостью, безучастием к окружающему.
При опухолях головного мозга может наблюдаться «загруженность», выражающаяся в заторможенности, подавленности. Больные безучастны, интерес к окружающему снижен; ответив на вопрос, больной опять замыкается.
При инфекционных заболеваниях, сопровождающихся высокой интоксикацией, могут быть нарушения сознания в виде спутанности мышления (аменция). Больные неадекватны, периоды психомоторного возбуждения сменяются у них депрессией; возможны бред, галлюцинации (инфекционный делирий).
Головная боль – самый частый симптом заболеваний нервной системы. Различают головные боли циркуляционные – при расстройстве крово- и ликворообращения, механические – при объемных внутричерепных процессах, токсические – при общих инфекциях, рефлекторные – при заболеваниях глаз, ушей и других органов, психогенные - при неврозах. В зависимости от причины головная боль может быть острой или тупой, сжимающей, распирающей, пульсирующей, постоянной или приступообразной, может усиливаться при резкихповоротах головы, ходьбе, сотрясениях.
Головокружение нередко отмечается при анемии, заболеваниях сосудов головного мозга, нарушениях мозговой гемодинамики, объемных процессах. Системное головокружение встречается при поражении вестибулярного аппарата – имеется четкое направление вращения окружающих предметов.
Рвота – один из наиболее частых общемозговых симптомов. Следует помнить, что «мозговая рвота» не всегда наступает без предшествующей тошноты и может улучшить самочувствие больного. Важно учитывать связь рвоты с головной болью, одновременность их появления.
Судорожные приступы могут быть очаговыми симптомами. Как общемозговой симптом они чаще наблюдаются при гипертензионном синдроме и отеке мозга.
Гипертензионный синдром сопровождаетсяголовной болью, рвотой (часто в утренние часы), головокружением, менингеальными симптомами, оглушенностью, явлениями застоя на глазном дне. Гипертензионно-гидроцефальный синдром обусловлен повышением внутричерепного давления, увеличением количества жидкости в полости черепа. Гидроцефалия бывает врожденной и приобретенной. При приобретенной гидроцефалии в клинике преобладает гипертензионный синдром. Гидроцефалия бывает внутренней (жидкость накапливается в желудочковой системе мозга), наружной (жидкость в субарахноидальных пространствах мозга) и смешанной.
Дислокационный синдром развивается при смещении ствола или полушария головного мозга при отеке-набухании мозга при объемных процессах головного мозга.
Менингеальный синдром возникает при поражении мягкой и паутинной оболочек вследствие повышения внутричерепного давления, воспалительного или токсического процесса или субарахноидального кровоизлияния. К нему относятся головная боль, тошнота, рвота, общая гиперестезия кожи, гиперакузия, светобоязнь, специфическая менингеальная поза (поза «лягавой собаки» или «взведенного курка» – живот ладьевидно втянут, руки прижаты к груди, ноги подтянуты к животу). Результатом тонического рефлекса мозговых оболочек являются следующие менингеальные симптомы: ригидность затылочных мышц, симптом Кернига (невозможность разогнуть ногу в коленном суставе при согнутой в тазобедренном), симптомы Брудзинского (сгибание ног при попытке пригнуть голову подбородком к грудине, при надавливании на лобок, при исследовании симптома Кернига на одной ноге, другая – сгибается).
Синдром поражения коры головного мозга включает симптомы выпадения функций или раздражения корковых отделов различных анализаторов. Корковые расстройства движений при поражении передней центральной извилины характеризуются двигательной джексоновской эпилепсией, наличием корковых моноплегий. Может возникать корково-мозжечковая атаксия, нарушения стояния и походки, паралич взора в противоположную сторону.
Корковые расстройства чувствительности характеризуются сенсорной джексоновской эпилепсией, геми- или моногипестезией. При корковых нарушениях преобладают нарушения сложных видов чувствительности.
Зрительные корковые нарушения при поражении «зрительной» коры проявляются зрительной агнозией, гомонимной половинной или квадрантной гемианопсией, зрительными галлюцинациями, микро- и макропсией, фотопсией. Слуховые корковые нарушения проявляются слуховыми галлюцинациями, слуховой агнозией (поражение «слуховой» коры), вкусовые, обонятельные нарушения – вкусовыми, обонятельными галлюцинациями, агнозиями (поражение лимбической системы). Сложным видом корковых нарушений являются апрактические расстройства (конструктивная, идеаторная, моторная, оральная, тотальная апраксии).
Корковые расстройства речи, возникающие при поражении корковых центров речи, характеризуются локальными видами афазий (афферентная, эфферентная, моторная, сенсорная, амнестическая, семантическая) или тотальной афазией. Афатические расстройства сочетаются с расстройствами чтения, счета, письма (алексией, акалькулией, аграфией). Корковые полушарные расстройства могут также сопровождаться психическими нарушениями («лобная психика», эйфория, маниакальное, депрессивное состояние, снижение памяти,внимания,других интеллектуальных способностей).
Синдромы поражения больших полушарий
Лобная доля: при ее поражении возникают общие судорожные припадки или адверсивные (начинаются с судорожного поворота глаз и головы в противоположную пораженному полушарию сторону), парез или паралич взора, хватательные рефлексы, симптомы орального автоматизма, моторная афазия, моторная апраксия, лобная психика – неряшливость, неопрятность, склонность к плоским шуткам и остротам (мория), эйфория, отсутствие критическогг отношения к своему состоянию. При поражении основания лобной доли развиваются аносмия и гипосмия на стороне очага, амблиопия, амавроз, синдром Фостера Кеннеди (атрофия соска зрительного нерва на стороне очага, на противоположной стороне – застойные явления на глазном дне).
При поражении задних отделов (передняя центральная извилина) развиваются моноплегии, поражение VII и XII нервов по центральному типу, фокальные судорожные приступы (моторные джексоновские). При раздражении области островка области лобной доли отмечаются ритмические жевательные, чмокающие, шамкающие, облизывающие, глотательные движения.
Теменная доля , верхняя теменная доля: нарушение суставно-мышечного чувства, болевого, тактильного, температурного чувства, чувства локализации по типу моноанестезий; гиперпатия, парестезии на противоположной стороне тела, сенсорные джексоновские припадки; астереогнозия, атрофия мышц на противоположной стороне, преимущественно кисти, психосенсорные нарушения, конфабуляции. Поражение правой верхней теменной доли характеризуется нарушением схемы тела, аутотопагнозией, лево-правой дезориентацией, псевдополимелией, анозогнозией; левой нижней теменной доли, надкраевой извилины – нарушением счета и чтения, моторной, конструктивной, идеаторной апраксией, астереогнозом. При поражении задней центральной извилины наблюдаются моноанестезия или моногипестезия, чувствительные джексоновские припадки.
При парасагиттальной локализации патологического процесса развиваются дистальные парезы, анестезия, судороги нижних конечностей, нарушения функции тазовых органов.
При поражении височной доли возникают приступы головокружения, общие судорожные припадки со слуховыми, обонятельными, вкусовыми аурами и галлюцинациями. Возникает оглушенность, сонливость, нарушения памяти. При поражении лимбической системы возникает нарушение поведения, эмоциональная лабильность, гиперсексуальность, булимия.
Затылочная доля: возникает противоположная гомонимная гемианопсия, зрительная агнозия, извращение восприятия размеров предметов, зрительные галлюцинации.
Синдромы поражения подкорковой области
Поражение мозолистого тела характеризуется психическими расстройствами, нарастающим слабоумием, снижением памяти, нарушается ориентация в пространстве, развивается апраксия левой руки.
Таламический синдром Дежерина-Русси характеризуется на противоположной стороне гемианестезией, сенситивной гемиатаксией, таламическими болями. Наблюдается таламическая рука, хорео-атетоидный гиперкинез и насильственный смех и плач.
Гипоталамический синдром складывается из нарушений углеводного, жирового, белкового обменов, нарушений деятельности сердечно-сосудистой, дыхательной и желудочно-кишечной систем. Может быть ожирение, кахексия, импотенция, нарушение менструального цикла. Нарушение сна и бодрствования.
При поражении надбугорья (epithalamus): наблюдается ускоренное половое созревание, усиление роста, атаксия. Нистагм, параличи глазодвигательных мышц, хореические гиперкинезы.
Синдром поражения забугорья (metathalamus): поражение наружных и внутренних коленчатых тел характеризуется нарушением слуха, гомонимной (центральной и периферической) гемианопсией.
Синдромы поражения внутренней капсулы: гемианестезия, гемиплегия и гемианопсия на противоположной стороне. Синдром поражения лучистого венца: гемипарез, гемигипестезия, монопарез, моноплегия с неравномерным поражением руки и ноги.
Паллидонигроретикулярный или паркинсоновский синдром: акинезия, гипокинезия, олигокинезия, пластическая гипертония мышц, симптом «зубчатого колеса», «восковой куклы», забрасывание в стороны при ходьбе, паркинсоническое топтание на месте, замедленность мышления, парадоксальные движения. Может быть повышение постуральных рефлексов, тихий монотонный голос, нарушение позы и походки (голова и туловище наклонены вперед, руки согнуты в локтевых и лучезапястных суставах, ноги – в коленных и слегка приведены), характерен паллидарный тремор.
Синдром поражения полосатого тела (гипотонически-гиперкинетический синдром): гипотония, хорея, атетоз, хореоатетоз, лицевой гемиспазм, лицевой параспазм, гемитремор, торсионный спазм, миоклонии; тики, блефароспазм, спазм платизмы, кривошея. При поражении субталамического ядра (люисова тела) наблюдается гемибаллизм.
Синдром поражения мозжечка
Полушарные поражения мозжечка: динамическая атаксия, интенционное дрожание, нистагм, адиадохокинез, асинергия, дисметрия, мимопопадание, гипотония на стороне очага поражения, «скандированная речь», атактическая походка, отклонение при ходьбе в сторону пораженного полушария.
Червь мозжечка: статическая атаксия на фоне диффузной гипотонии мышц. Больной ходит, широко расставляя ноги, не может сидеть, при стоянии падает вперед или назад, плохо удерживает голову. Контроль зрения не уменьшает атаксии. Поражение передней части червя мозжечка: больной при стоянии падает вперед, при поражении задней части червя падает назад, плохо удерживает голову.
Синдромы поражения ствола мозга включают симптомы поражения среднего мозга, моста и продолговатого мозга. Клиника данных расстройств очень разнообразна, но по сути все синдромы являются альтернирующими: наблюдается поражение того или иного черепно-мозгового нерва на стороне поражения и гемипарез, гемианестезия, гемиатаксия или экстрапирамидные расстройства на стороне противоположной. Такое сочетание симптомов объясняется наличием перекреста двигательных и чувствительных волокон в нервной системе.
Синдромы поражения спинного мозга зависят от того, какой отдел мозга пострадал. Поражение задних столбов характеризуется утратой мышечно-суставного чувства и развитием сенситивной атаксии. При поражении боковых столбов развивается спастический парез на стороне поражения и утрата болевой и температурной чувствительности на 2-3 сегмента ниже на противоположной стороне. Половинное поражение поперечника спинного мозга носит название синдром Броун-Секара: центральный паралич и расстройство мышечно-суставного и вибрационного чувства на стороне очага ниже уровня поражения, болевой и температурной чувствительности на стороне противоположной на 2-3 сегмента ниже. При полном поражении поперечника спинного мозга наблюдается нарушение всех видов чувствительности ниже уровня поражения и нижняя параплегия или тетраплегия. По высоте поражения спинного мозга выделяют уровень выше шейного утолщения, на уровне шейного утолщения, между шейным и поясничным утолщением, на уровне поясничного утолщения, на уровне эпиконуса и конуса спинного мозга.
Синдромы поражения периферической нервной системы
Страдание передних корешков сказывается периферическим параличом мышц в зоне поврежденных корешков. Поражение задних корешков характеризуется стреляющими болями и нарушениями всех видов чувствительности. Поражение конского хвоста дает периферический паралич ног, нарушение чувствительности в перианогенитальной зоне, нарушение деятельности тазовых органов по типу недержания и боли в ногах, крестце и ягодицах. Поражение сплетений и отдельных периферических нервов характеризуется чувствительными, двигательными и трофическими расстройствами в соответствующих зонах.
Дополнительные методы исследования
В диагностике заболеваний нервной системы используются следующие дополнительные методы исследования:
Лабораторные;
Инструментальные;
Рентгенологические.
Среди лабораторных методов особое место занимают методы исследования цереброспинальной жидкости. Определяется цвет, запах, прозрачность, содержание белка, клеточный состав, рН, содержание электролитов. Выделяют ликворные синдромы: менингитический (высокое содержание белка, клеток, высокое давление), белково-клеточной диссоциации (увеличение белка при нормальном клеточном составе), компрессионный (белково-клеточная диссоциация, высокое ликворное давление с его быстрым падением), сифилитический (высокое содержание клеток и белка в ликворе, положительные реакции Вассермана в крови и ликворе).
Инструментальные методы. Используется ультразвуковая допплерография сосудов мозга, реоэнцефалография, дуплексное сканирование. Эти методы применяются в диагностике сосудистых заболеваний мозга. Электроэнцефалография, эхо-энцефалоскопия оказываются полезными при диагностике эпилепсии, опухолей мозга и гематом. Электромиография, методы электродиагностики используются при нервно-мышечных заболеваниях, поражениях периферических нервов.
Нейрорентгенологические методы включают краниографию, рентгенографию позвоночника, компьютерную и магнитно-резонансную томографию. Эти методы эффективны в диагностике переломов костей черепа и позвонков, опухолей головного и спинного мозга, инсультов, дискогенных радикулитов. Компьютерная и магнитно-резонансная томография в ряде случаев проводится с применением контрастов, вводимых либо внутривенно, либо в подоболочечные пространства. Это позволяется проводить дифференциальную диагностику при заболеваниях, имеющих близкую клиническую картину. Одним из самых современных методов является позитронно-эмиссионная компьютерная томография. Она позволяет выявлять не только структурные изменения, но и метаболизм в различных отделах нервной системы.
ГЛАВА 10
НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ И НЕОТЛОЖНЫЕ НЕВРОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ
10.1 ОСТРЫЕ НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ
ОПРЕДЕЛЕНИЕ
Инсульт - это вызванное патологическим процессом острое нарушение кровообращения в головном или спинном мозге, сопровождающееся развитием стойких симптомов поражения ЦНС. Преходящие нарушения мозгового кровообращения - это такие нарушения церебральной гемодинамики, которые характеризуются внезапностью и кратковременностью дисциркуляторных расстройств в головном мозге, проявляющихся очаговыми и/или общемозговыми симптомами, проходящими в течение 24 часов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Основными причинами развития ишемического инсульта (инфаркта мозга) являются крупных артериальных сосудов; заболевания, сопровождающиеся тромботической эмболизацией мозговых артерий (поражение клапанов сердца, СССУ, мерцание предсердий, тромбы в полостях сердца и т.п.), заболевания, характеризующиеся поражением артериол (артериальная гипертензия, артерииты); гематологические заболевания (лейкозы, полицитемия и т.д.).
В патогенезе инфаркта мозга основную роль играет критическое снижение мозгового кровотока вследствие расстройства общей гемодинамики или срыва саморегуляции мозгового кровообращения. Основными причинами внутримозгового кровоизлияния являются артериальная гипертензия, внутричерепная аневризма, церебральная амилоидная ангиопатия, использования антикоагулянтов или тромболитиков.
Субарахноидальные кровоизлияния в основном обусловлены разрывом мешотчатой аневризмы (60% всех случаев), артериовенозной мальформацией (5% всех случаев) и примерно в 30% случаев установить причину не удается.
Геморрагический инсульт развивается в результате разрыва сосуда или как следствие вазомоторных нарушений, приводящих к длительному спазму, парезу или параличу сосудов мозга, что вызывает замедление тока крови и развитие гипоксии мозга.
КЛАССИФИКАЦИЯ.
I. Преходящие нарушения мозгового кровообращения
1. Транзиторные ишемические атаки.
2. Гипертонические церебральные кризы.
II. Острая гипертоническая энцефалопатия.
III. Инсульты
1. Геморрагические
а) паренхиматозные.
б) субарахноидальные.
в) субдуральные и эпидуральные гематомы.
г) сочетанные.
2. Ишемические
КЛИНИЧЕСКАЯ КАРТИНА.
Патогномоничных признаков для того или иного вида острого нарушения мозгового кровообращения не существует.
Для диагностики геморрагического инсульта имеет значение следующее сочетание признаков:
1. Данные в анамнезе, указывающие на высокое артериальное давление и гипертонические церебральные кризы.
2. Острое начало заболевания, чаще днем, во время активной деятельности. Быстрое, прогрессирующее ухудшение состояния пациента.
3. Преобладание в клинической картине очаговых симптомов над общемозговыми, раннее развитие комы.
4. Выраженные вегетативные нарушения: гиперемия или, в особенно тяжелых случаях, бледность лица, потливость, повышение температуры тела и другие симптомы, являющиеся следствием нарушения функций гипоталамуса.
5. Раннее появление симптомов, обусловленных смещением и сдавленном мозгового ствола. При этом кроме нарушения сознания, дыхания и сердечной деятельности отмечаются глазодвигательные расстройства (сужение глазной щели, изменение величины зрачков - в 80% случаев мидриаз на стороне поражения, страбизм, диплопия) нистагм, расстройства мышечного тонуса по типу децеребрационной ригидности и горметонии.
6. Возраст больных - 40-55 лет.
Диагностические признаки, характерные для ишемического инсульта:
1. Указание в анамнезе на ИБС, инфаркт миокарда, мерцательную аритмию и транзиторные ишемические атаки.
2. Менее бурное, чем при геморрагическом инсульте развитие, часто во сне или сразу после сна.
3. Преобладание очаговых симптомов над общемозговыми, относительная устойчивость жизненно важных функций, сохранность сознания.
4. Возраст больных - старше 60 лет.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
Недифференцированная терапия на догоспитальном этапе.
1. Больной с острым нарушением мозгового кровообращения при любой форме инсульта должен быть срочно госпитализирован в лежачем положении в сопровождении медицинского работника в неврологическое отделение больницы. Транспортировка осуществляется машиной скорой помощи, на носилках с приподнятым головным концом. Противопоказанием для транспортировки являются грубые нарушения дыхания или сердечно-сосудистой деятельности, предагональное состояние.
2. Нормализация жизненно важных функций - дыхания и сердечно-сосудистой деятельности.
3. Борьба с отеком мозга, направленная на снятие цитотоксического и перифокального отека. Наиболее перспективны в этом отношении кортикостероиды, в частности, дексаметазон, который в 6 раз активнее преднизолона, не вызывает задержки калия. В первые 2-3 дня инсульта дексаметазон назначают в дозе 16-20 мг/сут внутривенно капельно или струйно (по 4 мг каждые 6 часов) с постепенным снижением суточной дозы - 12-8-4 мг. Затем, если позволяет состояние больного, переходят на пероральный прием препарата. Продолжительность приема дексаметазона зависит от тяжести инсульта и выраженности отека головного мозга.
Эффективность кортикостероидов и возможность их назначения при геморрагических инсультах обсуждается до сих пор. При их применении следует помнить о таком противопоказании, как высокое АД. Однако многие авторы считают их назначение возможным и в этом случае, если в клинических симптомах преобладают явления отека мозга.
4. Вторая группа препаратов, к сожалению, очень редко используемая для снятия отека мозга - это осмотические диуретики. Некоторые авторы считают, что осмотические диуретики более эффективны, чем кортикостероиды. Используется маннитол в дозе 0,5-1 г/кг внутривенно капельно в виде 10-20% р-ра, приготовленного ex tempore на физиологическом растворе или 5% глюкозе. Максимальная разовая доза препарата - 3 г/кг. Однако при его применении следует помнить о таком неприятном феномене, как “симптом отдачи”, то есть повышение внутричерепного давления в среднем на 30-40% от исходного через 45 мин - 2 часа после введения препарата. С этим побочным эффектом можно бороться, во-первых, дробным введением препарата, разбивая суточную дозу на 2-3 приема, или, во-вторых, вводить между приемами маннитола, салуретики, например фуросемид в дозе 40 мг внутривенно струйно или в/м на физиологическом растворе. Применение только салуретиков (фуросемида и других), особенно при ишемическом характере инсульта, считается нецелесообразным. Эти препараты вызывают потерю электролитов с мочой, не оказывая значимого снижения внутричерепного давления. Кроме того, салуретики ухудшают микроциркуляцию и нарушают реологические свойства крови, что в свою очередь может способствовать дальнейшему развитию отека мозга.
Кроме маннитола из осмодиуретиков можно использовать глицерин, который не обладает “симптомом” отдачи и умеренно действует на системное артериальное давление. Применяется препарат внутривенно капельно в виде 10% р-ра следующего состава (глицерин - 30,0; аскорбинат натрия - 20,0; физиологический раствор - 250,0) в количестве 400-800 мл/сут в течение первых 2-3 дней заболевания. Возможно применение препарата перорально - по 1 г/кг каждые 6 часов.
5. Поскольку неврологический дефицит, возникающий после геморрагических инсультов связан не с самим кровозлиянием, а с ангиоспазмом и ишемией вокруг него, целесообразно применять препараты улучшающие кровоснабжение головного мозга. Предложен специальный препарат, улучшающий мозговое кровообращение - нимотоп (нимодипин), о котором будет сказано ниже. При его отсутствии можно использовать следующие лекарственные средства:
а) эуфиллин 2,4% р-р 10 мл внутривенно струйно или капельно на физиологическом растворе (препарат несовместим с растворами глюкозы!).
б) кавинтон (не ранее чем через 4-5 дней от начала геморрагического инсульта) - в дозе 1-2 мл (10-20 мг) внутривенно капельно на физиологическом р-ре.
6. Купирование рвоты - нейролептики, например по 0,4 - 1 мл 0,5% в/м или метоклопрамид (церукал, реглан) по 10 мг в/м.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Применение таких препаратов как хлористый кальций, викасол или аскорбиновая кислота для остановки кровотечения при геморрагических инсультах бессмысленно, так как они начинают действовать только через несколько суток.
2. Применение оксибутирата натрия и реланиума в качестве антигипоксантов при ишемическом инсульте возможно лишь при полной уверенности в характере инсульта, так как они могут стушевать картину заболевания.
10.4 ГОЛОВНАЯ БОЛЬ
Наиболее часто встречаются мигрень, головные боли напряжения и пучковая головная боль.
Мигрень
ОПРЕДЕЛЕНИЕ.
Мигрень - это пароксизмальные состояния, проявляющиеся приступами интенсивной головной боли пульсирующего характера, периодически повторяющиеся, локализующиеся чаще всего в одной половине головы, преимущественно в лобно-височно-теменной области, сопровождающиеся в большинстве случаев тошнотой, иногда рвотой, непереносимостью яркого света, громких звуков, сонливостью и вялостью после приступа.
По классификации выделяют классическую мигрень (мигрень с аурой) и простую (мигрень без ауры).
Аура - предшествующие мигрени различные сенсорные или двигательные нарушения. Различают офтальмическую ауру - гомонимные зрительные нарушения в виде зигзагов, искр, сочетающихся с мерцающим спиралеподобным контуром; гемипарестетическую ауру - парестезии или ощущение онемения, возникающие локально и распространяющиеся медленно на половину тела; паралитическая аура - в виде односторонней слабости в конечностях; афатическая аура - в виде речевых нарушений.
Осложнение мигрени - мигренозный статус - приступы мигрени, следующие один за другим в течение нескольких дней, интенсивная боль часто сочетается с непрекращающейся тошнотой и рвотой.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Все лекарственные средства оказываются тем эффективнее, чем раньше начато лечение. При классической мигрени - на стадии появлении ауры, при простой мигрени - от момента появления головной боли. На высоте приступа большинство медикаментозных средств малоэффективно.
2. Многим больным с редкими приступами мигрени помогают ненаркотические анальгетики и нестероидные противовоспалительные: ацетилсалициловая кислота по 500 мг в таблетках или в виде более быстродействующей шипучей формы; парацетамол по 1000 мг; комбинированные препараты - седальгин, спазмовералгин - по 1-2 таблетке. Нередко эти препараты пациенты принимают еще до приезда бригады скорой помощи.
Основная терапия при развернутом приступе:
1. Наиболее эффективным препаратом для купирования приступов мигрени как в ранней, так и развернутой их стадии является суматриптан, который вводится подкожно или перорально. Обычная доза для подкожного введения 6 мг. При необходимости ее вводят повторно через 1 час (суммарная доза не должна превышать 12 мг/сут). Иногда используют более высокие дозы. Персонально по 100 мг; максимальная суточная доза 300 мг с интервалом не менее 2-х часов.
2. Достаточно эффективным средством также являются препараты спорыньи (эрготамин), как в виде монотерапии, так и в сочетании с анальгетиками, седативными и противорвотными средствами. Для лечения мигренозного приступа назначают эрготамина гидротартрат по 1 мг перорально (при необходимости можно повторять каждые 30 минут, но не более 5 таблеток за приступ) или комбинированный препарат кафергот (эрготамин - 1 мг + кофеин 100 мг) по 1-2 таблетки, при необходимости повторять, но также не более 5 таблеток за приступ. Если из-за тошноты или рвоты больной не может применять эрготамин внутрь его вводят парентерально: 0,5-1 мл 0,05% р-ра внутривенно или в/м. Для парентерального применения можно использовать дигидрированный алкалоид спорыньи - дигидроэрготамин по 1 мг п/к, в/м или в/в (предварительно для уменьшения тошноты вводят церукал (метоклопрамид) (5 мг) либо дипразин (25 мг). Если головная боль не прекращается в течение 30 минут, то вводят еще 0,5 мг дигидроэрготамина.
3. В качестве дополнительной терапии для уменьшения тошноты и рвоты, которая может быть вызвана как самим приступом, так и приемом эрготамина, назначают нейролептики, такие как прохлорперазин (компазин) по 5-10 мг в/м, галоперидол по 0,4-1,0 мл 0,5% в/м; метоклопрамид по 10 мг в/м.
4. Поскольку приступы мигрени прекращаются при засыпании, назначают снотворные и седативные средства: реланиум в/м или в/в по 2 мл 0,5% р-ра в/м или флуразепам перорально по 15-60 мг.
5. При тяжелых приступах головной боли и неэффективности вазоконстрикторов (препаратов эрготамина, суматриптана) и угрозе развития мигренозного статуса можно применять наркотические анальгетики кодеин (по 30-60 мг) или морфин (4-8 мг), каждые 3-4 часа.
6. При развитии мигренозного статуса больных необходимо госпитализировать с поддержанием сна в течение нескольких часов или даже дней. Показано внутривенно капельное введение кортикостероидов - преднизолон 30-90 мг; дегидратационная терапия (фуросемид по 40 мг внутривенно); 20 мл 40% р-ра глюкозы внутривенно струйно.
АЛГОРИТМ ДЕЙСТВИЙ ПРИ МИГРЕНИ

СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. При мигрени и особенно при пучковой головной боли противопоказано введение сосудорасширяющих средств (никотиновая кислота, эуфиллин), так как они могут провоцировать развитие нового приступа и ухудшать течение настоящего.
2. Ненаркотические анальгетики при пучковой головной боли неэффективны.
3. Введение такого препарата как но-шпа бесполезно при всех видах головной боли.
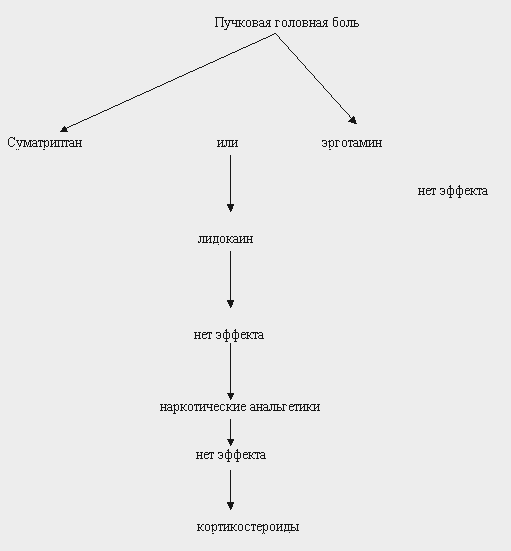
Пучковая (кластерная) головная боль (болезнь Хортона)
ОПРЕДЕЛЕНИЕ.
Приступообразные интенсивные головные боли в области глазного яблока и в периорбитальной зоне, протекающие в виде серий (пучков), сопровождающиеся вегетативными проявлениями в лице на стороне боли - покраснение глаза, заложенность одной половины носа; психомоторным возбуждением и, в отличие от мигрени, поражающие преимущественно мужчин. Отсутствие ауры и кратковременность боли усложняют борьбу с приступом.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
Основная терапия приступа:
1. Суматриптан по 6 мг п/к обычно купирует приступ в любой его стадии.
2. При отсутствии суматриптана иногда приступ удается оборвать немедленным приемом препаратов эрготамина или внутривенным введением дигидроэрготамина (дозировку см. выше).
Дополнительная терапия при неэффективности вышеназванных средств.
3. Метисергид 4-8 мг/сут перорально.
4. При неэффективности или плохой переносимости метисергида назначают карбонат лития по 300 мг 3-4 раза в сутки.
5. Иногда приступ можно купировать закапыванием в нос 1 мл 4% лидокаина.
6. Есть данные, что ингаляции кислорода в течение 10 мин со скоростью 7 л/мин устраняют головную боль примерно в 80% случаев.
7. При неэффективности других методов купирования приступа можно применить кортикостероиды (например, преднизолон по 30-90 мг внутривенно капельно).
8. При неэффективности вышеперечисленных методов лечения возможно применение наркотических анальгетиков (например, кодеин по 30-60 мг, каждые 3-4 часа).
АЛГОРИТМ ДЕЙСТВИЙ ПРИ БОЛЕЗНИ ХОРТОНА
Головные боли напряжения
Эта форма имеет наибольшую распространенность среди других форм головной боли. Боль носит мучительный ноющий характер, захватывает всю голову по типу “шлема”, “каски”, “обруча”, иногда сопровождается чувством тошноты, головокружения. Страдающие описанными головными болями, как правило, имеют и другие признаки эмоциональных нарушений: повышенная раздражительность, сниженное настроение, быстрая утомляемость, плохой сон, выраженные вегетативные нарушения и т. п. Боли могут длиться от нескольких часов до 7-15 дней - эпизодическая форма головной боли напряжения (ГБН), или до года и более - хроническая форма ГБН.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Важнейшее условие успеха - доверие больного. Иногда для существенного уменьшения головной боли достаточно лишь убедить его в отсутствии опасной болезни, развеяв его страхи о возможной опухоли или ином поражении мозга.
2. Иногда при ГБН помогают аспирин или парацетамол (дозировку см. выше), но наиболее эффективным средством являются трициклические антидепрессанты, например амитриптилин по 20 мг (2 мл) в/м или перорально по 1 таблетке (25 мг/сут) с постепенным увеличением дозы до 75-100 мг/сут. Положительный эффект амитриптилина при ГБН обусловлен его анксиолитическим, тимолептическим и выраженным седативным эффектом.
3. В более редких случаях, когда преобладают тревожность и мышечное напряжение рекомендуется сочетание бензодиазепинов, например, диазепама (5-30 мг/сут в/м или п/о) с аспирином или парацетамолом.
Основные дифференциально-диагностические признаки мигрени, пучковой головной боли и головной боли напряжения.
|
Признак |
Болезнь Хортона |
Мигрень |
ГБН |
|
Локализация |
Всегда односторонняя, боли в периорбитальной области |
Односторонняя, в ряде случаев двусторонняя |
Двусторонняя, преимущественно в лобной и затылочной области |
|
Характер |
острый, непереносимый |
пульсирующий |
ноющий по типу “шлема”, “каски” |
|
Возраст начала болезни |
20-50 |
10-40 |
20-40 |
|
Встречаемость |
90% мужчин |
65-70% женщин |
88% у женщин |
|
Возникновение атак |
Ежедневно в течение нескольких недель или месяцев |
Интермиттирующее течение с различной частотой (обычно 1-8 раз в месяц) |
|
|
Сезонность |
Как правило весной или осенью |
Не отмечается |
Не отмечается |
|
Число атак |
1-6 в день |
1-8 в месяц |
|
|
Продолжительность боли |
10 мин - 3 часа |
4-48 часов |
от нескольких часов до 13 месяцев |
|
Продром |
Отсутствует |
Наблюдается в 25-30% случаев |
Отсутствует |
|
Тошнота, рвота |
Редко |
Часто |
Редко |
|
Фото/фонофобия |
Редко |
Часто |
Часто |
|
Слезотечение |
Часто |
Нечасто |
Нечасто |
|
Заложенность носа |
Часто |
Отсутствует |
Отсутствует |
|
Птоз |
Нередко |
Редко |
Отсутствует |
|
Полиурия |
Нехарактерна |
Нередко |
Отсутствует |
|
Мышечно-тонический синдром (в мышцах шеи и головы) |
Нехарактерен |
Редко |
Характерен |
|
Эмоционально-личностные нарушения |
Психомоторное возбуждение в момент приступа |
Редко |
Часто - депрессивное или тревожное состояние |
|
Семейный характер |
Редко |
Часто |
Редко |
|
Миоз |
Часто |
Отсутствует |
Отсутствует |
10.5 ВЕГЕТАТИВНЫЕ КРИЗЫ
ОПРЕДЕЛЕНИЕ.
Симпатико-адреналовый криз характеризуются неприятными ощущениями в области грудной клетки и головы, подъемом АД, тахикардией до 120-140 уд./мин, ознобом, похолоданием и онемением конечностей, бледностью кожных покровов, мидриазом, экзофтальмом, ощущением страха, тревоги, сухостью во рту. Завершается приступ полиурией с выделением светлой мочи.
Вагоинсулярный криз проявляется головокружением, ощущением удушья, тошнотой, снижением АД, иногда брадикардией, экстрасистолией, покраснением лица, гипергидрозом, слюнотечением, желудочно-кишечными дискинезиями.
Чаще, однако, вегетативные кризы носят смешанный характер, когда признаки симпатической и парасимпатической активации возникают одновременно или следуют один за другим. В зарубежных исследованиях эти состояния обозначают как “панические атаки”.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПАНИЧЕСКИХ АТАК
(1980, Американская ассоциация психиатров)
1. Вегетативные симптомы (сердцебиение, кардиалгии, чувство нехватки воздуха, потливость, чувство жара и холода).
2. Когнитивные (деперсонализация - психопатологическое расстройство самосознания с субъективным чувством отчуждения собственной личности (собственных мыслей, эмоций, действий) осознаваемое и болезненно переживаемое самим больным и т. п.).
3. Аффективные (страхи).
ОСОБЕННОСТИ КЛИНИКИ ПАНИЧЕСКИХ АТАК
o в приступах - полисистемность.
o эмоционально-аффективный феномен (страх смерти, кардиофобия и т. п.).
o пароксизмальный характер - спонтанное возникновение приступа в течение короткого времени (10 минут).
o функционально-неврологический феномен (ком в горле, нарушения речи, зрения, слуха, судороги, утрата сознания, слабость в левой половине тела, тошнота, рвота, абдоминальный дискомфорт).
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Лечение как симпатоадреналового, так и вагоинсулярного кризов следует начинать с внутримышечного или внутривенного введения 2 мл 0,5 р-ра реланиума или в/м введения 10-20 мг амитриптилина (при наличии у пациента депрессивного фона).
2. Дополнительно при симпатоадреналовой направленности криза применяют β-блокаторы - пропранолол (анаприлин, обзидан) (40-120 мг/сут) сублингвально или перорально или альфа-адреноблокаторы - пирроксан 1-2 мл 1% р-ра в/м или перорально по 30-90 мг/сут. При вагоинсулярном кризе - платифиллин 1-2 мл 0,2% р-ра п/к.
3. Панические атаки требуют наблюдения и лечения у психоневролога с назначением курсов высокопотенцированных бензодиазепинов - альпразолама, клоназепама; трициклических антидепрессантов - амитриптилина, имипрамина; препаратов нормализующих тонус вегетативной нервной системы.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Введение ненаркотических анальгетиков и но-шпы при вегетативных кризах неэффективно.
2. Антигистаминные препараты, такие как супрастин, димедрол не дают заметного эффекта и могут быть использованы только при отсутствии бензодиазепинов и трициклических антидепрессантов.
10.6 ВЕРТЕБРОГЕННЫЙ БОЛЕВОЙ СИНДРОМ
Вертеброгенный болевой синдром обусловлен грыжами межпозвонковых дисков, остехондрозом, спондилезом позвоночника и миофасциальными болями.
Грыжа межпозвонкового диска - это выпячивание пульпозного ядра и части фиброзного кольца в позвоночный канал или межпозвоночное отверстие. Выпячивание чаще всего происходит в заднем или заднебоковом направлении. Обычно она представляет собой сплошное образование, сохраняющее связь с телом диска, но иногда ее фрагменты прорывают заднюю продольную связку и выпадают в позвоночный канал.
Клиническая картина грыж дисков в поясничном отделе проявляется болью в поясничном отделе позвоночника. Обычно она бывает ноющей и постепенно нарастающей, реже острой. Боль иррадиирует в ягодицу и по задней поверхности бедра и голени. Кроме того могут наблюдаться парестезии (онемение, ползание мурашек), снижение, снижение или утрата рефлексов в зоне пораженного корешка. Болевой синдром усиливается при подъеме тяжестей, кашле, чихании.
При грыжах дисков в шейном отделе возникают боли в задней шейной области иррадиирующие в руку. Также могут наблюдаться парестезии, расстройства чувствительности и выпадение рефлексов в зоне пораженного корешка.
Клиническая картина при грыжах в диска в грудном отделе аналогична вышесказанному. Но нужно помнить о том, что боли в грудном отделе позвоночника могут имитировать стенокардию, плевральную боль и боли при заболевании органов брюшной полости.
Симптомы при остеохондрозе и спондилезе обычно такие же, как при грыжах дисков, соответствующих отделов позвоночника, но болевой синдром менее интенсивен.
Миофасциальные боли могут быть одним из симптомов при остеохондрозе и грыжах дисков либо самостоятельным заболеванием, возникшим без дегенеративных изменений в позвоночнике.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Строгий постельный режим 3-5 дней.
2. Щит под матрац, удобное положение в постели.
3. Назначение нестероидных противовоспалительных средств - диклофенак 3,0 (75 мг) в/м или перорально 50-150 мг, разделенных на 2-3 приема. Максимальная суточная доза - 150 мг. Вместо нестероидных противоспалительных средств возможно также использование ненаркотических анальгетиков, например анальгина 50% - 2,0 в/м.
4. Миорелаксирующие средства - реланиум 0,5% 2 мл в/м или пероральные миорелаксанты: сирдалуд по 2 мг 2-3 раза в день или баклофен по 5 мг 2-3 раза в день.
5. При выраженном болевом синдроме применяют трициклические антидепрессанты - амитриптилин 2 мл в/м или перорально 25 мг по следующей схеме 1/4 таблетки утром, 1/4 днем, 1/2 на ночь.
6. Неотложное хирургическое лечение в специализированных нейрохирургических стационарах показано в случае сдавления срединной грыжей диска конского хвоста с развитием парапареза, снижения чувствительности в ногах и нарушения функции тазовых органов.
7. При неэффективности консервативного лечения грыж дисков в течение 3-4 месяцев показано плановое оперативное лечение.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
Назначение спазмолитиков (но-шпа, баралгин) при вертеброгенных болевых синдромах малоэффективно.
| Наименование параметра | Значение |
| Тема статьи: | ОСНОВНЫЕ НЕВРОЛОГИЧЕСКИЕ СИМПТОМЫ И СИНДРОМЫ |
| Рубрика (тематическая категория) | Медицина |
При поражении головного мозга, относящегося к центральному отделу нервной системы, развиваются общемозговая и очаговая симптоматика.
А. Общемозговая симптоматика проявляется головными болями, фотопсиями, головокружением, шумом в ушах, иногда психомоторным возбуждением, судорожными припадками, потерей сознания.
1. Часто причиной головных болей является гипертензионный синдром или синдром внутричерепной гипертензии. Он развивается при нарушении ликвородинамики, при опухолях, внутричерепных гематомах вследствие травм, воспалительных процессах в головном мозге. Его главный клинический признак –головная боль, сначала приступообразная, редкая, чаще по утрам, постепенно усиливающаяся распирающего характера. При прогрессировании патологического процесса она становится постоянной. Появляются оглушенность, вялость, бедность мимики. Взгляд становится тусклым. Временами на этом фоне развиваются гипертензионные кризы чаще ночью или рано утром после сна, натощак, на высоте невыносимой головной боли открывается рвота фонтаном.
У грудных детей при этом синдроме наблюдается увеличение черепа. Лицо кажется очень маленьким и имеет форму перевернутого равнобедренного треугольника. Отмечаются экзофтальм, ʼʼсимптом балконаʼʼ, когда лобная область нависает над орбитами. При пальпации черепа можно определить выбухание тканей в области не заращения родничков, м. б. расхождение костей свода черепа. При перкуссии слышен характерный звук ʼʼтеснувшего горшкаʼʼ. Диагностика: при обследовании окулистом глазного дна выявляются застойные соски зрительных нервов; при люмбальной пункции наблюдается повышение ликворного давления. В норме в горизонтальном положении 70- 200 мм. рт. ст.На краниограмме (обзорной рентгенограмме черепа) видны характерные ʼʼпальцевые вдавленияʼʼ, истончение костей свода черепа, углубление дна турецкого седла, расхождение швов свода черепа у детей. Лечение: этиотропное-это лечение основного заболевания; симптоматическое-приём мочегонных препаратов (диакарб, фуросемид, глицерин). Назначается диета с ограничением употребления жидкости и соли.
Б.Очаговая симптоматика проявляется двигательными и чувствительными нарушениями, клиническая картина которых связана с локализацией очага поражения в головном. К примеру:
2. При поражении мозжечка развивается мозжечковый синдром , который проявляется шаткостью походки, неустойчивостью в позе Ромберга, мозжечковой атаксией (наблюдаются положительные пальценосовая и колено-пяточная пробы), горизонтальным нистагмом (нистагм - колебательные движения глазных яблок при их максимальном отведении), интенционным дрожанием, гипотонией мышц на стороне поражения, скандированной речью,.
3. При нарушении в области ствола мозга развивается бульбарный синдром, который проявляется дисфагией (нарушением глотания), поперхиванием, затеканием пищи в нос, дисфонией (гнусавостью голоса). При тяжелых стволовых нарушениях могут развиться остановка дыхания и сердечной деятельности, т. к. там расположены центры вегетативных функций.
4. Менингиальный синдром
развивается при патологии мозговых оболочек: воспалении, кровоизлияниях под оболочки, травматических поражениях головного мозга, опухолях и абсцессах головного мозга. Клинически менингиальный синдром проявляется резкими головными болями, сопровождающимися рвотой, светобоязнью, гиперакузией (повышенной чувствительностью к звукам). При обследовании выявляется ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского. С целью установления причины развития менингиального синдрома проводят люмбальную пункцию и исследуют ликвор.
Размещено на реф.рф
В случае если причиной является воспалительный процесс в мозговых оболочках, в ликворе обнаруживают значительное увеличение клеточных элементов (плеоцитоз) и небольшое, по сравнению с увеличением клеточных элементов, увеличение содержания белка. Такое соотношение клеточных элементов и белка в ликворе принято называть клеточно-белковой диссоциацией.
В случае если причиной менингиального синдрома является опухоль, абсцесс или арахноидит, в ликворе значительно возрастает содержание белка, а содержание клеточных элементов увеличивается в меньшей степени. Такое соотношение клеточных элементов и белка в ликворе принято называть белково-клеточной диссоциацией.
При гриппе, кори, дизентерии или других заболеваниях, протекающих с тяжёлой интоксикацией, часто у детей развивается состояние клинически идентичное менингиальному синдрому, но в ликворе при этом воспалительных изменений не наблюдается, т. е. нет клеточно-белковой диссоциации. Такое состояние принято называть менингизм.
5. Синдром Броун-Секара проявляется при поражении половины поперечника спинного мозга , является характерным признаком экстрамедулярной опухоли спинного мозга. Вместе с тем, причиной этого синдрома бывают травмы спинного мозга, воспалительные и сосудистые заболевания спинного мозга. Клинически наблюдается нарушение глубокой чувствительности и спастические параличи на стороне поражения и нарушение поверхностной чувствительности на противоположной стороне на два сегмента ниже. При этом на уровне очага поражения могу быть корешковые расстройства (боли, полосы гипэстезии, параличи мышц периферического характера).
НАРУШЕНИЯ, РАЗВИВАЮЩИЕСЯ ПРИ ПАТОЛОГИИ АФФЕРЕНТНЫХ (ЧУВСТВИТЕЛЬНЫХ) ПУТЕЙ.
- Расстройство чувствительности по периферическому типу развивается при поражении периферических нервов и нервных сплетений в определенной зоне тела, иннервируемой данным нервом или из данного сплетения. Поражение нервного сплетения ведет к нарушению чувствительности всех зон иннервируемых из данного нервного сплетения, при этом нарушается не только чувствительность, но и двигательная и вегетативная иннервация.
- Нарушение чувствительности по полиневритическому типу развивается при множественном поражении удаленных от трофических центров (нейронов) дистальных отделов периферических нервов симметрично в зоне их иннервации по типу перчаток или носков.
- Нарушение чувствительности по корешковому типу развивается при патологии спинальных канатиков и задних спинальных корешков в зонах иннервации из этих сегментов на туловище опоясывающего характера, на конечностях продольно.
- Нарушение чувствительности по сегментарному типу развивается при избирательном поражении серого вещества задних корешков спинного мозга. При этом наблюдается Диссоциированное расстройство чувствительности: нарушаются болевая и температурная чувствительность. Расстройства глубокой чувствительности нет.
- Нарушение чувствительностипо табетическому типу развивается при поражении задних столбов спинного мозга. При этом нарушается глубокая чувствительность. Tabes dorsalis-в переводе с латинского-спинная сухотка, одно из осложнений сифилиса.
- Нарушение чувствительности по проводниковому типу развивается при поражении боковых столбов. При этом нарушается болевая и температурная чувствительности на противоположной стороне туловища на два сегмента ниже.
7. Нарушение сложных видов чувствительности развивается при поражении коры головного мозга. Учитывая зависимость отзоны поражения могут развиться такие нарушения как апраксия- нарушение движения, алексия -невозможность читать, аграфия -невозможность писать, нарушение двухмернопространственного чувства и нарушение трёхмернопрстранственного чувства -астереогнозия , при поражении лобных долей развивается ʼʼлобная психикаʼʼ.Человек становится апатичным, неряшливым, дурашливым, склонным к ʼʼплоскимʼʼ шуткам. У него сужается круг интересов, память. При поражении зрительных проекционных зон в области медиальной поверхности затылочной доли наблюдается выпадение полей зрения на противоположной стороне, фотопсии, может развиться слепота. При поражении левой височной области может наблюдаться нарушение речи. При поражении в области наружной стороны височных долей наблюдается снижение слуха, простые слуховые галлюцинации.
НАРУШЕНИЯ, РАЗВИВАЮЩИЕСЯ ПРИ ПАТОЛОГИИ ЭФФЕРЕНТНЫХ (ДВИГАТЕЛЬНЫХ) ПУТЕЙ.
Травма, кровоизлияние или другой патологический процесс в области передней центральной извилины головного мозга приводит к развитию контрлатеральных, т. е. на противоположной стороне тела спастических (центральных) парезов или параличей. Парез- нарушение движения в конечности. Паралич (плегия) - отсутствие движений в конечности. Различают:
монопарезы и моноплегии - это нарушение или отсутствие движения в одной конечности;
парапарезы или параплегии это нарушение или отсутствие движения в двух руках или в двух ногах;
гемипарезы или гемиплегии - это нарушение или отсутствие движения в руке и ноге на одной стороне тела;
тетрапарез или тетраплегия- это нарушение или отсутствие движения во всех конечностях.
Параличи и парезы развиваются при поражении двигательных нейронов и двигательных (эфферентных) путей проведения нервных импульсов. Параличи и парезы, исходя из локализации очага поражения, делятся на центральные и периферические. При поражении центрального двигательного пути развивается центральный паралич. Признаками центрального паралича являются:
1. обездвиженность
2. гипертонус мышц (мышцы напряжены);
3. их гипертрофия (мышцы увеличены в объёме);
4. гиперрефлексия (наблюдается повышение сухожильных рефлексов с пораженных мышц);
5. появляются положительными патологические рефлексы: Бабинского, Оппенгейма, Россолимо и т. д.
При поражении периферического отдела двигательного пути развивается периферический паралич.
Признаки периферического паралича:
1. обездвиженность;
2. гипотония мышц;
3. гипотрофия мышц;
4. гипорефлексия мышц;
5. появляется, так называемая, реакция перерождения (извращённая реакция поражённой мышцы на раздражение электрическим током).
Нервная система делится на соматическую, которая иннервирует мышцы и вегетативную, которая иннервирует внутренние органы, железы, сосуды и другие ткани организма, играя большую роль в поддержании постоянства внутренней среды организма-гомеостаза. Вегетативная нервная система делится на два отдела: симпатический и парасимпатический. Влияние этих отделов на внутренние органы носит в большинстве случаев антагонистический характер (см. таб.).
ВЕГЕТАТИВНАЯ НЕРВНАЯ СИСТЕМА
Нервная система делится на соматическую и автономную. Автономная нервная система принято называть вегетативной. Она имеет два отдела: симпатический и парасимпатический, влияние которых на внутренние органы и системы в большинстве случаев носит антагонистический характер, а в некоторых случаях они действуют как синергисты.
| Орган, система, функция | Симпатическая иннервация | Парасимпатическая иннервация |
| глаз | Вызывает экзофтальм, расширение глазной щели и зрачка | Вызывает энофтальм, сужение глазной щели и зрачка |
| Железы слизистой оболочки носа, слёзные железы, околоушная железа, подчелюстная железа | Сужает сосуды, уменьшает выделение густого секрета | Вызывает усиленное выделение жидкого водянистого секрета |
| Мышца сердца | Вызывает тахикардию, увеличивает силу сердечных сокращений, увеличивает артериальное давление | Вызывает брадикардию, уменьшает силу сердечных сокращений, уменьшает артериальное давление |
| Коронарные сосуды | Их расширение | сужение |
| Кровеносные сосуды кожи | суживает | расширяет |
| Бронхи | Расширяет, уменьшает выделение слизи | Суживает, увеличивает выделение слизи |
| Кишечник | Угнетает перистальтику, повышает тонус сфинктеров | Усиливает перистальтику, понижает тонус сфинктеров |
| Желчный пузырь | Понижает моторику | Усиливает моторику |
| Почки | Понижает диурез | Усиливает диурез |
| Мочевой пузырь | Угнетает деятельность мускулатуры, повышает тонус сфинктеров | Усиливает деятельность мускулатуры понижает тонус сфинктеров |
| Половые органы | Эякуляция семени | эрекция |
| Кровь | Повышает свертываемость | Понижает свертываемость |
| Основной обмен | Усиливает | Понижает |
| Физическая и психическая активность | Усиливает | Понижает |
Особенности ухода за неврологическими больными .
По причине того, что у неврологических больных часто наблюдаются нарушения движений, возникает крайне важно сть оказания помощи при перемещении этих больных, одевании, проведении гигиенических процедур, при приёме пищи.
Нарушение поверхностной чувствительности может привести к травмам, ожогам, отморожениям, а нарушение глубокой чувствительности – к нарушению походки, равновесия.
ОСНОВНЫЕ НЕВРОЛОГИЧЕСКИЕ СИМПТОМЫ И СИНДРОМЫ - понятие и виды. Классификация и особенности категории "ОСНОВНЫЕ НЕВРОЛОГИЧЕСКИЕ СИМПТОМЫ И СИНДРОМЫ" 2017, 2018.
23673 0
Взаимосвязь между заболеваниями нервной системы и поражением других органов и систем организма обычно представляет серьезную проблему как при постановке диагноза, так и при выборе тактики лечения.
Метаболическая энцефалопатия
Основные причины приобретенных острых метаболических энцефалопатий , сопровождающихся спутанностью и угнетением сознания и иногда — эпилептическими припадками, приведены в табл. 1.
Таблица 1. Причины острой метаболической энцефалопатии
Хронические заболевания внутренних органов и другие системные нарушения могут вызывать структурные изменения нервной системы с различными медленно развивающимися клиническими проявлениями. Наиболее часто поражаются:
- кора головного мозга (амнезия, когнитивный дефицит и поведенческие нарушения, выраженность которых может флюктуировать)
- базальные ганглии (дискинезия, акинетико-ригидный синдром)
- мозжечок (дизартрия, атаксия).
Возможны также сопутствующие миелопатия, периферическая нейропатия и миопатия.
Метаболические энцефалопатии могут иметь различную клиническую картину, но наиболее частыми являются двигательные нарушения. Так, например, тремор — типичное проявление отказа от алкоголя (см. ниже). Миоклонические подергивания наблюдаются при почечной недостаточности и респираторном алкалозе. Астериксис , во многом противоположный по своим проявлениям миоклонии, характеризуется резкими, преходящими сгибательными движениями пальцев и кисти (порхающий тремор), вызванными грубыми нарушениями мышечного тонуса. Наиболее часто он наблюдается при печеночной энцефалопатии, но также встречается при почечных и респираторных нарушениях.
Другие метаболические процессы подлежат более детальному обсуждению.
Дефицит витаминов
Неврологические последствия дефицита некоторых витаминов приведены в табл. 2. Из них дефицит витамина B 1 (тиамина) вызывает наиболее важный синдром, как в силу особенностей клинических проявлений, так и вследствие необходимости экстренного лечения.
Таблица 2. Неврологические эффекты дефицита витаминов
|
Витамин |
Неврологический дефицит |
|
В 1 (тиамин) |
См. текст |
|
В 3 (ниацин) |
Острая и хроническая энцефалопатия Мозжечковый синдром Миелопатия |
|
В 6 (пиридоксин) |
Полинейропатия (наблюдается при лечении изониазидом без одновременного приема пиридоксина) |
|
В 12 (кобаламин) |
Деменция Атрофия зрительного нерва Полинейропатия Подострое сочетанное поражение спинного мозга (включая кортикоспинальный тракт и задние столбы) |
|
D (кальциферол) |
Миопатия |
|
Е (токоферол) |
Спиноцеребеллярная дегенерация |
Синдром Вернике-Корсакова
Острый дефицит тиамина встречается в развитых странах в виде двух классических случаев
- хронический алкоголизм, ассоциированный с недостаточным питанием
- неукротимая рвота беременных — тяжелое состояние, возникающее на ранних сроках беременности и связанное с нарушением питания.
В обоих случаях при развернутой картине синдрома Вернике-Корсакова пациента следует госпитализировать и начать внутривенное введение раствора декстрозы без сопутствующего введения тиамина (тиамин является коферментом нормального углеводного метаболизма).
Энцефалопатия Вернике клинически проявляется триадой симптомов:
- офтальмоплегия — обычно нистагм, паралич III и VI черепных нервов
- атаксия
- спутанность сознания, иногда кома.
При поражении гипоталамуса возможна гипотермия. Дефицит витамина B 1 часто приводит к развитию нейропатии.
Корсаковский психоз может проявляться по мере купирования острой энцефалопатии Вернике. Это сравнительно избирательный вариант деменции, характеризующийся амнезией, в частности на недавние события и склонностью к конфабуляциям , когда пациент придумывает описания событий, чтобы восполнить пробелы в памяти.
При морфологическом исследовании в стволе мозга и в межуточном мозге больных с синдромом Вернике-Корсакова выявляются микрокровоизлияния. При офтальмоскопии выявляются кровоизлияния в сетчатку. Биохимические отклонения включают повышение уровня пирувата в крови и сниженную активность транскетолазы эритроцитов .
Диагноз устанавливается на основании клинических данных с учетом результатов биохимических исследований. Больные с предполагаемым синдромом Корсакова должны быть срочно госпитализированы. Лечение включает назначение тиамина, который также следует применять в качестве профилактического средства у алкоголиков с абстинентным синдромом и у беременных с повторной рвотой. Позднее начало лечения может стать причиной летального исхода или стойкого неврологического дефицита. Следует иметь ввиду, что проявления психоза Корсакова не всегда поддаются лечению тиамином.
Алкоголь и нервная система
Помимо синдрома Вернике-Корсакова, алкоголь оказывает как прямое, так и опосредованное влияние на нервную систему.
- Острая интоксикация — хорошо известные симптомы опьянения могут сопровождаться амнезией, атаксией и дизартрией с гиперактивностью симпатической системы (тахикардия, мидриаз, гиперемия), дезориентацией и, реже, комой. На этой стадии имеется риск наступления летального исхода вследствие асфиксии в результате аспирации рвотных масс, менее вероятной причиной смерти является непосредственная интоксикация алкоголем.
- Алкогольный абстинентный синдром возникает у больных хроническим алкоголизмом при полном отказе от алкоголя. Проявляется беспокойностью, раздражительностью, тремором, устрашающими зрительными галлюцинациями, спутанностью сознания (delirium tremens — белая горячка ) и эпилептическими припадками. Лечение включает коррекцию электролитного дисбаланса, назначение седативных препаратов, адекватное питание и тиаминовую профилактику синдрома Вернике-Корсакова. Абстинентный синдром может возникнуть у лиц, не страдающих хроническим алкоголизмом, после однократного употребления большого количества алкоголя.
- Хронический алкоголизм ассоциирован с прогрессирующими структурными поражениями нервной системы:
- церебральная атрофия (причина деменции, течение которой может быть осложнено сопутствующей депрессией, судорожным синдромом и многочисленными травмами головы, в том числе с вероятным развитием субдуральной гематомы)
- мозжечковая дегенерация, характеризуется нарушением походки (атаксия)
- атрофия зрительного нерва (алкогольная амблиопия )
- периферическая невропатия — преимущественно чувствительная, иногда с вегетативными симптомами
- миопатия.
- Поражение печени при алкоголизме может косвенно влиять на церебральные функции различными путями:
- острая энцефалопатия при фульминантной форме печеночной недостаточности
- обратимая печеночная энцефалопатия (табл. 3)
- синдром гепатоцеребральной дегенерации — деменция, пирамидные и экстрапирамидные нарушения с порхающим тремором в результате хронического портосистемного шунтирования крови.
Таблица 3. Печеночная энцефалопатия
Хронические заболевания печени (необязательно вызванные злоупотреблением алкоголя) и ассоциированная гипонатриемия (в частности, слишком быстро компенсированная) может привести к развитию понтинного миелолиза — центральной демиелинизации варолиева моста .
Порфирия
Острая перемежающаяся порфирия — редкое наследственное нарушение метаболизма порфиринов, при котором у пациентов возникают эпизоды неврологических и психических расстройств, ассоциированных с желудочно-кишечными нарушениями. Приступы могут провоцироваться приемом алкоголя, оральных контрацептивов или препаратов, содержащих барбитураты или сульфаниламиды. Острый психоз или энцефалопатия сочетаются с нейропатией и интенсивной болью в области живота. Диагноз подтверждается обнаружением избытка порфобилиногена в моче. Лечение : исключение применения средств, провоцирующих данное состояние, а также купирование острых приступов приемом большого количества углеводов и, иногда, внутривенным введением гематина (угнетают синтез порфиринов). Дополнительно — симптоматическое лечение, устраняющее основные симптомы: для купирования психоза — фенотиазины, при эпилептических припадках — бензодиазепины.
Эндокринные заболевания
Неврологические осложнения тяжелых эндокринных нарушений приведены в табл. 4. Тиреотоксикоз и сахарный диабет требуют более подробного обсуждения вследствие широкого спектра возможных осложнений.
Таблица 4. Неврологические осложнения эндокринных заболеваний
|
Заболевание |
Неврологический синдром |
|
Акромегалия |
Хроническая энцефалопатия Расстройства зрения (вследствие сдавления хиазмы) Синдром запястного канала Синдром обструктивного апноэ во сне Миопатия |
|
Гипопитуитаризм | |
|
Тиреотоксикоз |
См. текст |
|
Микседема |
Острая или хроническая энцефалопатия Мозжечковый синдром Гипотермия Нейропатия, миопатия |
|
Синдром Кушинга |
Психозы, депрессия Миопатия |
|
БолезньАддисона |
Острая энцефалопатия |
|
Гипер- или гипопаратиреоидизм |
Энцефалопатия, припадки Миопатия Синдром доброкачественной внутричерепной гипертензии Тетания — при гипокалиемии |
|
Сахарный диабет |
См. текст |
|
Инсулинома |
Острая или хроническая энцефалопатия |
|
Феохромоцитома |
Пароксизмальная головная боль (с гипертензией) Внутричерепные кровоизлияния (редко) |
Тиреотоксикоз
Тиреотоксикоз может протекать с поражением следующих отделов нервной системы:
- кора головного мозга:
- беспокойство, психоз, вплоть до энцефалопатии у пациентов с сверхострым течением болезни («тиреоидная буря»)
- инсульты, вторичная фибрилляция предсердий;
- базальные ганглии:
- хорея
- усиленный физиологический тремор;
- центральный мотонейрон:
- гиперрефлексия;
- наружные мышцы глаза:
- диплопия, птоз (рис. 1);
- мышцы конечностей:
- у трети пациентов с гиперфункцией щитовидной железы наблюдается проксимальная миопатия
- возможны также ассоциированная миастения и периодический паралич.
Рис. 1. Глазодвигательные нарушения при поражении щитовидной железы. На КТ выявляются гипертрофированные нижние прямые мышцы
Сахарный диабет
Течение сахарного диабета может быть осложнено развитием периферической нейропатии, которая проявляется различными клиническими формами.
- Дистальная, преимущественно чувствительная симметричная полинейропатия. Потеря чувствительности может привести к появлению изъязвлений на ногах у больных диабетом (рис. 2) и тяжелым артропатиям (сустав Шарко).
- Вегетативная нейропатия.
- Острая болезненная асимметричная проксимальная слабость в нижних конечностях, обычно у людей среднего пожилого возраста, характерно поражение люмбо-сакрального сплетения (диабетическая амиотрофи я; рис. 3).
- Компрессионная нейропатия, например при синдроме запястного канала (диабет делает нервы чувствительными к сдавлению), и другие мононевропатии, включая парезы черепных нервов (в частности, поражение глазодвигательных нервов).
- Различные другие нейропатии, включая болезненную нейропатию у пациентов, начинающих инсулиновую терапию, связанную, возможно, с регенерацией аксонов.

Рис. 2.

Рис. 3.
Патогенетические механизмы, лежащие в основе нейропатии, остаются неясными. Метаболические нарушения могут оказывать непосредственное токсическое воздействие на нервные ствола, кроме того, важной причиной развития мононейропатии является поражение артерий мелкого калибра, включая vasa nervorum , при сахарном диабете.
Осложнения сахарного диабета могут оказывать повреждающее воздействие на нервную систему другими косвенными путями, например поражение артерий приводят к инсульту, а печеночная недостаточность — потенциальная причина развития как энцефалопатии, так и нейропатии. Другие причины острой энцефалопатии при диабете:
- диабетический кетоацидоз
- гипогликемия — обычно связана с инсулиновой терапией, но может встречаться при приеме оральных гипогликемических средств
- некетоацидотическая гиперосмолярная кома
- лактацидоз.
Неврологические осложнения беременности
Беременность способна оказывать влияние на развитие ранее существующих, клинически не проявляющихся неврологических расстройств, а также быть причиной вновь возникших неврологических заболеваний.
Предшествующие неврологические заболевания
Течение эпилепсии во время беременности обычно описывается «законом третей»: у одной трети больных наступает ухудшение, у другой трети — улучшение, у остальных не происходит изменений (на самом деле, преобладают пациенты, у которых течение заболевания не изменяется). Неконтролируемые припадки во время беременности могут травмировать как мать, так и плод. Поэтому у пациентов с установленной активной эпилепсией противосудорожная терапия должна продолжаться во время беременности. Следует контролировать клеточный и биохимический состав крови, особенно в третьем триместре беременности, когда может потребоваться повышение дозы антиконвульсанта. Это важно, например, при приеме карбамазепина, когда наблюдается нарастание уровня эстрогена, который ускоряет метаболизм препарата (такое же взаимодействие наблюдается при приеме оральных контрацептивов, в этом случае требуется увеличение дозировки для обоих препаратов). Напротив, у пациентов с ремиссией в течение двух и более лет при планировании беременности должна рассматриваться возможность отмены антиконвульсантов. Эти рекомендации являются залогом предупреждения возможного тератогенного эффекта препаратов. Следует иметь в виду, что прием вальпроата натрия может быть ассоциирован с некоторым повышением риска нарушения формирования нервной трубки. Риск применения противосудорожных препаратов может быть уменьшен проведением следующих мероприятий:
- скриннинговые обследования на ранних стадиях беременности (ультразвуковое обследование, определение содержания альфа-фетопротеина)
- профилактический прием фолиевой кислоты (5 мг в день) — в настоящее время считается, что максимальный эффект достигается при приеме фолиевой кислоты во время оплодотворения яйцеклетки, поэтому прием ее рекомендован всем женщинам детородного возраста, которые получают противосудорожные препараты.
Кормление грудью не является абсолютным противопоказанием к приему современных противосудорожных препаратов. Витамин К назначается матери на последнем месяце беременности и после родов — внутримышечно матери и новорожденному, если мать принимала карбамазепин, фенитоин или фенобарбитал.
Рассеянный склероз — обострения редко развиваются во время беременности, однако есть потенциальный риск ухудшения в послеродовом периоде. Имеющиеся данные противоречивы, достоверные сведения о влиянии беременности и 3-месячного послеродового периода на течение рассеянного склероза отсутствуют. Поэтому нет оснований для ранее имевших место негативных рекомендаций неврологов при обсуждении планируемой беременности. Основным фактором при принятии решения должна быть способность женщины с рассеянным склерозом ухаживать в течение нескольких лет за ребенком, учитывая возможность нарастающей инвалидности.
Доброкачественные опухоли , протекающие асимптомно, могут клинически проявиться во время беременности. Это могут быть менингиомы, как внутричерепные, так и спинальные, способные увеличиваться в размере, так как они, как правило, экспрессируют рецепторы эстрогена. Аденомы гипофиза также могут увеличиваться во время беременности.
Диагностика мигрени при беременности связана с определенными сложностями. В частности, в третьем триместре беременности может возникать выраженная аура с наличием последующей головной боли или без нее. Выявление мигрени в анамнезе и отсутствие неврологического дефицита может помочь правильной постановке диагноза и обеспечить адекватную интерпретацию беспокоящих пациентку проявлений.
Неврологические расстройства, возникающие при беременности
Беременность может вызвать развитие заболевания de novo с вовлечением некоторых отделов центральной и периферической нервной системы.
- Кора головного мозга:
- экламптические припадки, ассоциированные с артериальной гипертензией и протеинурией при беременности
- инсульт, в частности тромбоз венозных синусов и тромбоз кортикальных вен, для которых послеродовой период является фактором риска.
- Базальные ганглии:
- двигательные дискинезии, связанные с повышенным содержанием эстрогена (хорея беременных ) (возможны также при приеме оральных контрацептивов).
- Ствол мозга и промежуточный мозг:
- синдром Вернике-Корсакова, возникающий вследствие водно-электролитных нарушений при повторной рвоте у беременных.
- Акушерские нейропатии:
- ишиас в результате пролапса поясничного межпозвонкового диска; схожие симптомы могут быть результатом сдавления люмбо-сакрального сплетения головкой плода на поздних стадиях беременности
- болезнь Бернгардта-Рота (парестетическая мералгия)
- туннельный синдром запястного канала как следствие нарушения водного баланса во время беременности
- паралич Белла, часто встречается во время беременности, особенно в третьем триместре
- локализация других невралгий может быть следствием поражения других нервов, например плечевого сплетения или межреберных нервов
- синдром беспокойных ног нередко встречается при беременности.
Нейроонкологические заболевания
Злокачественные новообразования могут вызывать поражение нервной системы вследствие воздействия следующих механизмов:
- прямое или метастатическое распространение опухолей по нейронным или расположенным рядом структурам
- неврологическое проявление опухолей, находящихся на удалении от нервной системы (паранеопластический синдром )
- последствия лечения.
Первичные опухоли и метастазы
Источниками метастазов в головной мозг наиболее часто являются опухоли молочных желез, бронхов и желудка (рис. 4). Интрамедуллярные метастазы в спинном мозге редки. Острое сдавление спинного мозга может быть следствием поражения позвонков солидными опухолями, которые обычно попадают в костную ткань из молочных желез, бронхов, простаты, почек, щитовидной железы, а также проявлением лимфомы или миеломы (рис. 5). Инвазия метастазов в нервный ствол встречается редко, однако плечевое сплетение может быть напрямую вовлечено в раковую опухоль молочной железы или бронхов. Люмбосакральное сплетение может быть поражено опухолью органов таза.

Рис. 4. Метастазы в мозжечок (МРТ)

Рис. 5. Компрессия (направление указано стрелкой) спинного мозга вследствие злокачественного новообразования (МРТ)
Помимо позвонков, возможно метастатическое поражение и других структур, расположенных в непосредственной близости от спинного мозга: спинальное эпидуральное пространство (рак простаты, лимфома) и оболочки головного мозга. Менингит при злокачественных опухолях редко является следствием солидного рака, чаще таким образом проявляются лимфома или лейкемия. У пациентов с асептическим менингитом часто наблюдается паралич нескольких черепных нервов и поражение спинальных корешков. Диагноз подтверждается цитологией СМЖ; прогноз при данном заболевании неблагоприятный.
Паранеопластические поражения
Некоторые злокачественные опухоли, в частности карцинома бронхов (мелкоклеточный тип), молочных желез, яичников, а также лимфома, даже если и не прорастают непосредственно в нервные структуры, могут вызывать различные неврологические нарушения. Эти нечасто встречающиеся расстройства реализуются вследствие влияния гуморальных механизмов, включая выработку аутоантител, связанных с опухолью. Приведем примеры.
- Лимбическая система — воспалительная инфильтрация может быть ассоциирована с амнестическим синдромом и эпилептическими припадками («лимбический энцефалит» ).
- Мозжечковая атаксия.
- Синдром поражения ствола головного мозга с хаотическими движениями глазных яблок (опсоклонус ).
- Сенсорная полинейропатия.
- Миастенический синдром Ламберта-Итона — нарушение высвобождения ацетилхолина в нейромышечном синапсе, ассоциированное с мелкоклеточной карциномой бронхов (у отдельных пациентов отсутствуют признаки злокачественной опухоли, однако проявление ее может наступить через некоторое время, даже через годы, после дебюта нейромышечных нарушений).
- Дерматомиозит — может быть ассоциирован с карциномой бронхов или желудка, наиболее часто встречающейся у мужчин среднего возраста.
- Злокачественные новообразования могут вызывать неметастатические неврологические осложнения другими косвенными путями:
- нарушения метаболизма — гипонатриемия в результате неадекватной секреции антидиуретического гормона, гиперкалиемия
- иммуносупрессия, в частности лейкемия, лимфома и последствия ее лечения, приводящие к развитию оппортунистических инфекций (например, прогрессирующая мультифокальная лейкоэнцефалопатия)
- выработка парапротеина в миеломе ассоциирована с развитием полинейропатии и иногда с повышением вязкости крови, что повышает риск инфаркта мозга. Миеломная нейропатия может быть следствием амилоидных отложений.
Последствия лечения рака
Лучевая терапия может сопровождаться отсроченным неврологическим поражением (зачастую через несколько лет после лечения), в частности радиационной плексопатией и миелопатией.
Химиотерапия может вызывать специфические неврологические осложнения, например нейропатию, вызванную винкристином или цисплатином.
Заболевания соединительной ткани и другие системные воспалительные заболевания
Системный васкулит может нарушать кровоснабжение нервной ткани, что приводит к инфаркту мозга при системной красной волчанке и узелковом периартериите. При васкулитах чаще наблюдается поражение vasa nervorum периферических нервов, приводящее к мультифокальной мононейропатии (мультифокальная мононейропатия ), встречающийся при следующих заболеваниях:
- ревматоидном артрите
- системной красной волчанке
- узелковом периартериите
- гранулематозе Вегенера.
Эти заболевания соединительной ткани могут быть ассоциированы с другими специфическими неврологическими осложнениями:
- ревматоидный артрит — нейропатия, возникающая при сдавлении, например синдром запястного канала, цервикальная миелопатия, особенно как результат атлантоаксиального подвывиха
- церебральная форма волчанки — депрессия, психоз, эпилептические припадки, хорея, тремор
- узелковый периартериит — асептический менингит, паралич черепных нервов, тромбоз внутричерепных венозных синусов
- гранулематоз Вегенера — асептический менингит, парезы черепных нервов, тромбоз венозных синусов.
Естественно, что многоочаговый воспалительный процесс зачастую распространяется на нервную систему:
- системный склероз — может быть ассоциирован с полимиозитом и с инсультом, вызванным склерозом сонной или позвоночной артерии
- болезнь Шегрена — полинейропатия, обычно с вовлечением черепных нервов, в частности с утратой чувствительности вследствие поражения тройничного нерва
- саркоидоз — наиболее часто проявляется одно- или двусторонними периферическими парезами лицевого нерва. Возможны нейропатия зрительного нерва, а также периферическая нейропатия и миопатия. Нейросаркоидоз, особенно в отсутствие системных проявлений, может потребовать проведения дифференциалыюй диагностики с рассеянным склерозом, так как поражения спинного и головного мозга, а также воспалительные изменения в ликворе могут иметь сходные проявлений. Существуют более четкие симптомы саркоидоза ЦНС, протекающего, в частности, с поражением гипоталамуса, проявляющиеся патологической сонливостью и диабетом.
- болезнь Бехчета — может проявляться неврологическими расстройствами, сходными с таковыми при рассеянном склерозе, асептическом менингите или тромбозе венозных синусов.
Лечение этих хронических воспалительных расстройств очень сложное, обычно требующее применения кортикостероидов и иммуносупрессоров. Поражения, вызванные масс-эффектом или компрессией (например, большие саркоидные гранулемы в полушариях головного мозга или цервикальная миелопатия при ревматизме), могут быть потребовать хирургического лечения.
Неврология и психиатрия
Работа неврологов и психиатров пересекается в нескольких областях.
- Диагностика и лечение «органических» (см. ниже) психосиндромов:
- острые — спутанные состоянии (делирий)
- хронические — деменция.
- Лечение алкоголизма и наркотической зависимости.
- Психологические последствия неврологических заболеваний:
- тревожность и депрессия, вторичные по отношению к диагнозу неврологического заболевания — эпилепсия, инсульт, рассеянный склероз, синдром Гийена-Барре, нейродегенерации
- побочные эффекты лечения; например, психоз, вызванный применением стероидов.
- Психические заболевания, проявляющиеся неврологическими симптомами.
Эта группа заболеваний характеризуется сложностью диагностики и лечения, поэтому уместно ввести некоторые определения.
- Соматоформные расстройства — состояния, при которых физикальные проявления, не имеющие физиологической основы, являются проявлением психологического конфликта.
- «Функциональные» расстройства — термин, в ряде случаев применяющийся для описания симптомов, имеющих психологическое происхождение (в клинической практике используется синоним — «психогенные» расстройства ). Необходимо уточнить, что «функциональные» расстройства подразумевают то, что причина возникновения симптомов лежит в нарушении функций органов, а не в их структурных изменениях (симптомы относящиеся к изменению структуры, напротив, называются «органическими» ).
У многих пациентов с тревожностью присутствуют негрубые неврологические расстройства, такие как паралич, анестезия в конечностях, в сочетании с другими проявлениями — боль в груди, сердцебиение и диспноэ, иногда достигающие степени панической атаки. Эти симптомы обычно сопутствуют непроизвольной гипервентиляции . Диагноз может быть подтвержден провоцированием симптомов при форсированном дыхании, а затем их купированием путем дыхания через бумажный пакет.
Умеренно выраженные и неспецифические психогенные синдромы должны отличаться от проявлений истерии. В последнем случае пациенты предъявляют жалобы на грубые неврологические нарушения (например, паралич, анаестезию, слепоту, амнезию или тяжелую потерю сознания (иначе называемую неэпилептическими приступами, псевдоприпадками или истерическими судорогами) в отсутствие органической причины и при наличии психологического конфликта. Другие пациенты испытывают многочисленные симптомы, включая хроническую боль в отсутствие физического заболевания и в сочетании с нарушениями личности (полисимптомная истерия или соматизированное расстройство ).
Моносимптомная истерия изучалась на основе двух психодинамических механизмов:
- конверсия — пациент избегает душевного конфликта, переводя тревогу в физикальные симптомы
- диссоциация — пациент отделяет свою духовную сущность от физической.
Другими словами, такие проявления являются симулированными, но симулированным бессознательно в отличие от симуляции намеренной . Классификация данных расстройств несколько затруднена, так как для многих обывателей понятие «истерия» приобрело отрицательный оттенок. Поэтому термины «конверсионные и диссоциативные расстройства» используются наравне с термином «истерия».
Клинические симптомы
Подозрения на истерию могут возникнуть в том случае, если у пациента имеются:
- неанатомическое распространение парезов или утраты чувствительности, атипичные проявления припадков, как, например, нарушение их последовательности
- отсутствие объективных неврологических признаков, таких как паралич мышц, изменение рефлексов
- наличие положительных признаков симулированной дисфункции, например антагонистическое напряжение мышц конечности, представляемой парализованной
- заметный недостаток внимания к тяжелым симптомам (la belle indifference — прекрасное бесчувствие )
- очевидность личной выгоды в связи с имеющимся заболеванием:
- первичная выгода — бессознательное избегание тревоги и душевного конфликта как результата стрессовой ситуации
- вторичная выгода — забота и внимание со стороны семьи, друзей, медперсонала, которыми пациент может манипулировать .
Диагностика истерии может быть затруднительна. Инструментальное обследование следует провести сразу после первичного приема и уведомить пациента о его нормальных результатах. Следует избегать повторных обследований.
Неконфронтационный подход наиболее эффективен. После объяснения того, что стресс может быть причиной заболевания, пациенту может потребоваться психотерапевтическая помощь:
- выявление психологического конфликта, лежащего в основе заболевания
- поведенческая терапия - подкрепление признаков наступившего улучшения и игнорирование беспомощного поведения
- назначение антидепрессантов показано в случае истерии, вторичной по отношению к депрессии.
Наряду с указанными мерами, пациенту с истерическим параличом не следует отказывать в проведении физиотерапии, она будет способствовать постепенному улучшению состояния, притом что больному не придется отказываться от своих жалоб.
Синдром хронической усталости
У некоторых пациентов основным проявлением заболевания является ощущение усталости, присутствующей в течение месяцев или даже лет, зачастую с нарушениями концентрации внимания и памяти. Несмотря на то что такая усталость может сопровождать соматические расстройства (инфекции, гипотиреоз, злокачественные новообразования) или неврологические заболевания (рассеянный склероз, миопатия), у этих пациентов может не быть их клинических проявлений, что требует полноценного обследования для исключения этих состояний (формула крови, СОЭ, функция печени).
Терминология и этиология
Пациенты и средства массовой информации зачастую называют данный синдром миалгическим энцефаломиелитом (МЭ ). Однако это неправильно, так как мышечная боль у некоторых пациентов не носит специфического характер, и ни у одного из пациентов не выявляются воспалительные изменения в головном или спинного мозге.
О происхождении данного расстройства существуют полярные теории:
- Соматическая концепция. Большинство пациентов и благотворительных организаций наряду с некоторыми докторами предполагают органическую основу данного состояния, в частности как следствие атипичной реакции на перенесенную инфекцию (поэтому существует еще более запутывающее название — поствирусный синдром усталост и). Это понятие возникло вследствие существования некоторых специфических заболеваний (например, вирус Эпштейна-Барр), ассоциированных у многих больных с постоянной усталостью в течение месяцев после выздоровления от острой инфекции. Однако у многих пациентов с синдромом хронической усталости не было выявлено предшествующего вирусного заболевания.
- Психологическая концепция. Многие неврологи и психиатры отмечают схожесть между клиническими симптомами синдрома хронической усталости и депрессии. Поэтому состояние может расцениваться как вариант соматоформного расстройства с психологическими механизмами, действующими, как описано в предыдущем разделе. Пациенты могут с неохотой принимать данную интерпретацию своего заболевания из-за специфического социального статуса, присущего психиатрическим диагнозам.
Клинические проявления
В дополнение к основным симптомам (усталость, нарушение концентрации внимания и памяти) у пациентов могут выявляться другие симптомы:
- боль в мышцах грудной клетки или конечностей
- боль в суставах
- головная боль, головокружение, парестезии
- нарушение сна
- синдром раздраженного толстого кишечника.
Наиболее действенный вариант — неосуждающий и неконфликтный подход к пациенту. Если пациента удается убедить принимать антидепрессанты (амитриптилин, дотиепин или антидепрессанты нового поколения, такие как сертралин в низких дозировках) и получать дозированную физическую нагрузку под наблюдением физиотерапевта с постепенным усложнением упражнений, возможно улучшение даже после нескольких лет инвалидности.
Неврология для врачей общей практики. Л. Гинсберг




