Шкалы фибрилляции предсердий. Пароксизмальная, персистирующая и постоянная формы фибрилляции предсердий и их лечение. Прогноз и возможные осложнения
Дата публикации статьи: 13.11.2016
Дата обновления статьи: 06.12.2018
Фибрилляция предсердий (сокращенно ФП) – это наиболее распространенный вид аритмии среди всех нарушений ритма сердца.
Для правильной и эффективной работы сердца ритм задается синусовым узлом. Это участок, откуда в норме выходит сигнал сердцу сокращаться (то есть возникает импульс). При фибрилляции предсердий сокращения (не импульсы) хаотичны и исходят из разных участков предсердия. Частота этих сокращений может достигать нескольких сотен в минуту. В норме частота сокращений составляет от 70 до 85 ударов в минуту. Когда импульсы проходят на желудочки сердца – частота их сокращения также возрастает, что вызывает резкое ухудшение состояния.
Схема проведения импульсов

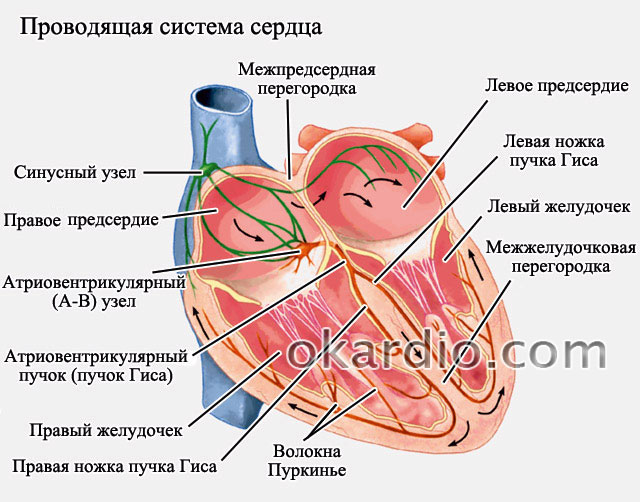
Когда частота сокращений сердца высокая (выше 85 ударов в минуту) – то говорят о тахисистолической форме фибрилляции предсердий. Если частота невысокая (ниже 65 – 70 ударов в минуту) то говорят о брадисистолической форме. В норме частота частота сердечных сокращений должна быть 70–85 ударов в минуту – в этой ситуации говорят о нормосистолической форме фибрилляции.
Мужчины болеют чаще, чем женщины. С возрастом риск развития ФП увеличивается. В 60 лет эту проблему обнаруживают у 0,5% всех людей, которые обращаются к врачу, а после 75-летнего возраста аритмию выявляют у каждого десятого человека.
Этой болезнью занимается врач-кардиолог, кардиохирург или аритмолог.
Согласно официальным данным, представленным в Рекомендациях Российских Кардиологов от 2012 года, фибрилляция предсердий и мерцательная аритмия – идентичные понятия.
Чем опасна фибрилляция?
Когда сокращения хаотичны, то кровь задерживается в предсердиях дольше. Это приводит к образованию тромбов.
Из сердца выходят крупные кровеносные сосуды, которые несут кровь к мозгу, легким и всем внутренним органам.
- Образовавшиеся тромбы в правом предсердии по крупному легочному стволу попадают в легкие и приводят к .
- Если тромбы образовались в левом предсердии, то с током крови через сосуды дуги аорты попадают в головной мозг. Это приводит к развитию инсульта.
- У пациентов с мерцанием предсердий риск развития мозгового инсульта (острого нарушения мозгового кровообращения) в 6 раз выше, чем без нарушений ритма.
 Образование тромба в левом предсердии приводит к инсульту
Образование тромба в левом предсердии приводит к инсульту
Причины патологии
Причины принято делить на две большие группы:
Сердечные.
Несердечные.
Редко, при генетической предрасположенности и аномалии развития проводящей системы сердца, эта патология может быть самостоятельным заболеванием. В 99% случае фибрилляция предсердий не является самостоятельной болезнью или симптомом, а возникает на фоне основной патологии.
1. Сердечные причины
В таблице показано, как часто у пациентов с ФП встречается сердечная патология:
Среди всех пороков, чаще мерцательную аритмию выявляют при митральных или многоклапанных пороках сердца. Митральный клапан – это клапан, который соединяет левое предсердие и левый желудочек. Многоклапанные пороки – это поражение нескольких клапанов: митрального и (или) аортального и (или) трикуспидального.
 Митральный порок сердца
Митральный порок сердца
Также причиной могут быть сочетания заболеваний. Например, пороки сердца могут сочетаться с ишемической болезнью сердца (коронарной болезнью, стенокардией) и артериальной гипертонией (повышенным артериальным давлением).
Состояние после кардиохирургических операций может вызывать фибрилляцию предсердий, т. к. после операции может происходить:
Изменение внутрисердечной гемодинамики (например, был плохой клапан – имплантировали хороший, который стал работать правильно).
Нарушение электролитного баланса (калий, магний, натрий, кальций). Электролитный баланс обеспечивает электрическую стабильность клеток сердца
Воспаление (из-за швов на сердце).
2. Несердечные причины
Употребление алкоголя может влиять на риск возникновения патологии фибрилляция предсердий. В исследовании, которые провели американские ученные в 2004 году, показано, что при увеличении дозы алкоголя более 36 грамм в сутки риск развития фибрилляции предсердий возрастает на 34%. Интересно и то, что дозы алкоголя ниже этой цифры не влияют на развития ФП.
Вегетососудистая дистония – это комплекс функциональных расстройств нервной системы. При этой болезни встречается часто пароксизмальная аритмия (описание видов аритмии – в следующем блоке).
Классификация и симптомы ФП
Существует много принципов классификаций ФП. Самая удобная и общепринятая – классификация, основанная на продолжительности фибрилляции предсердий.
* Пароксизмы – это приступы, которые могут возникать и купироваться спонтанно (то есть самостоятельно). Частота приступов индивидуальная.
Характерные симптомы
У всех видов фибрилляций симптомы схожи. Когда на фоне основного заболевания возникает фибрилляция предсердий, то чаще всего пациенты предъявляют следующие жалобы:
- Сердцебиение (частый ритм, но при брадисистолической форме частота сердечных сокращений, наоборот, низкая – меньше, чем 60 ударов в минуту).
- Перебои («замирание» сердца и далее следует ритм, который может быть частый или редкий). Частый ритм − более 80 ударов в минуту, редкий − менее 65 ударов в минуту).
- Одышка (учащенное и затрудненное дыхание).
- Головокружение.
- Слабость.
Если фибрилляция предсердий существует длительное время, то развиваются отеки на ногах, к вечеру.
Диагностика
Диагностика фибрилляции предсердий не вызывает сложностей. Диагноз устанавливают на основании ЭКГ. Для уточнения частоты приступов и сочетания с другими нарушениями ритма проводят специальное (мониторинг ЭКГ в течение суток).
 Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
 С помощью ЭКГ диагностируют фибрилляцию предсердий
С помощью ЭКГ диагностируют фибрилляцию предсердий
Лечение фибрилляции предсердий
Лечение направлено на устранение причины и (или) предотвращение осложнений. В части случаев удается восстановить синусовый ритм, то есть вылечить фибрилляцию, но также бывает, что ритм восстановить нельзя – в таком случае важно нормализовать и поддерживать работу сердца, предотвратить развитие осложнений.
Чтобы успешно лечить ФП нужно: устранить причину, вызвавшую нарушения ритма, знать размеры сердца и длительность мерцания.
При выборе того или иного метода лечения сначала определяют цель (зависит от конкретного состояния пациента). Это очень важно, так как от этого будут зависеть тактика и комплекс мероприятий.
Первоначально доктора назначают медикаментозное лечение, при неэффективности − электроимпульсную терапию.
Когда не помогает медикаментозная терапия, электроимпульсная, то доктора рекомендуют (специальное лечение с помощью радиоволн).
Медикаментозное лечение
Если ритм можно восстановить, то врачи приложат все усилия для этого.
Лекарства, которые используют для лечения ФП, представлены в таблице. Эти рекомендации являются общепринятыми для купирования нарушении ритма по типу мерцания предсердий.
Электроимпульсная терапия
Иногда лечение при помощи лекарств (внутривенных или таблеток) становится неэффективно, и ритм восстановить не удается. В такой ситуации проводят электроимпульсную терапию – это метод воздействия на сердечную мышцу разрядом электрического тока.
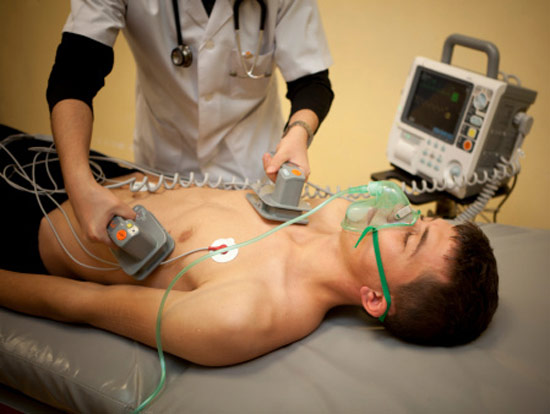 Электроимпульсная терапия
Электроимпульсная терапия
Различают наружную и внутреннюю методики:
Наружная проводится через кожу и грудную клетку. Иногда этот метод называют кардиоверсией. Фибрилляция предсердий купируется в 90% случаев, если лечение начато своевременно. В кардиохирургических стационарах кардиоверсия очень эффективная и часто применяется при пароксизмальной аритмии.
Внутренняя. В полость сердца через крупные вены шеи или в области ключицы вводят тонюсенькую трубочку (катетер). По этой трубочке проводят электрод (похож на проводок). Процедура происходит в операционной, где под контролем рентгенографии, врач на мониторах может визуально оценить, как правильно сориентировать и установить электрод.
Далее при помощи специальной аппаратуры, изображенной на рисунке, наносят разряд и смотрят на экран. На экране врач может определить характер ритма (восстановился синусовый ритм или нет). Персистирующая форма фибрилляции предсердий – наиболее частый случай, когда врачи применяют эту методику.
Радиочастотная абляция
Когда все методики неэффективны, а фибрилляция предсердий значительно ухудшает жизнь больного, то рекомендуют устранение очага (который задает неправильный ритм сердцу) который ответственный за повышенную частоту сокращений – радиочастотную абляцию (РЧА) – лечение с помощью радиоволн.
 Радиочастотная абляция
Радиочастотная абляция
После устранения очага ритм может быть редким. Поэтому РЧА можно сочетать с имплантацией искусственного водителя ритма – кардиостимулятора (небольшого электрода в полость сердца). Ритм сердцу через электрод будет задавать кардиостимулятор, который устанавливают под кожу в область ключицы.
Насколько эффективен этот метод? Если РЧА провели пациенту с пароксизмальной формой ФП, то в течение года синусовый ритм удерживается у 64–86% (данные 2012 года). Если была персистирующая форма, то фибрилляция предсердий возвращается в половине случаев.
Почему не всегда удается восстановить синусовый ритм?
Основная причина, когда не получится восстановить синусовый ритм – размеры сердца и левого предсердия.
Если по УЗИ сердца установлен размер левого предсердия до 5,2 см, то в 95% восстановление синусового ритма возможно. Об этом сообщают аритмологи и кардиологи в своих публикациях.
Когда размер левого предсердия больше 6 см, то восстановление синусового ритма невозможно.
 На УЗИ сердца видно, что размер левого предсердия больше 6 см
На УЗИ сердца видно, что размер левого предсердия больше 6 см
Почему так происходит? При растяжении этого отдела сердца в нем возникают некоторые необратимые изменения: фиброз, дегенерация миокардиальных волокон. Такой миокард (мышечный слой сердца) не только не способен удержать на секунды синусовый ритм, но и, как считают кардиологи, не должен это делать.
Прогноз
Если ФП диагностирована своевременно, и больной соблюдает все рекомендации врача, то шансы восстановить синусовый ритм высоки – более 95%. Речь идет о ситуациях, когда размеры левого предсердия не более 5,2 см, а у больного – впервые диагностированная аритмия или пароксизм фибрилляции предсердий.
Синусовый ритм, который удается восстановить после РЧА у пациентов с персистирующей формой, сохраняется в течение года в 50% случаев (из всех больных, которым была выполнена операция).
Если аритмия существует несколько лет, например, более 5 лет, а сердце имеет «большие» размеры, то рекомендации врачей − медикаментозное лечение, которое поможет работе такого сердца. Ритм восстановить не удастся.
Качество жизни пациентов с ФП можно улучшить, если следовать рекомендованному лечению.
Если причиной является алкоголь и курение, то бывает достаточно устранить эти факторы, чтобы ритм нормализовался.
Термин фибрилляция можно рассматривать двояко. Если речь идет о пограничном для жизни состоянии, нередко приводящим к летальному исходу, уместно говорить о фибрилляции желудочков сердца. Фибрилляцией предсердий медики называют мерцательную аритмию, то есть заболевание, при котором у пациента мышечные ткани предсердий сокращаются неравномерно. Это тяжелая патология требует регулярного наблюдения у кардиолога и адекватной терапии. В международном классификаторе болезней мерцательная аритмия представлена в разделе болезней кровообращения, других болезней миокарда. В медицинских документах шифр выглядит так: фибрилляция предсердий (код по МКБ-10 – I48).
Фибрилляцией в медицине называется состояние, когда отдельные мышечные волокна сердечной мышцы сокращаются не слаженно, а хаотично, приводя орган в нестабильное состояние. Это опасный вариант деятельности миокарда, приводящий к тому, что беспорядочные сокращения провоцируют нарушения сердечной деятельности и кровообращения.
Мерцательная аритмия – состояние, когда мышечные волокна предсердий сокращаются быстро и не координированы между собой. Вследствие неправильных сокращений нарушается передача электрических импульсов к желудочкам – они становятся беспорядочными.
Фибрилляция предсердий на ЭКГ выглядит следующим образом:
- Нарушаются интервалы R – R. Если в норме расстояние между этими зубцами всегда одинаковое, то при мерцательной аритмии промежутки R – R различны во всех отведениях.
- Также на ЭКГ всегда отсутствует зубец P. Если применяется кардиоверсия или РЧА, и в результате ритм восстанавливается, зубец P появляется на кардиограмме в обычном месте, перед комплексом QRS.
Лечение фибрилляции предсердий требует индивидуального подхода к каждому пациенту. Кардиологи не зря считают мерцательную аритмию одной из сложнейших патологий. И если на сегодняшний день вы полны сил и бодрости, имеете абсолютно здоровое сердце, обратите внимание на данные статистики:
- Частота сердечных аритмий среди мужчин в 1,7 раза выше, чем среди женщин. Догадались почему? Да-да, курение, алкоголь, тяжелый физический труд, низкая стрессоустойчивость. Все эти факторы нужно устранить, если хотите быть здоровым.
- В мире диагноз мерцательная аритмия встречается у каждого 200-ого человека. Согласитесь, это очень высокий показатель.
- Фибрилляция предсердий поражает курильщиков в 2 – 6 раз чаще, чем некурящих людей. С вредной привычкой убедительно рекомендуем расстаться.
- Приступ мерцательной аритмии может протекать без каких-либо симптомов в течение 48 часов. Поэтому будьте крайне внимательны к своему самочувствию всегда.
- На долю аритмий приходится до 15% всех заболеваний сердца.
Статистика неутешительная. Даже современные методы лечения не всегда в силах восстановить «мерцающий» ритм, и тогда у человека развивается постоянная форма фибрилляции предсердий.
Интересно: У фибрилляции предсердий есть очень образный синоним – бред сердца. Именно так именуют болезнь в народе.
Классификация заболевания
Классифицируют мерцательную аритмию по нескольким критериям. По частоте сердечных сокращений различают следующие формы болезни:
- Тахисистолическая форма. В этом случае частота сердечных сокращений превышает 90 ударов в минуту.
- Брадисистолическая форма. Частота сокращений миокарда не достигает 60 ударов в минуту.
- Нормосистолическая форма. В этом случае частота сокращений колеблется в нормальных пределах, 70 – 80 ударов в минуту
По частоте возникновения приступов и течению классификация представлена так:

Как разновидность мерцательной аритмии в отдельную группу выделяют трепетание предсердий. Это вариант очень интенсивных сердечных сокращений, более 400 за минуту, провоцирующий высокую нагрузку на миокард.
Почему сердце «мерцает»?
Все причины, вызывающие мерцательную аритмию можно разделить на врожденные и приобретенные. К врожденным причинам относятся пороки сердца и другие врожденные аномалии миокарда. Эти факторы провоцируют возникновение мерцательной аритмии у молодого населения.
У пожилого населения заболевание возникает чаще, чем у молодежи. Объясняется это тем, что после 50 лет человек уже имеет в своем арсенале хронические патологии, способные вызывать дисбаланс в работе миокарда. К приобретенным причинам относятся:

О невысоком содержании калия нужно сказать особо. Очень редко дефицит этого микроэлемента вызывает патологическая причина. Вывести калий из организма могут мочегонные препараты при бесконтрольном приеме и серьезные нарушения в рационе. Пациентам с гипертензией для постоянного приема рекомендуют калийсберегающие лекарства – диуретики. А бесконтрольный прием возможен среди спортсменов, которые с помощью мочегонных лекарств хотят сбросить лишний вес, а также среди активно худеющих женщин, соблюдающих строгую диету и стремящихся к идеальной фигуре.
Клиническая картина
Как определить наличие мерцательной аритмии на ЭКГ, мы описали выше. Но кардиограмма – диагностический инструмент для специалистов, пациенту она ни о чем не скажет. Существуют симптомы, по которым можно заподозрить у себя наличие фибрилляции предсердий:

Отдельно следует рассмотреть клинику пароксизма мерцательной аритмии.
Клиника и особенности пароксизмальной формы
При пароксизмальной форме фибрилляции пациенты жалуются на сердцебиение, общую слабость, головную боль, одышку. Могут возникать боли в груди, обмороки. По равнению с другими формами фибрилляции симптомы более выражены, проявляются ярче.
Если пациент страдает хронической сердечной недостаточностью, пароксизм провоцирует ее усиление, вплоть до приступа сердечной астмы. При пароксизме цифры артериального давления нестабильны, пациент страдает от значительных перепадов АД.
При перкуссии сердца врач отмечает расширение левой границы относительной тупости миокарда. Если у пациента есть митральный стеноз – расширение выявляется в области верхней границы. При аускультации врач слышит хаотичную аритмичную деятельность сердца (delirium cordis) с постоянно меняющейся громкостью 1 тона.
Во время восстановления ритма нельзя исключить развития тромбоэмболии.
Важно: Яркий клинический признак пароксизма фибрилляции предсердий – несоответствие частоты сердечных сокращений и частоты пульса. Частота сокращений сердца всегда выше, чем количество ударов пульса. Наполнение пульса постоянно меняется, волны возникают беспорядочно.
На электрокардиограмме отсутствует зубец Р, разница между интервалами R-R составляет > 0,16 секунд. Волны фибрилляции f составляют до 300-700 в минуту и появляются в стандартных отведениях — II, III, АVF, а также в грудных отведениях — V1, V2.
Диагностические мероприятия
Диагностика фибрилляции предсердий начинается с осмотра пациента. Врач анализирует жалобы, проводит визуальный осмотр. В обязательном порядке сравнивают количество сердечных сокращений, которое определяют на шейных венах, и количество пульса на периферии — в области лучевой кости. Выявленная разница позволяет заподозрить у пациента аритмию.
Лабораторные методы обследования
Пациентам обязательно назначают биохимическое исследование крови и анализ крови на нормализованное международное соотношение (МНО).
В биохимии врача интересуют следующие показатели – креатинин, трансаминазы, КФК, ЛДГ. Также на предмет выявления дефицита калия врач может назначить исследование на электролиты – калий, магний, натрий.
Анализ МНО отражает свертывающую способность. При его высоких значениях повышается риск тромбоэмболии, при низких – риск кровотечений. При различных формах мерцательного типа сокращения предсердий уровень МНО желательно сохранять в пределах 2,5. Особенно это касается ситуаций, когда пациент получает антикоагулянтный препарат Варфарин. При терапии этим препаратом анализ на МНО нужно сдавать каждые 3 – 4 дня, чтобы правильно корректировать дозировку.
Обратите внимание: Препарат Варфарин лучше всего усваивается организмом вечером, после 18 часов. Поэтому в дневное время его не назначают. Другой дорогостоящий антитромботический препарат Ксарелта является аналогом Варфарина. Терапия Ксарелта не требует постоянного контроля МНО.
Инструментальные методы диагностики
Для диагностики мерцательной аритмии назначают:

Лечебные подходы при фибриляции предсердий
Существует лечебный алгоритм, который разработала всемирная ассоциация кардиологов. Он помогает устранить клинку аритмии, второй его задачей является профилактика осложнений, опасных для пациента.
Далеко не всегда врачи стремятся восстановить синусовый ритм, иногда достаточно скорректировать до нормы сокращения миокарда. При медикаментозной или хирургической корректировке ЧСС у пациента повышается риск тромбоэмболий, поэтому в обязательном порядке следует назначать лекарства-антикоагулянты длительным курсом. Если пациент страдает постоянной формой аритмии, успешным считается лечение, которое помогло добиться частоты пульса 90 ударов в минуту. При суточном мониторировании этот показатель не должен превышать 80 ударов в минуту.
Важно: Если у пациента отсутствуют клинические проявления фибрилляции и не нарушена гемодинамика, применяется выжидательная тактика. В течение 72 часов медики наблюдают за состоянием пациента. В половине случаев купирование аритмии происходит самостоятельно.
При хронической форме фибрилляции применяют медикаментозную антиаритмическую терапию и хирургические методы лечения. Согласно клиническим рекомендациям, существует 2 вида лечения фибрилляции предсердий – это электрическая или медикаментозная кардиоверсия.
Медикаментозная терапия
Медикаменты, которые применяют для восстановления сердечного ритма – Амиодарон, Пропанорм, Пропранолол, Верапамил, Дигоксин, Хиндин, Новокаиномид. Любое антиаритмическое лекарство назначает только врач, медикаментозная кардиоверсия возможна только в стационаре.
Хирургическое лечение
Кроме медикаментозной терапии, для восстановления ритма применяются хирургические методы:

Помогут ли народные средства?
Обособленное народное лечение не даст результата при наличии такой сложной патологии, как мерцательная аритмия. Но в комплексе с медикаментозным лечением можно применять некоторые средства, предварительно согласовав их с врачом-кардиологом. Нарушение ритма, вызванное гипокалиемией, корректируется при восполнении дефицита калия. Приводим некоторые рецепты.
Для ее приготовления 700 грамм ягод калины засыпают 300 граммами сахара, настаивают 3 – 5 дней. Полученный сок сливают, добавляют 100 грамм водки, хранят в холодильнике. Принимают не более 50 мл в сутки.
Настойка боярышника и шиповника
Смешайте измельченные ягоды боярышника и шиповника в равных количествах, по 1 столовой ложке. Залейте 400 мл кипятка, потомите на водяной бане 20 минут. Процедите и принимайте по трети стакана 2 – 3 раза в день.
Вкусное лекарство
Возьмите по 0,5 кг изюма, кураги, инжира. Прокрутите их через мясорубку. Добавьте 300 грамм измельченных грецких орехов, 2 крупных лимона, прокрученных через мясорубку с кожурой, залейте 1 литром жидкого меда. Принимайте вкусное лекарство по столовой ложке 1 – 2 раза в день, обязательно в утренние часы.
Успокаивающие сборы
В некоторых случаях восстановить сердечный ритм помогают успокаивающие сборы. Настойка валерианы, пустырника, пиона при случайно возникшем пароксизме может оказать отличное действие – ритм сердца восстановится самостоятельно.
Что есть, чтобы не болеть?
Рацион больного с «мерцанием» сердца должен быть сбалансированным, полноценным. Запрет налагается на следующие продукты:

Принимать пищу нужно часто, небольшими порциями. Привычка «объедаться» значительно усиливает кровообращение, что для больного миокарда вредно. В ежедневном рационе должны присутствовать фрукты и овощи, свежая зелень. Особого внимания заслуживает петрушка, которая в течение всего года способна сохранять калий. Причем в мороженой петрушке калия вдвое больше, чем в сырой. В меню обязательно должны включаться огурцы и томаты, паприка, абрикосы, груши, виноград. В сезон ягод обязательно употребляйте малину, иргу и смородину. Малина и ирга обладают атикоагулянтными свойствами, смородина – прекрасный антиоксидант. Яблоки и груши должны быть на столе ежедневно.
Для профилактики гиперхолистеринемии введите в рацион льняное масло, отварную скумбрию. Существует интересная рекомендация диетологов по поводу отварной рыбы — всего 100 грамм вареной скумбрии в день помогают справиться с излишками холестерина. Стройте питание следующим образом: 2 овощных дня в неделю, 2 рыбных дня, 2 дня с диетической птицей и только 1 день с красным мясом. Сердце будет вам благодарно.
Осложнения и прогнозы
Главным осложнением фибрилляции предсердий является высокий риск внезапной смерти пациента. Летальный исход не исключен при любом последующем приступе, особенно в тех случаях, если своевременно не оказана неотложная помощь. Также на фоне мерцательной аритмии развиваются: хроническая сердечная недостаточность, тромбозы, инсульты, кардиомиопатии. Любое осложнение – тяжелейшая патология, ухудшающая жизнь и приводящая к инвалидности.
Прогнозы заболевания благоприятны при своевременной диагностике и соблюдении всех рекомендаций кардиологов, регулярном приеме антиаритмических средств, коррекции образа жизни.
Ухудшает прогноз жизни несвоевременное выявление болезни, наличие хронических патологий, пожилой возраст и неправильный образ жизни.
Профилактика – это просто
Для того чтобы избежать фибрилляции и всех других сердечных патологий, нужно вести здоровый образ жизни. Сюда включается и правильное питание, и разумные физические нагрузки, достаточный отдых и отказ от вредных привычек. Большое значение имеет ежегодная диспансеризация, которая помогает выявить и начать лечить болезни, протекающие бессимптомно.
Изменить свои привычки в здоровую сторону не очень просто, но если хочется жить долго, это необходимо сделать. И пусть ваше сердце трепещет только от любви.
Остались вопросы? Задавайте их в комментариях! На них ответит врач-кардиолог .
Патология является формой нарушения сердечного ритма, когда вместо нормальных выбросов крови осуществляются быстрые, неритмичные и хаотичные сокращения. Подобное расстройство может стать причиной серьезных гемодинамических патологий, поэтому что за болезнь, фибрилляция предсердий, опасно ли это состояние стоит знать всем людям, страдающим сердечно-сосудистыми заболеваниями.
Аритмия сегодня определяется у многих людей, поскольку редко какой современный человек не подвержен стрессовым ситуациям, эмоционально-психологическим напряжениям. Есть формы расстройства ритма, как вот синусовая аритмия, которые не опасны для человека, при их обнаружении редко требуется специфическое лечение. Но другие аритмические состояния не столь безобидны.
Чем опасна фибрилляция предсердий? В первую очередь, возможной остановкой сердца, поскольку при учащенной сократимости предсердий желудочковая активность также страдает. Поэтому важно знать, в каких случаях может потребоваться медицинская помощь из-за возникшего патологического состояния.
Описание фибрилляции предсердий
Под фибрилляцией следует понимать частую сократительную активность, когда все сердце или отдельные его части возбуждаются нескоординированными, хаотическими импульсами. Фибрилляция предсердий (ФП) - это определение ЧСС выше 150 в минуту, при этом патологический очаг возбуждения находится в предсердиях. В таких случаях наджелудочковая тахикардия составляет 250-700 ударов в минуту, а желудочковая немного меньше - 250-400 ударов в минуту.
В основе возникновения фибрилляции предсердий лежит циклическая передача импульса. В силу воздействия различных факторов ( , инфекции)
в мышечной ткани сердца формируются участки с нарушенной проводящей системой. Чем их больше, тем выше риск развития фибрилляции. Если импульс поступает к такому участку, он не может передаться далее, поэтому возвращается и приводит к сократимости уже пройденные кардиомиоциты.
Нормальная передача импульса
Фибрилляция предсердий

В некоторых случаях создаются патологические очаги из сердечных клеток, которые сами начинают генерировать импульс. Если таких очагов много, работа сердца становится нескоординированной и хаотичной. Каким бы образом не создавались патологические импульсы в предсердиях, они не в полной мере доходят к желудочкам, поэтому последние сокращаются не так быстро, как предсердная часть волокон.
Симптомы фибрилляции предсердий
Клиническая картина в большей степени зависит от выраженности гемодинамических нарушений. В случае их отсутствия течение заболевания может быть бессимптомным. Тяжелые проявления способны вызвать необратимые последствия, приводящие к сердечной недостаточности.
Эпизоды фибрилляции предсердий, выражающиеся в пароксизмах, могут сопровождаться:
- болью в грудной клетке;
- частым сердцебиением;
- учащенным мочеиспусканием.
Возникновение одышки, головокружения, слабости указывает на развивающуюся . В тяжелых случаях наблюдаются полуобморочные и обморочные состояния.
Дефицит пульса - одна из особенностей фибрилляции. Если на верхушке сердца прослушивается частое сердцебиение, то при его сравнении с пульсом на запястье определяется нехватка пульсации. Подобное происходит из-за недостаточного выброса крови левым желудочком, несмотря на частое сердцебиение.
Тромбоэмболия , чаще выражающаяся инсультом, может стать первым признаком фибрилляции предсердий у тех пациентов, которые не предъявляли жалобы или ощущали редкие приступы пароксизмы.
Причины появления фибрилляции предсердий
В большинстве случаев ФП развивается на фоне . На первом месте стоит , которая способствует образованию патологических очагов, генерирующих внеочередные импульсы. Немало влияния в развитии аритмии оказывает сердечная недостаточность и приобретенные пороки сердца, при которых в значительной мере нарушена гемодинамика.
У детей также может развиваться фибрилляция предсердия. Причиной тому являются врожденные пороки - один желудочек, дефект межпредсердной перегородки, операции, связанные с пластикой клапанов.
ЭКГ-признаки фибрилляции предсердий:
- зубец Р на всех отведениях отсутствует;
- определяются волны фибрилляции f;
- между RR отмечаются различные расстояния.

Если признаки фибрилляции есть, но не удалось их зафиксировать на стандартном ЭКГ, тогда проводят холтеровское мониторирование.
Эхокардиография - делается с целью выявления органических нарушений. Это могут быть пороки клапанов или недавний , “перенесенный на ногах”. Также с помощью Эхо-КГ определяют размеры предсердий, которые в случае патологии могут быть нарушены. Данный метод диагностики позволяет “увидеть” тромботические образования в ушках предсердий, хотя по этой патологии больше информации предоставляет чреспищеводный Эхо-КГ.
Рентгенография органов грудной полости - помогает определить расширения камер сердца, оценить состояние основных сосудов.
Исследования крови , с помощью которых определяется уровень основных гормонов выделяемых щитовидной железой (трийодтиронин, тироксин) и гипофизом (тиреотропный гормон).
Осложнения фибрилляции предсердий
Острая сердечная недостаточность - развивается в случае наличия у больного кроме ФП другой сердечно-сосудистой патологии. Если у больного нет сопутствующей патологии, тогда острые нарушения не наблюдаются.
Ишемический инсульт - развивается в результате попадания тромбов из левого предсердия в сосуды головного мозга. Осложнение возникает с частотой 6% за год, при этом больше касается больных с неревматической патологией. Поэтому очень важно проводить профилактику тромбоэмболии соответствующим лечением.
Лечение фибрилляции предсердий
Ключевыми направлениями терапии ФП являются следующие:
- Контроль сердечного ритма - проводят восстановление синусового ритма, после чего поддерживают его профилактикой рецидивов.
- Контроль ЧСС - фибрилляция сохраняется, но с помощью препаратов урежается сердечный ритм.
Для предотвращения развития тромбоэмболии используется антикоагулянтное лечение.
Контроль сердечного ритма
Синусовый ритм восстанавливается двумя способами:
- Электрическая кардиоверсия - довольно болезненная процедура, но при этом эффективная. Для обезболивания вводятся седативные вещества, или же проводится общая анестезия. Кардиовертеры-дефибрилляторы бывают двухфазные и однофазные. Первые более мощные и поэтому подают меньший разряд при более быстром достижении нужного результата. Однофазные устройства подают разряд меньший, поэтому используется большая энергия, чтобы был достигнут требуемый эффект.
- Фармакологическая кардиоверсия - основывается на использовании антиаритмических препаратов в виде амиодарона, нибентана, прокаинамида, пропафенона.
Если у больного определена тахисистолическая ФП, тогда ЧСС снижается до 100-90 раз в минуту. Для этого применяют таблетированные формы метопролола (бета-блокаторов) или верапамила (антагонист кальция). С целью предупреждения тромбоэмболии назначается варфарин (непрямой антикоагулянт), который принимается как до процедуры, так и после на протяжении трех-четырех недель.
Контроль частоты сердечных сокращений
Основывается на применении медицинских препаратов, с помощью которых ЧСС опускается до 110 в минуту в спокойном состоянии. Лекарства берутся из различных групп действия и комбинируются в схемах лечения.
- кардиотоники (дигоксин);
- антагонисты кальция (верапамил, дилтиазем);
- блокаторы бета-адренорецепторов (карведилол, метопролол).
Амиодарон назначается в случае неэффективного лечения вышеперечисленными препаратами. Он обладает выраженным противоаритмическим действием, однако с осторожностью должен назначаться лицам до 18 лет, пожилым людям, во время беременности и наличии сопутствующей патологии в виде бронхиальной астмы, печеночной и хронической сердечной недостаточности.
Радиочастотная катетерная абляция
Проводится с целью облегчения состояния больного в случае отсутствия эффекта от медикаментозной терапии. Существуют различные методики проведения оперативного вмешательства:
- Абляция устьев легочных вен - результативна в 70% случаев, хотя для распространенного использования изучена недостаточно.
- “Лабиринт” - эффективная в 50% случаев, выполняется с целью создания единственного пути прохождения электрического сигнала. Методика находится в процессе изучения.
- Абляция патологического очага и АВ соединения - проведение результативно в 50%, при этом абляция АВ узла оправдана в случае хронической ФП.
- Хирургическое вмешательство на открытом сердце - целесообразно лечить ФП в случае проведения операции по причине другой сердечно-сосудистой патологии.
Видео: Фибрилляция предсердий
Неотложная помощь при фибрилляции предсердий
Сначала вводят внутривенно изоптин. Если приступ не купирован, вводится мезатон с новокаинамидом, при этом контролируется артериальное давление и электрокардиограмма (уширение желудочкового комплекса является признаком прекращения введения препаратов).
В неотложной помощи используются бета-блокаторы (обзидан) и АТФ (чаще всего при узловых формах). Также можно представить в виде таблицы выбор препарата с целью купировать приступ ФП.

Пропафенон должен приниматься в первый раз только под врачебным контролем, поскольку возможно резкое падение артериального давления.
Отсутствие результатов от использования медикаментов подталкивает к проведению кардиоверсии. Другими показаниями к процедуре являются:
- продолжительность фибрилляции составляет 48 часов и более;
- у больного наблюдаются нарушения гемодинамики в виде пониженного давления, декомпенсированной формы сердечной недостаточности.
В обязательном порядке назначается антикоагулянт прямого действия - гепарин (низкомолекулярный или нефракционный).
Вторичная профилактика фибрилляции предсердий
Предупреждение развития рецидивов заболевания называется вторичной профилактикой ФП. На основании различных исследований было определено, что правильный ритм сердца сохраняется на протяжении одного года в среднем у 40% пациентов. Предсердиям свойственно запоминать аритмии, поэтому нужно приложить немало усилий, чтобы предупредить их возврат. В первую очередь следует выполнять такие рекомендации:
- Нужно проводить терапию основных заболеваний, осложняющих течение фибрилляции.
- Принимать антиаритмические препараты и вовремя их корректировать при снижении эффективности лечения.
- Отказаться от приема алкоголя, поскольку каждые 10 гр, принимаемых ежедневно, увеличивают риск инфаркта миокарда на 3%.

Видео: Фибрилляция предсердий: патогенез, диагностика, лечение
Сердце имеет четыре камеры, две из которых - левое и правое предсердие кубовидной формы, куда поступает кровь из вен большого круга кровообращения и эвакуируется в желудочки, а оттуда - в артерии. Здоровое сердце сокращается ритмически (сжимается и разжимается) без остановок и перерывов. Если возникают хаотичные электрические импульсы, частотой 350–700/минуту, такое состояние называется фибрилляция предсердий (мерцательная аритмия, ФП) - одна из самых распространенных форм аритмий.
Предсердия и желудочки начинают сокращаться в разном ритме, что вызывает серьезное нарушение сердечной деятельности. Заболеваемость ФП в последние годы увеличивается, что обусловлено старением населения планеты.
Страдает патологией 1–2 % от населения Земли, в европейских странах зарегистрировано 4,5 миллиона больных, перенесших хотя бы однажды фибрилляцию и . В группе риска находятся лица старше 40 лет, особенно мужчины старше 60 лет. 8 % ФП приходится на людей старше 80 лет.
Причины
ФП развивается на фоне органических сердечно-сосудистых поражений. Наиболее распространенные причины фибрилляции предсердий:
- , II–IV класс - нарушение работы миокарда (сердечная мышца) в стадии декомпенсации;
- клапанные пороки - приобретенные пороки, связанные с нарушением функции клапанов сердца (чаще митрального), в случае поражения клапанов возникает клапанная фибрилляция предсердий;
- врожденные пороки (ВПС) - аномалии, при которых нарушен кровоток в сердце и/или в обоих кругах кровообращения (малом и большом);
- - функциональные изменения в миокарде без патологий клапанов, коронарных артерий, без гипертонии;
- ИБС - , одна из самых частых причин ФП (20 %);
- воспалительные процессы ( - воспаление сердечной мышцы, - воспаление наружной оболочки сердца, перикарда);
- рак сердца или сосудов ( - крайне агрессивная злокачественная опухоль);
Есть неблагоприятные факторы, способствующие развитию фибрилляции предсердий неклапанного происхождения, то есть не связанные с кардиопатологией. Это , гипертиреоидизм (гиперфункция щитовидной железы), отягощенный анамнез.
Важную роль в развитии ФП играет наследственная предрасположенность. В ходе научных исследований выяснилось, что 30 % больных с ФП имеют ближайших родственников с таким же заболеванием.
Регулярное употребление алкоголя даже в количестве 10 граммов увеличивает риск развития неклапанной фибрилляции предсердий. Чрезмерное увлечение спиртными напитками может привести к таким же последствиям (синдром праздничного сердца). Увеличивают риск сердечно-сосудистые операции, поражение электротоком, .
Существует множество предположений относительно патогенеза фибрилляции предсердий. Наиболее вероятные гипотезы две (возможно их сочетание):
- Теория очаговых механизмов - возникают множественные импульсные очаги, по мере прогрессирования распространяющиеся на все предсердие.
- Теория множественных мелких волн - возникают множественные мелкие независимые хаотичные волны.
После развития ФП в предсердиях продолжаются изменения. Укорачивается период рефрактерности (период после появления волны возбуждения на мембране, характеризующийся первоначальным снижением возбудимости мембраны с последующим восстановлением). Сократительная функция предсердий уменьшается, обмен энергии в миофибриллах уменьшается (органеллы, обеспечивающие сокращение мышц), кровоток в предсердиях замедляется, что приводит к тромбообразованию.
Классификация
Классификация ФП следующая.
По форме:
- Впервые выявленная - первый эпизод (фибрилляции предсердий).
- Пароксизмальная форма фибрилляции предсердий - приступ продолжается до двух суток, но не более семи, синусовый ритм (норма) восстанавливается спонтанно.
- Персистирующая форма фибрилляции предсердий - продолжительность приступа более недели.
- Длительно персистирующая - продолжительность приступа год и более, необходимо восстановление синусового ритма.
- Постоянная форма фибрилляции предсердий - длительно продолжающаяся фибрилляция, при которой дефибрилляция (кардиоверсия) либо не проводилась, либо не дала должного эффекта.
По классу EHRA, в зависимости от клинических проявлений:
- I - бессимптомное течение, терапия высокоэффективна.
- II - незначительные симптомы, отсутствуют нарушения обычной жизнедеятельности.
- III - выраженная клиническая картина, нарушение повседневной жизнедеятельности.
- IV - тяжелая симптоматика, приводящая к инвалидности, повседневная жизнедеятельность невозможна.
В зависимости от ЧСС (частота сердечных сокращений):
- Нормосистолическая форма - 60–70/минуту.
- Тахисистолическая форма - более 90/минуту.
- Брадисистолическая - менее 60/минуту.
В 25 % случаях персистирующей фибрилляцией предсердий страдают люди в молодом возрасте при здоровом сердце, в 30–45 % случаях - пароксизмальной ФП.
Симптомы
Клинические проявления зависят во многом от формы фибрилляции. При пароксизмальной форме больной может ничего не чувствовать. Наиболее частые жалобы:
- (учащенный пульс);
- неприятные ощущения в области средостения.
При сердечной недостаточности предъявляются жалобы на головокружение, снижение физической активности, слабость, затрудненное дыхание, особенно при нагрузках, учащенное мочеиспускание, предобморочное состояние, потеря сознания.
У некоторых пациентов на фоне бессимптомного течения болезни случается инсульт - одновременно и осложнение, и первый признак ФП.
Один из характерных признаков фибрилляции предсердий - дефицит пульса (высокая ЧСС на верхушке сердца и редкий пульс на запястье). Обусловлено состояние тем, что левый желудочек делает слабый выброс крови. Это же становится причиной неритмичного пульса, поскольку слабый выброс не может создать достаточную венозную волну на периферии.
Количество сердечных сокращений зависит от электрофизиологии предсердно-желудочкового узла (сплетение проводящих миоцитов, узел находится в правом предсердии), изменений в обоих отделах нервной системы (симпатической и парасимпатической), терапевтического эффекта медикаментов.

Диагностика
Кардиолог выясняет, что беспокоит пациента, когда приступ возник впервые, сколько длился, проводилось ли лечение, принимаются ли препараты, какие и насколько эффективно действуют.
Врач измеряет артериальное давление, которое зачастую повышено у больного, определяет ЧСС, при осмотре выявляет дефицит пульса, прослушивает тоны сердца (при ФП приглушены). Прослушиваются тоны стетоскопом, в нормальном сердечном цикле 4 тона. Ухом можно услышать первый тон - низкий, долгий, обусловлен закрытием клапанов (двухстворчатого и трехстворчатого) - и второй тон - высокий, короткий, обусловлен закрытием аортальных клапанов и клапанов легочной артерии. Между тонами - фаза сокращения обоих желудочков.
Жалобы при ФП могут отсутствовать либо симптоматика может быть неярко выражена или сходна с другими кардиопатологиями. Диагноз фибрилляция предсердий ставится на основании исследований.
УЗИ и допплерография - оцениваются структура сердца, размеры и форма предсердий, отклонения в работе органа, кровоснабжение, выявляются аномалии развития органа, тромбы, органические нарушения, постинфарктные рубцы (некоторые больные даже не знают, что «на ногах» перенесли ). В отличие от рентгена, сонография безопасна, не дает лучевую нагрузку на организм. Возможность быстрого получения результата эхокардиографии крайне важна, особенно в экстренных случаях, когда нужно быстро принять решение о медицинской помощи.
ЭКГ - регистрируются электрические явления в сердце, создающие вокруг электромагнитное поле, наблюдается картина изменений электрических потенциалов. К ЭКГ-признакам ФП относят:
- отсутствие на всех отведениях зубца Р;
- фиксируются хаотичные волны f (фибрилляции) разной амплитуды;
- нерегулярность желудочкового ритма (интервалы между R - R разной продолжительности);
- нерегулярность QRS (желудочковые комплексы) или нормальные QRS без деформации.
Используются разные методы для оценки механической активности сердца:
- Кинетокардиография - оцениваются фазы цикла, регистрируются вибрации низкой частоты.
- Электрокимография - на осциллографе (рентген-аппарат) фиксируется движение контура тени сердца.
- Баллистокардиография - запись графики смещений тела, зависящих от деятельности сердца. Колебания тела обусловлены продвижением крови из желудочков в артерии и кровотоком в крупных сосудах.
- Динамокардиография - специальным устройством, прикрепленным к телу пациента, регистрируется смещение центра тяжести грудины, обусловленного кровотоком из сердца по сосудам. Динамокардиограмма показывает фазы цикла: систола (сокращение сердечной мышцы, изгнание крови в кровяное русло), диастола (расслабление мышцы, кровенаполнение сердца).
- Фонокардиография - регистрация тонов в виде кривых, позволяющая выявить клапанные поражения.
Суточное (холтеровское) мониторирование - к телу пациента подключаются электроды, соединенные с портативным регистратором (рекордер), который пациент носит в кармане, на поясе или на ремне целые сутки. При необходимости мониторирование продолжается от двух до семи суток. Все это время ведется запись электрокардиограммы по нескольким каналам (2–12).
В некоторых случаях выполняется чреспищеводная ЭхоКГ с целью получения более детальной картины отклонений в сердечной деятельности. Это информативная диагностика, поскольку пищевод плотно прилегает к сердцу, что дает возможность получить более четкие изображения структур органа.
Применяется чреспищеводная ЭхоКГ в таких случаях:
- невозможность сделать обычную эхокардиограмму (болезни легких, деформация грудины, ожирение);
- патология клапанов - как естественных, так и протезированных;
При отсутствии эффекта от дефибрилляции при первом приступе ФП, внезапном рецидиве делают анализ на гормоны щитовидной железы.
Лечение
В лечении фибрилляции предсердий существует две тактики:
- Контроль ритма - восстановление синусового ритма с помощью дефибрилляции с дальнейшей профилактикой рецидивов.
- Контроль ЧСС - перманентная форма сохраняется, но ЧСС контролируется с помощью лекарственных препаратов.
Синусовый ритм восстанавливают с помощью электрической (дефибрилляция) или фармакологической кардиоверсии. Для купирования пароксизма фибрилляции предсердий используют антиаритмические средства. ЧСС урежают бета-адреноблокаторами до 80–100/минуту. Если приступ длится долго (48 часов и более), перед плановой электрической кардиоверсией больному вводят антикоагулянты для предотвращения образования до процедуры и после в течение 3–4 недель (риск тромбообразования повышается при дефибрилляции).
Дефибрилляция эффективнее медикаментозной кардиоверсии, но болезненная, поэтому пациенту предварительно вводят седативный препарат или делают общую анестезию. Начинают двухфазный разряд со 100 Дж, увеличивая каждый последующий разряд на 50 Дж. Для однофазного разряда потребуется старт с 200 Дж с увеличением каждого последующего разряда на 100 Дж. Максимальный уровень - 400 Дж. Двухфазный разряд эффективнее и требует меньше времени и энергии.
Медикаментозная кардиоверсия проводится с помощью антиаритмических препаратов. Подбор медикаментов сложный, поскольку препараты имеют многочисленные побочные эффекты, а результат контроля ритма невысокий.
Хроническая форма ФП требует длительного приема антиаритмических препаратов, которые выделены в отдельные группы. К таким группам относятся:
- мембраностабилизаторы;
- блокаторы кальциевых каналов;
- препараты магния и калия;
- бета-адреномиметики и бета-адреноблокаторы;
- М-холиноблокаторы;
- гликозиды и другие.
Главная цель терапии - добиться частоты сокращений менее 110/минуту, в определенных случаях - менее 80/минуту и менее 110/минуту при незначительной физической нагрузке.
При резистентности (невосприимчивости) организма к фармакологическим средствам выполняется катетерная радиочастотная абляция (РЧА), которая в сравнении с антиаритмическими препаратами дает лучший эффект во многих случаях.

Современные технологии РЧА позволяют врачам создать трехмерное изображение предсердия или любой другой камеры и управлять катетером без рентгенконтроля, уменьшить время проведения манипуляции.
Заключается процедура в проколе крупного сосуда (бедренной артерии или вены, подключичной вены) и введении электродов с помощью интродьюсеров (специальные трубочки) в полость сердца. Операцию проводят хирург и ассистент (или несколько ассистентов).
Проводится РЧА атриовентрикулярного узла. С помощью радиочастотного тока вызывают поперечную блокаду, разрушая пучок Гиса или АВ-узел. После этого имплантируют ИВР (искусственный водитель ритма), который приводит сердечный ритм к нормальным характеристикам. Это помощь паллиативная, целью которой в улучшении качества жизни пациента.
Прогнозы
Фибрилляция предсердий опасна осложнениями:
- нарушение гемодинамики;
- образование тромбов;
- сердечная недостаточность возникает у больных с кардиопатологией;
- инсульт - 5 % в год, риск возникновения инсульта увеличивается с возрастом.
Прогноз зависит от наличия органических поражений сердца, приведших к ФП. Риск летального исхода с ФП увеличивается в 2 раза. Вероятность возникновения органической патологии сердечно-сосудистой системы на фоне ФП увеличивается в 2 раза.
Профилактика
Первичная профилактика заключается в своевременном лечении болезней - потенциальных причин ФП - и в устранении неблагоприятных факторов. Рекомендуется отказаться от вредных привычек, бороться с лишним весом, не есть жирную пищу, не пить крепкий кофе, спиртные напитки, контролировать артериальное давление.
Самой неблагоприятной формой аритмии является наджелудочковое хаотичное сокращение. Ввиду высокого риска развития тромбоэмболии должно проводится безотлагательное лечение фибрилляции предсердий. Дополнительно уделяется внимание противорецидивной терапии.
Фибрилляция предсердий (ФП) наиболее часто развивается на фоне острой и хронической сердечной недостаточности. Своим возникновением заметно усложняет гемодинамику и снижает прогноз до неблагоприятного. Отмечена зависимость частоты развития фибрилляции и возрастания функционального класса сердечной недостаточности. Чем выше последний, тем больше риск развития ФП (при II ФК риск составляет 10%, при IV ФК – почти 40%).
Наличие сердечно-сосудистой патологии повышает вероятность появления фибрилляции предсердий. Если у клинически здоровых частота случаев составляет 1,6%, то при наличии заболеваний сердца и сосудов он повышается до 9,1%.
Купирование приступов имеет важное значение в оказании первой помощи больного. Также на протяжении многих лет собирался опыт по лечению фибрилляции предсердий сердца. Сегодня используются на практике различные стратегии и методики терапии ФП, которая сочетается как с хронической сердечной недостаточностью, так и другими болезнями сердечно-сосудистой системы.
Видео Фибрилляция предсердий: причины, лечение
Неотложная помощь при фибрилляции предсердий
Приступ проявляется такими симптомами, как головокружение, сильная слабость, выраженные перебои в сердечной деятельности, обморочное состояние. На доврачебном этапе, пока не подъехала бригада скорой помощи, нужно выполнить следующие действия по оказанию помощи больному:
- Нужно уложить на ровную поверхность и освободить шею (расстегнуть воротник или снять шарф).
- При наличии таких препаратов, как валокордин, валериана, корвалол следует дать один из них больному.
- При учащенном сердцебиении нужно приложить ко лбу смоченное в холодной воде полотенце, дать выпить прохладную воду.
- При обмороке человека нужно постараться привести в чувство, для чего следует похлопать по щекам или возле носа провести резко пахнущую жидкость (нашатырный спирт).
Важно в первые минуты от начала приступа обратиться в скорую помощь, поскольку очень важно как можно быстрее начать вводить внутривенно сердечные лекарства и препараты для лечения фибрилляции предсердий. Большое значение имеет тромболитическая терапия, которая предотвращает развитие инсульта.
По приезду медицинской бригады медработники подробно уведомляются о проведенных действиях. Далее начинается неотложная медицинская помощь при использовании медикаментозных и инструментальных средств.
- Приступ длился не более 24 часов - хороший эффект дает новокаинамид, который помогает в 90%. Вводится струйно внутривенно.
- Пароксизм длился не более двух дней - вводится амиодарон на глюкозе капельно, на протяжении 20-120 минут. Если за указанное время нет улучшений, тогда применяется пропафенон, в некоторых случаях заменяемый новокаинамидом.
- Течение приступа больше двух дней не купируется на этапе скорой помощи, поскольку в этом случае повышен риск развития тромбоэмболии. Поэтому больного доставляют в больницу на проведения комплексной терапии.
Медикаментозное лечение фибрилляции предсердий
Все больные фибрилляцией предсердий, особенно с впервые возникшей, госпитализируются в медицинское учреждение. После проведения общих анализов и диагностики организма назначается лечение с учетом показаний.
- Чаще всего лечение фибрилляции предсердий в условиях стационара начинают с введения дигоксина (сердечного гликозида). Этот препарат хорошо купирует приступ в ⅔ случаев.
- Использование новокаинамида через полчаса после введения дигоксина заметно усиливает действие последнего. Единственно, новокаинамид дает ряд побочных эффектов (тошнота, рвота, головная боль, снижение аппетита, бессонница, галлюцинации).
Препараты могут вводиться только в больничных условиях, поскольку необходим контроль ЭКГ. Неправильное их использование может привести к резкому снижению артериального давления и ЧСС, что способно привести к остановке сердца.
- В некоторых случаях наблюдается спонтанное прекращение непродолжительных пароксизмов. Чаще всего подобное происходит по причине чрезмерной возбудимости больного, поэтому в таких случаях рекомендуется прием седативных средств или таблетку анаприлина под язык.
- Приступ аритмии на фоне алкогольно-токсического происхождения лечится с помощью хлорида калия, которому свойственно высокое противоаритмическое действие. Частая тахикардия снимается дигоксином, при необходимости терапия дополняется таблетированным обзиданом или анаприлином.
- Пароксизм у пожилых людей, которые имеют органические заболевания сердца и сосудов, сначала лечится медленным введением строфантина. Если нет противопоказания (дигиталисная интоксикация) используется дигоксин. Отсутствие результата от введения через полчаса является показанием к применению новокаинамида. Если средство также не дало эффекта, тогда применяется электроимпульсная терапия.
Больные с постоянной формой фибрилляции предсердий госпитализируются только в тех случаях, когда уменьшается рефрактерный период атриовентрикулярного узла или увеличилось ЧСС. В таких случаях используется урежающая терапия, включающая сердечные гликозиды, хлорид калия, изоптин.
Лечение фибрилляции предсердий у беременных
ФП связана с различными заболеваниями сердца - пороками (врожденными и приобретенными), миокардитами, нарушениями коронарного кровообращения. Если на фоне этих заболеваний развивается беременность, высока вероятность развития фибрилляции предсердий. При возникновении этой патологии больной проводится лечение соответственно рекомендациям Европейского общества кардиологов от 2010 года, а также более позднего пересмотра, например 2014 и 2016 годов.

Во время лечения ФП важное значение имеет антикоагулянтная терапия. Беременным женщинам с данной патологией она проводится в обязательном порядке. Единственное, препараты, разжижающие кровь, стоит с осторожностью принимать в первом триместре и за месяц до предполагаемой даты родов. В эти сроки лучше использовать гепарин.
В лечении беременных не должны использоваться новые оральные антикоагулянты (ривароксабан, дабигатран, апиксабан). Также эти препараты не должны назначаться на этапе планирования беременности.
Хирургическое лечение фибрилляции предсердий
Медикаментозное лечение ФП в некоторых случаях не оказывается достаточно эффективным, что направляет лечение в более радикальное русло.
К нефармакологическим способам контроля частоты сердечных сокращений относятся следующие виды хирургического вмешательства:
- Радиочастотная абляция. Основывается на введение через бедренную вену катетера, которым модифицируется атриовентрикулярное соединение.

- Операция “лабиринт”. Помогает восстановить синусовый ритм в 85% случаев. Заключается в выполнении хирургического вмешательства на ткани предсердий с целью уменьшения массы сердечной мышцы, участвующей в образовании эктопического очага по механизму re-entry.
- Имплантация предсердного кардиовертера-дефибриллятора. Обладают высокой специфичностью (практически 100%) и распознаванием (до 92%) пароксизмальных приступов ФП. Приборы эффективно купируют развитие приступов, но подходят только тем больным, у которых наблюдаются редкие пароксизмы.
В некоторых случаях показана электрокардиостимуляция. Зачастую ее используют при устойчивой и пароксизмальной фибрилляции предсердий. Также ЭКС применяется после открытых операций на сердце с целью снижения риска повторного возникновения аритмии.
Лечение фибрилляции предсердий народными средствами
Во время медикаментозной терапии ФП, особенно при нечастых проявлениях, рекомендуется дополнительно применять фитотерапию. В копилке народных рецептов собрано много растений, способных справиться с аритмиями и другими сердечно-сосудистыми заболеваниями. Чаще всего используют следующие народные средства:
- Ягоды калины - богаты полезными для сердца веществами, поэтому ее применение позволяет улучшить самочувствие больных мерцательной аритмией. Из сушеных плодов делают отвар, для их берут в количестве одного стакана и заливают таким же объемом горячей воды. Далее на средне огне немного проваривают и после остывания принимают трижды в день равными порциями.

- Ягоды боярышника - ценный плоды для сердца и сосудов, поэтому из них делают настойки, которые принимают перед едой с небольшим количеством воды по 20-30 капель.
- Семена укропа - богаты теми составляющими, которые необходимы сердцу. Для приготовления отвара берут ⅓ семян и заливают стаканом кипятка, после чего укутывают для настаивания. Принимают равными частями трижды в день до еды.
Видео Факты о сердце. Фибрилляция предсердий
Несмотря на всю опасность фибрилляции предсердий при правильно проведенном лечении прогноз по заболеванию благоприятный. Главное не отчаиваться и после врачебной консультации выполнять предписанные рекомендации с верой в их успешность.




