Мозжечковая атаксия у детей. Мозжечковая атаксия: симптомы и лечение.
Атаксия с острым началом
- Инсульты и объёмные процессы с пседоинсультным течением.
- Рассеянный склероз
- Гийена-Барре синдром
- Энцефалиты и постинфекционные церебеллиты
- Интоксикации (в том числе лекарственная: литий, барбитураты, дифенин)
- Метаболические расстройства
- Гипертермия
- Обструктивная гидроцефалия
Атаксия с подострым началом (в течение недели или нескольких недель)
- Опухоли, абсцессы и другие объёмные процессы в мозжечке
- Нормотензивная гидроцефалия
- Токсические и метаболические расстройства (в том числе связанные с нарушением всасывания и питания).
- Паранеопластическая церебеллярная дегенерация
- Рассеянный склероз
Хронически прогрессирующие атаксии (в течение нескольких месяцев или лет)
1. Спиноцеребеллярные атаксии (обычно с ранним началом)
- Фридрейха атаксия
- «Нефридрейховская» атаксия с ранним началом с сохранными рефлексами, гипогонадизмом, миоклонусом и другими нарушениями
2. Корковые церебеллярные атаксии
- Корковая атрофия мозжечка Холмса
- Поздняя мозжечковая атрофия Мари-Фуа-Алажуанина
3. Мозжечковые атаксии с поздним началом, вовлечением структур мозгового ствола и других образований нервной системы
- Дентато-рубро-паллидо-льюисова атрофия
- Мачадо-Джозефа болезнь
- Другие дегенерации с вовлечением мозжечка
- Мозжечковые дисгенезии
Пароксизмальная эпизодическая атаксия
В детском возрасте:
- Аутосомно-доминантная наследственная периодическая атаксия (типа 1 и типа 2, различающиеся длительностью приступов).
- Другие атаксии (болезнь Хартнупа; недостаточность пируват дегидрогеназы; болезнь «кленового сиропа»)
- Лекарственная
- Рассеянный склероз
- Транзиторные ишемические атаки
- Компрессионные процессы в области большого затылочного отверстия
- Интермиттирующая обструкция желудочковой системы
Мозжечковая атаксия с острым началом
Инсульт, по-видимому, самая частая причина острой атаксии в клинической практике. Лакунарные инфаркты в области варолиева моста и супратенториальные могут вызвать атаксию обычно в картине атактического гемипареза. Ишемия в области таламуса, заднего колена внутренней капсулы и corona radiata (зона кровоснабжения из задней мозговой артерии) может проявляться мозжечковой атаксией. В то же время в мозжечке часто обнаруживают «немые» лакунарные инфаркты. Мозжечковый инфаркт может также проявляться изолированным головокружением. Кардиальная эмболия и атеросклеротическая окклюзия - две самых частых причины мозжечкового инсульта.
Гемиатаксия с гемигипестезией характерны для инсультов в области таламуса (ветви задней мозговой артерии). Изолированная атактическая походка встречается иногда при поражении пенетрирующих ветвей базилярной артерии. Гемиатаксия с вовлечением тех или иных краниальных нервов развивается при поражении верхних отделов варолиева моста (верхняя мозжечковая артерия), нижнебоковых отделов моста и боковых отделов продолговатого мозга (передняя нижняя и задняя нижняя мозжечковые артерии) обычно в картине стволовых альтернирующих синдромов.
Обширные мозжечковые инфаркты или геморрагии сопровождаются быстрым развитием генерализованной атаксии, головокружением и другими стволовыми и общемозговыми проявлениями часто в связи с развитием обструктивной гидроцефалии.
Опухоли мозжечка, абсцессы, грануломатозные и другие объёмные процессы иногда проявляются остро и без грубой симптоматики (головные боли, рвота, лёгкая атаксия при ходьбе).
Рассеянный склероз иногда развивается остро и редко протекает без мозжечковых симптомов. Обычно имеются и другие знаки (клинические и нейровизуализационные) многоочагового поражения ствола мозга и других отделов нервной системы.
Синдром Гийена-Барре встречается в виде редкой формы поражения с вовлечением краниальных нервов и атаксии. Но и здесь выявляется хотя бы слабо выраженная гипорефлексия, повышение белка в ликворе. Синдром Миллера Фишера протекает остро с развитием атаксии, офтальмоплегии и арефлексии (другие симптомы факультативны) с последующим хорошим восстановлением нарушенных функций. Эти проявления весьма специфичны и достаточны для клинической диагностики.
Энцефалиты и постинфекционные церебеллиты частопротекают с вовлечением мозжечка. Церебеллит при свинке особенно часто наблюдается у детей с преморбидными мозжечковыми аномалиями. Ветрянка способна вызывать церебеллит. Вирус Эпштейн-Бара вызывает инфекционный мононуклеоз с вторичной острой мозжечковой атаксией. Острая постинфекционная атаксия особенно часто встречается среди последствий детских инфекций.
Интоксикации - другая частая причина острых атаксий. Как правило, имеет место атактическая походка и нистагм. Если атаксия выявляется в конечностях, то обычно симметрично. Самые частые причины: алкоголь (в том числе энцефалопатия Вернике), антиконвульсанты, психотропные препараты.
Метаболические расстройства, такие как инсулинома (гипогликемия вызывает острую атаксию и состояние спутанности) - довольно типичные причины острой атаксии.
Гипертермия в виде длительного и интенсивного теплового стресса (высокая лихорадка, тепловой удар, злокачественный нейролептический синдром, злокачественная гипертермия, гипертермия при интоксикации литием) может поражать мозжечок, особенно в области ростральных отделов вокруг червя.
Обструктивная гидроцефалия, развившаяся остро, проявляется целым комплексом симптомов внутричерепной гипертензии (головная боль, сонливость, оглушение, рвота), среди которых часто имеет место острая мозжечковая атаксия. При медленном развитии гидроцефалии атаксия может проявляться при минимальных общемозговых расстройствах.
Атаксия с подострым началом
Опухоли (особенно медуллобластомы, астроцитомы, эпендимомы, гемангиобластомы, менингиомы и шванномы (мосто-мозжечкого угла), а также абсцессы и другие объёмные образования в области мозжечка могут клинически проявляться как подостро текущие или хронически прогрессирующие атаксии. Помимо нарастающей мозжечковой атаксии нередки симптомы вовлечения соседних образований; относительно рано появляются признаки повышенного внутричерепного давления. Диаг ностике помогают методы нейровизуализации.
Нормотензивная гидроцефалия (синдром Хакима-Адамса: прогрессирующее увеличение желудочков при нормальном давлении ликвора) клинически проявляется характерной триадой симптомов в виде дисбазии (апраксия ходьбы), недержания мочи и деменции подкоркового типа, которые развиваются в течение нескольких недель или месяцев.
Основные причины: последствия субарахноидального кровоизлияния, перенесенного менингита, черепномозговои травмы с субарахноидальным кровоизлиянием, операции на мозге с кровотечением. Известна также идиопатическая нормотензивная гидроцефалия.
Дифференциальный диагноз проводят с болезнью Альцгеймера, болезнью Паркинсона, хореей Гентингтона, мультиинфарктной деменцией.
Токсические и метаболические расстройства (недостаточность витамина В12, витамина В1, витамина Е; гипотиреоз, гиперпаратиреоз; интоксикации алкоголем, талием, ртутью, висмутом; передозировка дифенина или других противосудорожных средств, а также лития, циклоспорина и некоторых других веществ) могут приводить к прогрессирующей мозжечковой атаксии.
Паранеопластическая мозжечковая дегенерация. Злокачественное новообразование может сопровождаться подострим (иногда острым) мозжечковым синдромом, часто с тремором или миоклонусом (а также опсоклонусом). Часто это опухоль лёгких, лимфоидной ткани или женских половых органов. Паранеопластическая церебеллярная дегенерация клинически иногда опережает непосредственные проявления самой опухоли. Необъяснимая подострая (или хроническая) мозжечковая атаксия требует иногда проведения целенаправленного онкологического поиска.
Рассеянный склероз должен быть подтверждён или исключён при подостро развившейся мозжечковой атаксии, особенно у лиц моложе 40 лет. Если клиническая картина не типична или сомнительна, то МРТ и вызванные потенциалы разных модальностей обычно позволяют решить этот вопрос.
Хронически прогрессирующие мозжечковые атаксии (в течение нескольких месяцев или лет)
Помимо медленно растущих опухолей и других объёмных процессов для этой группы характерны:
Спиноцеребеллярные атаксии (с ранним началом)
Спиноцеребеллярные атаксии - группа заболеваний, список которых жёстко не зафиксирован и включает, по данным разных авторов, разные наследственные заболевания (особенно в детском возрасте).
Фридрейха атаксия (типичные симптомы: мозжечковая атаксия, сенситивная атаксия, гипорефлексия, симптом Бабинского, сколиоз, «стопа Фридрейха» (pes cavus), кардиомиопатия, сахарный диабет, аксональная полинейропатия).
Спиноцеребеллярные дегенерации «нефридрейховского типа». В отличие от атаксии Фридрейха здесь характерно более раннее начало заболевания, сохранные сухожильные рефлексы, гипогонадизм. В некоторых семьях - нижний спастический парапарез или другие знаки преимущественного поражения спинного мозга.
Корковые мозжечковые атаксии
Корковая атрофия мозжечка Холмса - наследственное заболевание взрослых, проявляющееся медленно прогрессирующей мозжечковой атаксией, дизартрией, тремором, нистагмом и, редко, другими неврологическими знаками (изолированная церебеллофугальная семейная атрофия, гередоатаксия типа В). На МРТ - атрофия червя мозжечка.
Поздняя мозжечковая атрофия Мари-Фуа-Алажуанина начинается поздно (средний возраст 57 лет) и очень медленно прогрессирует (в течение 15-20 лет), во многом напоминая предыдущую форму (клинически и морфологически), но без семейного анамнеза (изолированная церебеллофугальная атрофия спорадического типа). Аналогичные патоморфологические и клинические проявления описаны при алкогольной мозжечковой дегенерации.
Мозжечковые атаксии с поздним началом, вовлечением структур мозгового ствола и других образований нервной системы
Оливопонтоцеребеллярная атрофия (ОПЦА)
Существуют различные классификации ОПЦА. Спорадическая форма (Дежерина-Тома) выглядит как клинически «чистый» тип или как тип с экстрапирамидными и вегетативными (прогрессирующая вегетативная недостаточность) проявлениями. Последний вариант относят к множественной системной атрофии. Наследственные формы (примерно 51 %) ОПЦА (гередоатаксии типа А) патоморфологически и иногда клинически (в отличие от спорадических форм здесь не характерна ПВН) мало отличаются от спорадических форм ОПЦА и насчитывают сегодня семь генетических вариантов.
Ведущим проявлением любых форм ОПЦА является мозжечковая атаксия (в среднем более, чем у 90 % больных), особенно заметная в ходьбе (более 70 %); дизартрия (скандированная речь, дисфагия, бульбарные и псевдобульбарные расстройства); синдром паркинсонизма встречается примерно в 40-60 % случаев; не менее характерны пирамидные знаки. Отдельные клинические варианты включают в свои проявления миоклонус, дистонию, хореические гиперкинезы, деменцию, глазодвигательные и зрительные расстройства; редко - амиотрофии, фасцикуляции и другие (эпилептические припадки, апраксия век) симптомы. В последние годы всё чаще описываются сонные апноэ при ОПЦА.
КТ или МРТ выявляет атрофию мозжечка и мозгового ствола, расширение четвёртого желудочка и цистерны мостомозжечкового угла. Часто нарушаются параметры слуховых стволовых вызванных потенциалов.
Дифференциальный диагноз проводят внутри различных форм мультисистемной атрофии (спорадический вариант ОПЦА, синдром Шая-Дрейджера, стрионигральная дегенерация). В круг заболеваний, с которыми приходится дифференцировать ОПЦА, входят такие болезни, как болезнь Паркинсона, прогрессирующий супрануклеарный паралич, хорея Гентингтона, болезнь Мачадо-Джозефа, атаксия Фридрейха, атаксия-телеангиоэктазия, синдром Маринеско-Шегрена, абеталипопротеинемия, СМ2-ганглиозидоз, болезнь Рефсума, метахроматическая лейкодистрофия, адренолейкодистрофия, болезнь Крейтцфельдта-Якоба, паранепластическая мозжечковая дегенерация и, иногда, болезнь Альцгеймера, болезнь диффузных телец Леви и другие.
Дентато-рубро-паллидо-льюисова атрофия - редкое семейное заболевание, описанное главным образом в Японии, при котором мозжечковая атаксия сочетается с хореоатетозом и дистонией и, в отдельных случаях включает миоклонус, паркинсонизм, эпилепсию или деменцию. Точная диагностика осуществляется молекулярно-генетическим анализом ДНК.
Мачадо-Джозефа болезнь (болезнь Азорских островов) - заболевание с аутосомно-доминантным типом наследования, проявляющееся медленно прогрессирующей мозжечковой атаксией в подростковом или раннем взрослом периоде, в сочетании с гиперрефлексией, экстрапирамидной ригидностью, дистонией, бульбарными знаками, дистальной моторной слабостью и офтальмоплегией. Возможна межсемейная вариабельность отдельных неврологических проявлений. Точная диагностика достигается генетическим анализом ДНК.
Другие наследственные атаксии с вовлечением мозжечка. Существует большое количество описаний наследственных мозжечковых атаксий с необычными клиническими особенностями (мозжечковая атаксия с атрофией зрительных нервов; с пигментной дегенерацией сетчатки и врождённой глухотой; дегенерацией сетчатки и сахарным диабетом; атаксии Фридрейха с ювенильным паркинсонизмом; и др.).
В эту группу можно отнести и так называемые «атаксии плюс» синдромы (болезнь Гиппель-Линдау; атаксия-телеангиоэктазия; «мозжечковая атаксия плюс гипогонадизм»; синдром Маринеску-Шегрена; "мозжечковая атаксия плюс тугоухость") и заболевания с известным биохимическим дефектом (болезнь Рефсума; болезнь Бассена-Корнцвейга), а также некоторые другие редкие болезни (болезнь Ли; болезнь Герстмана-Штроуслера Gerstmann-Straussler); болезнь Крейтцфельдта-Якоба; Х-сцепленная адренолейкодистрофия; синдром MERRF; болезнь Тея-Сакса; болезнь Гоше; болезнь Нимана-Пика; болезнь Сандхофа).
Мозжечковые дисгинезии
Мальформация Арнольда-Киари проявляется протрузией миндалин мозжечка в большое затылочное отверстие. Тип I такой мальформации отражает самую слабую протрузию и проявляется головной болью, болью в шее, нистагмом (особенно бьющим вниз), атактической дисбазией и вовлечением нижних краниальных нервов, а также проводниковых систем ствола. Тип IV - самый тяжёлый и проявляется мозжечковой гипоплазией с кистозным расширением четвёртого желудочка. Этот тип перекрывается с синдромом Денди-Уолкера, который может включать и многие другие аномалии мозга.
Описаны также такие варианты мозжечковых дисгинезии, как врождённая гипоплазия слоя зернистых клеток; агенезия червя мозжечка.
Пароксизмальная (эпизодическая) атаксия
В детском возрасте
Семейная эпизодическая (пароксизмальная) атаксия существует в двух формах.
Тип I начинается в 5-7 летнем возрасте и характеризуется короткими приступами атаксии или дизартрии, длящимися от нескольких секунд до нескольких минут. В межприступном периоде выявляется миокимия, которая обычно наблюдается в круговых мышцах глаз и руках. Приступы обычно провоцируются вздрагиванием (startle) или физической нагрузкой. В некоторых семьях припадки откликаются на антиконвульсанты. Среди других находок описывают контрактуры суставов и пароксизмальные дискинезии. На ЭМГ - постоянная активность двигательных единиц.
Тип II эпизодической атаксии характеризуется приступами длительностью до нескольких дней. Атаки провоцируются эмоциональными стрессами и физической нагрузкой. Заболевание чаще начинается в школьном возрасте. У некоторых больных приступы сопровождаются мигренеподобной головной болью, головокружением и тошнотой, то есть картиной, заставляющей исключать базилярную мигрень. В межприступном периоде типичен нистагм, бьющий вниз. В некоторых случаях может иметь место прогрессирующая мозжечковая атаксия. На МРТ иногда картина селективной атрофии червя мозжечка.
Болезнь Хартнупа - редкое заболевание с аутосомно-рецессивным типом наследования, заключающееся в нарушении обмена триптофана. Характеризуется интермиттирующей мозжечковой атаксией. Симптомы нарастают в течение нескольких дней и продолжаются от недели до месяца. Дети с этим заболеванием отличаются повышенной фотосенситивностью кожи (фотодерматоз). У многих больных наблюдаются эпизоды мозжечковой атаксии, иногда сопровождаемые нистагмом. Неврологические проявления провоцируются стрессом или интеркуррентными инфекциями, а также диетой, содержащей триптофан. Течение благоприятное. Характерна аминоацидурия. Приступы предотвращаются пероральным ежедневным введением никонитамида (от 25 до 300 мг в день).
Недостаточность пируват дегидрогеназы. Большинство пациентов обнаруживает лёгкое отставание в развитии в раннем детстве. Приступы атаксии, дизартрии и иногда гиперсомнии обычно начинаются после 3-х летнего возраста. При более тяжёлых формах эпизоды атаксии начинаются в младенчестве и сопровождаются генерализованной слабостью и нарушением сознания. Некоторые приступы развиваются спонтанно; другие провоцируются стрессом, инфекциями. Атаки мозжечковой дискоординации повторяются через нерегулярные промежутки времени и могут продолжаться от 1 дня до нескольких недель. Характерен лактат-ацидоз и рецидивирующая полинеиропатия. Концентрация лактата и пирувата всегда повышается во время приступов. При нагрузке глюкозой per os гипергликемия носит пролонгированный характер и концентрация лактата в крови повышается. Этот тест может спровоцировать появление клинических симптомов.
Болезнь «Кленового сиропа» наследуется по аутосомно-рецессивному типу и заключается в нарушении обмена аминокислот. Клинические проявления становятся заметными в возрасте от 5 месяцев до 2 лет: появляются эпизоды атаксии, раздражительности и нарастающей гиперсомнии. Провоцирующие факторы: инфекции, хирургические вмешательства и диета, богатая белком. Длительность приступов вариабельна; у большинства детей наблюдается спонтанное восстановление, но некоторые умирают при картине тяжёлого метаболического ацидоза. У выживших психомоторное развитие остаётся нормальным. Диагноз основывается на общеклинических данных и обнаружении специфического сладковатого запаха мочи. В сыворотке крови и в моче в больших количествах обнаруживаются аминокислоты лейцин, изолейцин и валин (именно они придают этот запах моче). Дифференциальный диагноз проводят с фенилкетонурией и другими наследственными аномалиями обмена аминокислот.
Эпизодическая атаксия у взрослых
Лекарственная (токсическая) атаксия уже упоминалась выше. Её возникновение часто обусловлено кумуляцией или передозировкой таких лекарств, как дифенин и другие антиконвульсанты, некоторых психотропных средств (литий) и других препаратов. Рассеянный склероз при ремиттирующем течении в момент обострений (а также псевдорецидивов) может проявляться периодически возникающей атаксией. Транзиторные ишемические атаки, проявляющиеся мозжечковой атаксией, характерны для поражения вертебральных и основной артерии (в том числе в картине базилярной мигрени).
Компрессионные процессы в области большого затылочного отверстия также могут проявляться эпизодами мозжечковой атаксии.
Интермиттирующая обструкция желудочковой системы при некоторых нейрохирургических заболеваниях среди прочих неврологических проявлений содержит и эпизоды мозжечковой атаксии.
Представленный синдромно-нозологический анализ мозжечковых атаксий касается основных форм неврологических заболеваний, протекающих с атаксией, но он не является и вряд ли может быть абсолютно полным. Поэтому дополнительно представляем и другую классификацию мозжечковых атаксий, в которой этиология (а не клинические признаки) легла в основу классификации. Она содержит прежде всего подробный перечень заболеваний и может служить подспорьем к предыдущей клинической классификации при проведении дифференциального диагноза мозжечковых атаксий.
"Ataxia" в дословном переводе с греческого языка обозначает «беспорядок». Однако наше современное понимание этого термина заключается в плохо координированных движениях, связанных, главным образом, с повреждением мозжечка и/или мозжечковых связей. В дополнение к мозжечковой атаксии (объясняющей большую часть случаев атаксий в клинической практике) существует также случаи так называемой сенситивной и вестибулярной атаксии, вызываемые соответственно повреждениями спинальных проприоцептивных путей и вестибулярной системы.
Клинические проявления различных типов атаксий
Клинически церебеллярная атаксия манифестирует неустойчивой и шаткой походкой с расширенной базой, а также дискоординацией и неуклюжестью движений, дизартрией (скандированной, отрывистой речью), дисметрией саккад и осцилляциями. Пациенты обычно стоят с широко отставленными стопами, при попытке поставить ноги ближе друг к другу они начинают раскачиваться или даже падают, из-за неустойчивого равновесия требуется поддержка или опора на окружающие предметы. Даже небольшие проявления атаксии ходьбы могут быть выявлены при так называемой тандемной ходьбе по прямой. Атаксия может быть генерализованной или преимущественно нарушать ходьбу, движения в руках, ногах, речь, движения глаз; может быть односторонней или вовлекать обе стороны. Атаксия часто сопровождается мышечной гипотония, замедленностью движений, интенционным тремором (тремор действия, усиливающийся по амплитуде при приближении к цели), нарушением контроля сложных многосуставных движений (асинергия), усиленными постуральными рефлексами, нистагмом (обычно горизонтальным при мозжечковой атаксии) и некоторыми когнитивными и аффективными изменениями (так называемым «мозжечковым когнитивно-аффективным синдромом», вызываемым обычно острыми, достаточно большими ишемическими повреждениями задней доли мозжечка). Следует подчеркнуть, что двигательные нарушения при атаксии обычно не связаны с мышечной слабостью, гиперкинезами, спастичностью и т.д., однако, все они, а также и другие дополнительные симптомы могут усложнять клиническую картину заболевания. В свою очередь выраженная атаксия может быть основной причиной инвалидизации и социальной дезадаптации.
Относительно изолированная туловищная атаксия с нарушением стояния и ходьбы наблюдается при ограниченных поражениях червя мозжечка (пациенты отклоняются или падают вперед при ростальных поражениях червя и назад - при каудальных). Атаксию в конечностях обычно относят к поражению церебеллярных гемисфер, саккадическую дисметрию - к дисфункции дорзальных отделов червя. Одностороннее повреждение мозжечка проявляется нарушениями на одноименной стороне: такие пациенты стоят с опущенным ипсилатеральным плечом, пошатываются и отклоняются при ходьбе в сторону повреждения, координаторные пробы также выявляют атаксию в вовлеченных руке и ноге. Хотя у человека нет строгого соответствия между определенными части тела и областями полушарий мозжечка, считается, что поражение передне-верхней части полушарий приводит преимущественно к атаксии в ногах (подобный паттерн характерен для алкогольной мозжечковой дегенерации), тогда как заднелатеральные части полушарий связаны с движениями в руках, лицом и речью. Атаксия может быть связана также с повреждением проводящих путей мозжечка; иногда манифестирует достаточно характерными клиническими симптомами, как например, грубым высокоамплитудными «рубральным» тремором при вытягивании перед собой рук (типично для повреждения дентато-рубральной петли, например, при рассеянной склерозе или болезни Вильсона-Коновалова).
Сенситивная атаксия
По сравнению с мозжечковой сенситивная атаксия достаточно редка. Обычно она является следствием поражения задних столбов и, соответственно, нарушения проприоцептивной афферентации (например, при болезни Фридрейха, дефиците витаминов Е и В12, нейросифилисе). Сенситивная атаксия может быть диагностирована по отчетливому проприоцептивному дефициту и значительному усилению симптоматики при закрытии глаз. Иногда в таких случаях можно заметить феномен «псевдоатетоза» в пораженной конечности.
Вестибулярная атаксия
Вестибулярная дисфункция может вызывать синдром, обозначаемый «вестибулярная» (или «лабиринтная») атаксия. Фактически этот синдром можно считать определенным подтипом сенситивной атаксии. Пациенты с вестибулярной атаксией демонстрируют грубые нарушения ходьбы и стояния (вестибулярное нарушение равновесия), но без вовлечения конечностей и речи. При односторонних поражениях лабиринта значительно нарушена «фланговая походка» в сторону повреждения. Этот тип атаксии часто сопровождается головокружением, рвотой и потерей слуха
Патофизиология
Патофизиологически мозжечковая атаксия представляет собой несостоятельность нормальных анти-инерционных механизмов, которые отвечают за плавность, равномерность и точность движений
В физиологических условиях любое произвольное движение является результатом точно скоординированной и организованной активности множества мышц-антагонистов и мышц-синергистов. Скоординированное в пространстве и времени взаимодействие между различными мышцами реализуются через двусторонние связи мозжечка с различными уровнями центральной нервной системы, участвующими в выполнении двигательных функций (моторные зоны коры, базальные ганглии, ядра ствола мозга, ретикулярная формация, мотонейроны спинного мозга, проприоцептивные нейроны и проводящие пути). Будучи основным координаторным центром движений, мозжечок опережающее получает информацию о любых изменениях мышечного тонуса и положений частей тела, а также о любых планирующихся действиях. Использую подобную упреждающую информацию, мозжечок корректирует мышечную активность, осуществляет тонкий моторный контроль и обеспечивает точное выполнение движений. Поэтому заболевания, затрагивающие мозжечок, приводят к десинхронизации мышечных сокращений, что клинически проявляется сбивчивыми нерегулярными «толчками» - скандированной речи, интенционным тремором, дисметрией, туловищной титубацией и другими мозжечковыми феноменами.
Атактические расстройства при поражениях мозжечка
Поражения мозжечка и мозжечковых путей могут быть обусловлены острой или хронической патологией (см. таблицу).
Острая атаксия
Повторяющиеся пароксизмы острой атаксии наблюдаются при периодических (эпизодических) атаксиях. Эти наследственные заболевания вызваны генетическими дефектами ионных каналов (кальциевых, калиевых), которые в свою очередь приводят к нарушениям возбудимости нейронов. Некоторые пациенты с атактическими пароксизмами могут хорошо отвечать на прием ацетазоламида (ацетазоламид-чувствительные формы периодических атаксий). Периодические атаксии принадлежат к группе так называемых каналопатий.
Хроническая атаксия
Хроническая атаксия может быть вызвана рядом различных заболеваний (см. таблицу) как генетической, так и негенетической природы. Хроническая или подострая мозжечковая атаксия, особенно в молодом возрасте, является типичной манифестацией рассеянного склероза, диагноз которого подтверждается ремитирующим течением и множественными очагами демиелинизации в головном и спинном мозге на МРТ. Следует всегда помнить, что хроническая или подострая мозжечковая атаксия может вызываться опухолью (среди характерных для мозжечка опухолей - церебеллопонтинная шваннома, медуллобластома и гемангиобластома), нормотензивной гидроцефалией (синдром Хакими-Адамса) и паранеопластической мозжечковой дегенерацией (рак легких и другие системными новообразованиями); все эти заболевания требуют соответствующего и своевременного хирургического лечения. Дегенерация мозжечка также может быть вызвана хроническим алкоголизмом, гипотиреозом, глютеновой болезнью, дефицитом витамина В12, тепловым ударом, злоупотреблением некоторыми препаратами с анксиолитическим, снотворным и противосудорожным действием.
Хроническая прогрессирующая атаксия является ключевой особенностью дегенеративных атактических синдромов как наследственных, так и спорадических.
Наследственные атаксии - клинически и генетически гетерогенная группа заболеваний, передающихся чаще всего по аутосомно-доминантному или аутосомно-рецессивному типу.
Для аутосомно-доминантных атаксий (СЦА) на сегодняшний день картировано 28 локусов на различных хромосомах, и идентифицировано 14 генов и их белковых продуктов. В большинстве аутосомно-доминантных СЦА мутации представлены патологическими внутригенными экспансиями тринуклеотидных повторов («динамическими» мутациями). Наиболее часто встречается экспансия ЦАГ-повторов, которые транслируется на белковом уровне в пропорциональное удлинение полиглутаминового участка белка (отсюда название - «полиглутаминовые» болезни и специфичный механизм нейродегенерации). Существует обратная корреляция между числом тринуклеотидных повторов в мутантном гене и возрастом начала заболевания; более того, чем больше протяженность экспансии, тем тяжелее клиническая симптоматика. Кроме динамических мутаций, СЦА могут также вызываться точковыми мутациями в генах, кодирующих, например, протеинкиназу гамма, фактор роста фибробластов и ряд других белков. Частота встречаемости определенных форм аутосомно-доминантных СЦА в различных популяциях различно. Например, в России более 40% семей с доминантными СЦА связаны с мутациями в гене ATXN1 на хромосоме 6р (СЦА1), тогда как в большинстве западноевропейских стран преобладают мутации в гене ATXN3 (СЦА3 или болезнь Мачадо-Джозеф).
Среди аутосомно-рецессивных и Х-сцепленных рецессивных атаксий наиболее часто встречается атаксия Фридрейха, вызываемая экспансией ГАА-повторов в некодируемом участке гена FRDA на хромосоме 9q. Белковый продукт этого гена, фратаксин, считается вовлеченным в гомеостаз митохондриального железа. Таким образом, болезнь Фридрейха представляет собой менделирующую форму митохондриальных цитопатий. Обычно заболевание манифестирует достаточно рано (до 20 лет) и проявляется смешанной сенситивно-мозжечковой атаксией, дизартрией, мышечной слабостью, кардиомиопатией, скелетными деформациями, диабетом и неуклонно прогрессирующим течением. Существует достаточно строгая корреляция между длиной экспансии и клиническими проявлениями болезни Фридрейха, так относительно позднее начало и «доброкачественное» течение характерно для непротяженной экспансии ГАА-повторов.
Спорадическая (идиопатическая) дегенеративная атаксия - гетерогенная группа, включающая в свою очередь паренхиматозную кортикальную мозжечковую атрофию и оливопонтоцеребеллярную атрофию. Последняя сейчас рассматривается как форма множественной системной атрофии - тяжелого нейродегенеративного заболевания, характеризующегося вовлечением ряда церебральных и спинальных систем (мозжечок, базальные ганглии, ствол мозга, вегетативные ядра спинного мозга и мотонейроны) и присутствием специфических альфа-синуклеин-позитивных глиальных цитоплазматических включений.
Диагноз
У пациентов с атактическими расстройствами диагноз основывается в первую очередь на нейровизуализационных (КТ, МРТ) и нейрофизиологических (вызванные потенциалы, электронейромиография и др.) исследованиях, которые предоставляют данные о структурных и функциональных характеристиках центральной и периферической нервной системы. В большинстве случаев наследственных атаксий сегодня доступна верификация диагноза с помощью ДНК-анализа как для самих больных, так и для их клинически здоровых родственников из группы «риска». Для предотвращения новых случаев заболевания в этих семьях может проводиться медико-генетическое консультирование и пренатальная ДНК-диагностика.
У пациентов со спорадическим вариантом атаксии необходим поиск всех возможных соматических расстройств, которые могут вызывать мозжечковую симптоматику (новообразования, эндокринные заболевания и др.). Атаксия может быть проявлением ряда метаболических заболеваний (см. таблицу), поэтому следует проводить соответствующий биохимический скрининг.
Лечение
Лечение и прогноз атактических синдромов основывается на их причине. При существовании радиального лечения (как например, хирургия опухолей мозжечка или коррекция дефицита витаминов) можно ожидать полного или частичного восстановления или, по крайней мере, прекращение дальнейшего прогрессирования.
Не существует лечения непосредственно самой атаксии. Ограниченный положительный эффект сообщался при дегенеративных атаксиях при приеме амантадина, буспирона, L-5-гидрокситриптофана, тиреотропин-релизинг-фактора и прегабалина, однако, эти данные не подтверждены рандомизированными исследованиями. Есть сообщения успешного лечения мозжечкового тремора изониазидом и некоторыми антиконвульсантами (клоназепамом, карбамазепином и топираматом); в некоторых случаях возможна стереотаксическая хирургия на ядрах таламуса.
Физиотерапия является важной составляющей в лечении пациентов с атаксией. Она направлена на предотвращение различных осложнений (таких как контрактуры и мышечные атрофии), поддержания физической формы, улучшения координации и ходьбы. Рекомендованы специальные комплексы «мозжечковых» и «сенсорных» упражнений, а также процедуры с биологической обратной связью и стабилографией.
На стадии разработки находятся первые подходы к генной и клеточной терапии наследственных атаксий; возможно, что именно эти технологии в будущем позволят совершить существенный прорыв в лечении.
Таблица. Причины острой и хронической атаксии
Острая атаксия |
Хроническая атаксия |
|||||
Рассеянный склероз Черепно-мозговая травма Инфекция: Острая лекарственная интоксикация и отравление:
MELAS, болезнь Лея и другие митохондриальные энцефаломиопатии с острым началом Опухоли и мальформации с острой и подострой манифестацией Дефицит тиамина (энцефалопатия Вернике) Периодические атаксии Паранеопластическая мозжечковая дегенерация Гипертермия (тепловой удар) Гипогликемия (инсулинома) Наследственные болезни метаболизма:
|
Рассеянный склероз Опухоли мозжечка Хроническая ишемия мозга Нормотензивная гидроцефалия (синдром Хакима-Адамса) Паранеопластическая дегенерация мозжечка Мозжечковая дисплазия или гипоплазия (врожденная атаксия, обычно не прогрессирующая) Прионные заболевания (атактическая форма) Гипотиреоз Дефицит витамина B12 Гипертермия (тепловой удар) Злоупотребление препаратами с анксиолитическим, снотворным и антиконвульсивным действием Глютеновая атаксия Наследственные атаксия с аутосомно-доминантным, аутосомно-рецессивным и Х-сцепленным наследованием Спорадические идиопатические дегенеративные атаксии:
Генетические метаболические заболевания:
|
|||||
Литература
- Diener H.C., Dichgans J. Pathophysiology of cerebellar ataxia. Mov. Dis. 1992; 7: 95-109.
- Harding A.E. Hereditary ataxias and related disorders. Edinburgh: Churchill Livingstone, 1984.
- Lechtenberg R. (ed.) Handbook of cerebellar disease. New York: Marcel Dekker, 1993.
- Massaquoi S.G., Hallet M. Ataxia and other cerebellar syndromes. In: Jankovic J., Tolosa E. (eds.) Parkinson’s disease and movement disorders. Baltimore: Williams & Wilkins, 1998: 623-686.
- Taroni F., DiDonato S. Pathways to motor incoordination: the inherited ataxias. Nature Rev. Neurosci. 2004; 5: 641-655.
Строение и сложны и разделены на несколько частей. Одна из них называется флоккулонодуллярная доля. В эту часть поступают все сигналы от вестибулярных ядер. Отвечает за поддержание равновесия. Другая доля (передняя или палеоцеребеллюм) отвечает за положение тела, походку и тонус мышц. Задняя доля координирует произвольные движения. Поражение любой из долей ведет к нарушению функций. Лечение мозжечковой атаксии должно быть комплексным, чтобы восстановить двигательную активность.
Причины мозжечковой атаксии
Характер развития патологии зависит от причины атаксии. При отравлении алкоголем или барбитуратами, интоксикации некоторыми препаратами (противосудорожные) возникают острые нарушения. Обратимые процессы появляются при вирусном . Причинами стойких острых нарушений могут стать высокая температура, коматозное состояние, вдыхания паров некоторых веществ (клея, красителей).
Существуют подострые формы, которые не проходят в течение нескольких недель. Причинами таких атаксий могут стать:
- (медуллобластома, астроцитома, гемангиобластома);
- карцинома молочных желез и яичников;
- алкогольная интоксикация;
- пищевое отравление;
- абсцесс мозга;
- болезнь Крейтцфельдта-Якоба.
Хроническая мозжечковая атаксия может беспокоить больного в течение нескольких месяцев или лет. Причинами являются:
- наследственные атаксии (Фридрейха; мозжечковая атаксия Пьера-Мари);
- дегенеративные изменения мозга;
- наследственные метаболические болезни.
Характерные симптомы
Основным симптомом атаксии является характерное колебание пальцев при приближении к цели. При попытке попасть в какой-либо предмет пальцы начинают колебаться из стороны в сторону. Такой симптом называют «атоксическим тремором». К другим характерным симптомам относится «рубальный тремор».
У больного при попытке удержать определенную позу, начинает появляться в конечностях тремор с высокой амплитудой. Выполняя какие-либо сложные последовательные действия, человек не может их совершить точно и плавно.
Во время диагностики и проведения осмотра врач может определить отсутствие у больного меры в движениях. Пациент все команды выполняет прерывисто, с излишней быстротой или медлительностью, не может сразу взять предмет, написать или провести линию заданной длины. К другим признакам патологии относятся:
- невозможность выполнять быстро чередующиеся движения;
- невозможность сесть на стул без помощи рук;
- нарушение речи (замедленная, растянутая, скандирование слов);
- непроизвольные ритмичные движения глазными яблоками (нистагм);
- нарушение почерка.
При острой дисфункции мозжечка могут проявляться и другие симптомы:
- слабость;
- быстрая утомляемость в руках и ногах;
- нарушение походки.
Выделяют следующие виды атаксий:
- Статическая.
- Статико-локомоторная.
- Динамическая.
Как правило, наследственные формы атаксии головного мозга, проявляются в раннем возрасте. Пациенты кроме характерных симптомов имеют различные патологии. При наследственной атаксии Фридрейха у больных выявляют сочетанное поражение нервной системы, сердца, поджелудочной железы, глаз. В половине случаев пациенты умирают от миокардиодистрофии. Наследственная патология Пьера Мари сочетается с повышением сухожильных рефлексов и снижением интеллекта различной степени выраженности.
Диагностика
Перед тем как лечить атаксию, пациентам проводят комплексную диагностику. Больным назначают , КТ, допплерография сосудов. В семьях, где фиксировались случаи атаксии, показано проведение пренатальной ДНК-диагностики.
При статической или статико-локомоторной атаксии у больного врач может сразу отметить нарушение походки. Пациент широко расставляет ноги при ходьбе, шатается из стороны в сторону, не может стоять прямо. При обширных поражениях мозжечка больной падает. Такая ходьба напоминает походку в состоянии опьянения.
Для того чтобы выяснить причину поражения мозжечка, показаны консультации различных специалистов (инфекционистов, травматологов, онкологов, генетиков и др.). При подозрении на инфекционный процесс, назначают исследования крови и ликвора.
Лечение
 Лечение мозжечковой атаксии начинается с устранения причины патологии. При инфекционных процессах, назначают антибактериальные или противовирусные препараты. При патологии сосудистой системы мозга показаны средства, улучшающие реологические свойства крови и ангиопротекторы. Если причиной нарушений стало отравление, пациентам назначают дезинтоксикационную терапию.
Лечение мозжечковой атаксии начинается с устранения причины патологии. При инфекционных процессах, назначают антибактериальные или противовирусные препараты. При патологии сосудистой системы мозга показаны средства, улучшающие реологические свойства крови и ангиопротекторы. Если причиной нарушений стало отравление, пациентам назначают дезинтоксикационную терапию.
В случае наследственного генеза болезни, показаны средства, улучшающие метаболические процессы (Рибофлавин, янтарная кислота, Никотинамид, Токоферол, Идебенон, Милдронат, АТФ). Больным назначают препараты, улучшающие трофические процессы в головном мозге (Пирацетам, Церебролизин, Ноотропил).
Хирургическое лечение применяется при диагностировании у пациента опухолей, кист, . Помимо лекарственной терапии, показан массаж и лечебная физкультура для улучшения мышечной силы.
Прогноз
Прогноз зависит от причины, которая вызвала мозжечковую атаксию. Неблагоприятный прогноз для пациента в случае генетической атаксии или при неоперабельных опухолях мозга. Если своевременно будут устранены последствия ишемии мозга или токсического воздействия лекарств, алкоголя и др., координация может быть восстановлена полностью или частично.
(средняя оценка: 5,00 из 5)
Атаксия является серьезным заболеванием, провоцирующим расстройство моторики. Патология сопровождается нарушением координации движений. Атаксия развивается вследствие поражения определенных участков мозга.
Атаксия классифицируется в зависимости от того, какая часть мозга поражена. Так, различают следующие виды нарушений:
- сенситивное нарушение;
- мозжечковое;
- вестибулярное;
- корковое.
При сенситивной форме, нарушение происходит на уровне проводников глубокомышечной чувствительности. Поражение мозжечка называется мозжечковой атаксией. Вестибулярная атаксия развивается вследствие нарушений вестибулярного аппарата пациента. Корковая или лобная атаксия возникает вследствие поражения соответствующей части мозга.
Симптомы атаксии зависят от того, какая часть мозга повреждена.
Симптомы сенситивной атаксии
Эта форма заболевания развивается из-за поражения рецепторов, отвечающих за чувствительность мышц. Причиной нарушения становятся патологические процессы центральной нервной системы.
Причинами патологии могут выступать:
- полинейропатия;
- поражения задних нервов;
- поражения спинного мозга;
- поражение коры головного мозга.
Заболевание развивается на фоне оперативного вмешательства в головной мозг при необходимости удаления опухолей. Также поражение спинного мозга может быть спровоцировано вирусными и инфекционными заболеваниями в запущенной стадии. Наиболее распространенная причина – это инсульт.
Симптомами сенситивного синдрома является:
- ослабление мышечного тонуса;
- потеря веса;
- нарушение сгибательной функции всех суставов;
- нарушение моторики;
- рефлекторные нарушения;
- изменения походки.
Прогрессирование заболевания приводит к невозможности самостоятельного передвижения и инвалидности.
Лечение сенситивной формы болезни
Лечение во многом зависит от причины нарушения. Основу лечения составляет терапия патологии, которая привела к нарушению моторики. Так, при вирусных и инфекционных заболеваниях обязательно назначаются антибиотики и противовирусные препараты.
Лечение основано на использовании следующих препаратов:
- витамины группы В;
- инъекции рибофлавина и иммуноглобулина;
- ноотропные препараты;
- антихолинэстеразные препараты.
Ноотропные препараты эффективны при сосудистых заболеваниях, которые стали причиной развития атаксии. Лекарства этой группы применяются для улучшения мозгового кровообращения и укрепления нервной системы. Препараты способствуют стимуляции мозговой активности.
Антихолинэстеразные препараты показаны для лечения в том случае, если патология сопровождается невритами и дистрофией мышц. Лекарства этой группы помогают улучшить проведение импульсов в нервные окончания.
Наряду с медикаментозной терапией показано лечение физкультурой и физиотерапевтические методы. Гимнастика способствует улучшению моторики, но только при условии регулярного выполнения.
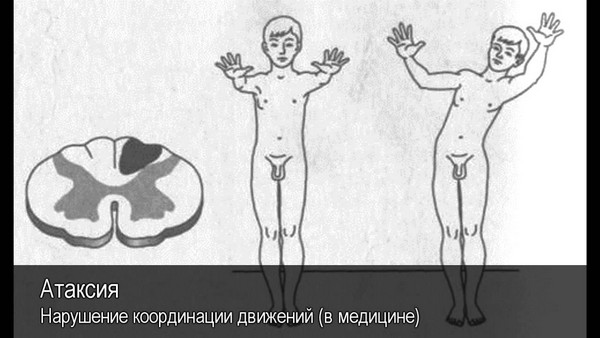
Мозжечковая и корковая форма нарушения
Эта форма нарушения развивается из-за повреждения мозжечка. Патологию вызывают следующие причины:
- интоксикация организма тяжелыми металлами и токсическими веществами;
- ишемия мозга;
- энцефалит;
- опухоли;
- вирусные заболевания.
Кроме того, существует генетически обусловленная форма мозжечковой атаксии, которая встречается у детей.
Поражение мозжечка и нарушение моторики бывает двух видов – это динамическая атаксия и статико-локомоторное нарушение. Статическая атаксия (локомоторная атаксия) характеризуется нарушением равновесия, когда пациент стоит, в то время как при динамической форме происходит нарушение равновесия во время ходьбы.
При мозжечковой атаксии симптомы следующие:
- проблемы с равновесием;
- падения;
- нарушения походки;
- нарушения речи;
- снижение тонуса мышц.
Проблемы с равновесием выражаются выраженным перекосом на пораженную сторону, при этом возможны внезапные падения при ходьбе. Нарушения походки выражаются стремлением ходить, широко расставив ноги. Походка шаркающая, раскачивающаяся, туловище напряжено. Ходьба по прямой сильно затруднена.
Возможны нарушения речи, которые проявляются медлительностью и неуверенностью. Часто пациенты делают ударения на каждом слоге.
При поражении коры головного мозга, развивается корковая атаксия. Характерными симптомами этой патологии является изменение походки пациента. Походка больных неустойчивая, с тенденцией отклонения назад. Возможны нарушения, вызывающие временный паралич, когда пациент не может самостоятельно ходить либо стоять. Заболевание также может сопровождаться галлюцинациями, изменением мышления и другими симптомами поражения коры головного мозга.
Лечение мозжечковой атаксии
При мозжечковой атаксии лечение носит симптоматический характер и подбирается индивидуально для каждого пациента.
Начало терапии начинается с симптоматического лечения заболевания, послужившего толчком к развитию атаксии.
При необходимости, проводится детоксикация организма. Далее применяются препараты для улучшения мозгового кровообращения, седативные средства для снятия гипертонуса мышц и укрепления нервной системы, ноотропные препараты.
Лечение включает прием витаминов группы В и минеральных комплексов, которые укрепляют нервную систему и улучшают прохождение импульсов по нервным волокнам. Для улучшения моторной функции показан курс ЛФК.
Если атаксия спровоцирована сосудистыми заболеваниями или действием инфекции, прогноз, как правило, благоприятный. Наиболее неблагоприятный прогноз относится к мозжечковой атаксии, которая развивается на фоне злокачественных опухолей мозга.
Причины и симптомы вестибулярной атаксии

Вестибулярная атаксия развивается вследствие поражения вестибулярного аппарата, что может быть обусловлено инфекционными заболеваниями среднего уха. Причинами заболевания являются травмы уха, злокачественные опухоли, острые гнойные воспаления, хронический отит.
Вестибулярная атаксия характеризуется следующими симптомами:
- неуверенная походка;
- головокружение при повороте головы;
- вегетативные нарушения;
- панические атаки.
Больные передвигаются медленно и осторожно, постоянно испытывая чувство вращения окружающих предметов. Любое резкое движение может вызвать перекос тела пациента в сторону пораженного уха. Походка шаткая, шаркающая. Поворот головы сопровождается сильным головокружением и дезориентацией. На этом фоне развиваются проблемы со сном, возможны внезапные панические атаки.
Вестибулярная атаксия сопровождается вегетативными нарушениями - тахикардией, тошнотой, бледностью кожи лица.
Этот синдром не вызывает нарушения движений конечностей, однако может сопровождаться снижением слуха.
Вестибулярная атаксия лечится симптоматически, терапия основана на лечении первопричины – поражения вестибулярного аппарата или воспалительных процессов среднего уха.
Синдром Пьера-Мари

Синдром моторного нарушения может носить генетически обусловленный характер. В этом случае заболевание вызывают генетические мутации.
Наследственная мозжечковая атаксия Пьера-Мари характеризуется дегенерацией мозжечка, однако первые симптомы заметны в возрасте после 20 лет. Такая мозжечковая атаксия у детей не проявляется. Эта болезнь передается по наследству. Ген, вызывающий дегенеративные процессы в мозжечке, передается ребенку в случае, если хоть один родитель имеет этот синдром.
Для появления первых симптомов патологии необходимо действие какого-либо фактора, в роли которого выступают инфекционные заболевания, беременность, интоксикация организма. Симптомы патологии:
- нарушения зрения;
- парез лицевого нерва;
- депрессивный невроз;
- снижение интеллектуальных способностей;
- нарушения памяти.
Заболевание постоянно прогрессирует, симптомы усугубляются и это приводит к инвалидности.
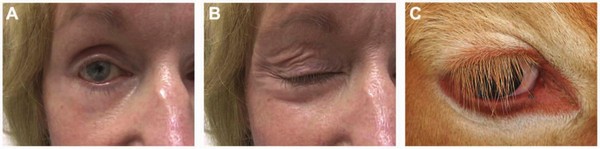
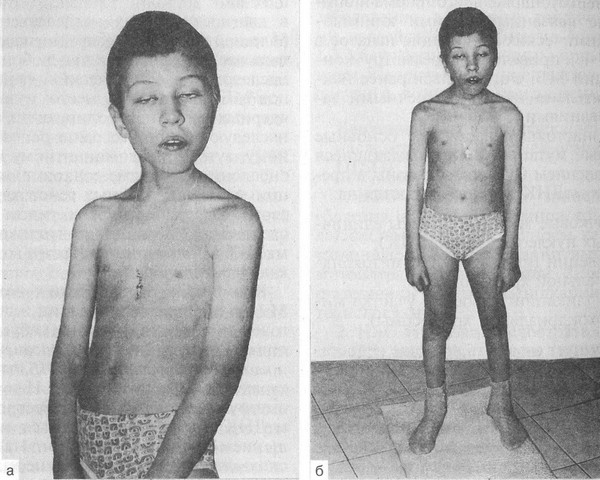
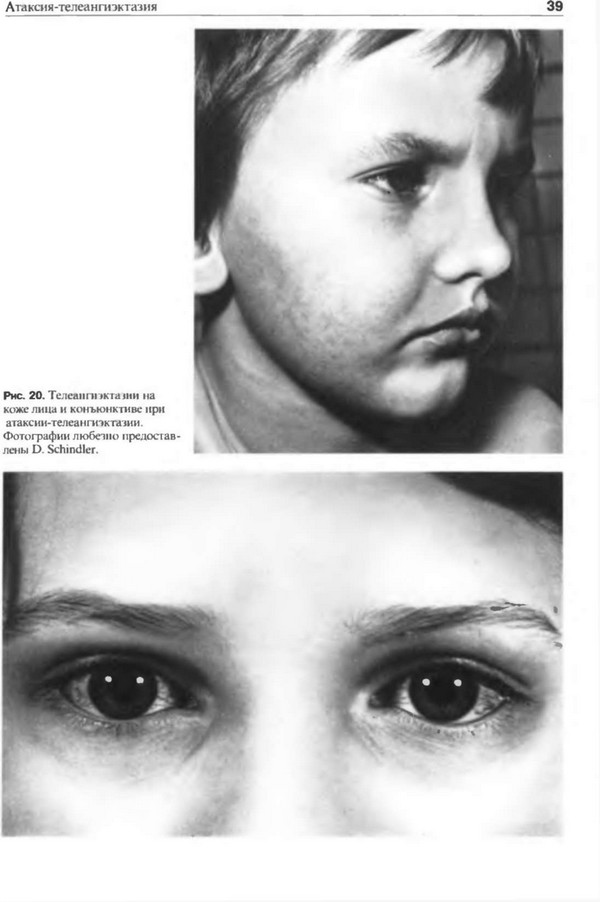
Еще одна форма наследственной патологии – это атаксия Луи-Бар. Синдром Луи-Бар проявляется у детей в раннем возрасте и также известен как атаксия телеангиэктазия. Клинические симптомы появляются в возрасте от нескольких месяцев до трех лет, однако становятся заметны, когда ребенок начинает учиться ходить.
Для синдрома характерны следующие признаки:
- проблемы с равновесием;
- тремор во время движения;
- невнятная речь;
- косоглазие;
- отсутствие сухожильных рефлексов;
- снижение мышечного тонуса.
Из-за раннего проявления симптомов дети часто не могут ходить, настолько сильно выражено мозжечковое поражение при синдроме Луи-Бар.
С прогрессирование болезни появляются симптомы телеангиэктазии, которые выражаются образованием сосудистых звездочек по всем телу. В раннем возрасте расширение мелких сосудов локализовано преимущественно на глазных яблоках. Помимо расширенных сосудов, у больных часто наблюдается гиперпигментация кожи, а также белые пятна, веснушки и ранняя седина.
Синдром Луи-Бар вызывает иммунные нарушения, которые приводят к частым инфекционным заболеваниям дыхательных путей. На фоне сниженного иммунитета, любая инфекция может убить человека с этим синдромом.
У больных часто развиваются онкологические заболевания, терапия которых осложнена общим состоянием здоровья пациента.
Патология не лечится, больные редко доживают до 20 лет. Причиной того, что пациенты гибнут в раннем возрасте, являются осложнения синдрома, провоцирующие легочные инфекции и злокачественные новообразования.
Наследственные заболевания, такие как атаксия Пьера-Мари, не имеют специфического лечения. Терапия в этом случае включает прием витаминов, лекарств для стимуляции мозгового кровообращения и мануальную терапию для улучшения мышечного тонуса.
Прогноз
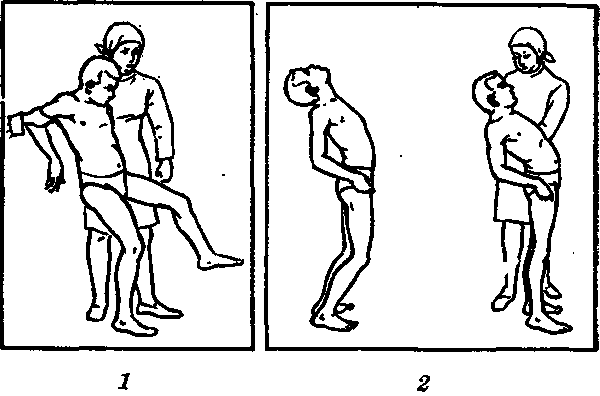
Прогрессирующая патология может стать причиной внезапных падений, что приводит к травмам, из-за чего пациенты могут даже погибать. Поздняя мозжечковая атаксия (туловищная атаксия) приводит к инвалидности. Лечение нужно начинать при появлении первых симптомов.
Прогноз во многом зависит от причины нарушения. Если заболевание было спровоцировано воспалительными процессами и инфекциями, лечение позволяет добиться устойчивой ремиссии. Успешность излечения во многом зависит от самого пациента, так как наряду с медикаментозной терапией применяются методы ЛФК и массажа. При регулярном выполнении упражнений моторная функция восстанавливается, однако для этого требуется длительный курс гимнастики.
Наследственные заболевания не лечатся. При болезни Пьера-Мари возможно отсрочить наступление полной недееспособности пациента медикаментозными средствами и гимнастикой, в то время как дети, больные синдром Луи-Бар часто не доживают до совершеннолетия из-за нарушений иммунитета и онкологических заболеваний.
При появлении первых симптомов необходимо пройти тщательное обследование у невролога. Только после анализа результатов диагностики можно судить о степени поражения мозга и дальнейшем прогнозе.
Нарушения эти могут проявлять при совершении каких-либо действий, ходьбе — динамическая атаксия, а могут развиваться в положении стоя — статическая атаксия. Мозжечковая атаксия может быть и статической и динамической.
Причины
Этот клинический синдром связан с поражениями мозжечка. Надо сказать, что клетки мозжечка очень чувствительны к раздражающим факторам, и очень трудно выделить какой-то один из них.
Клетки Пуркинье — основные функциональные элементы мозжечка — гибнут при воздействии даже небольших доз алкоголя, очень чувствительны к никотину, к другим интоксикациям. Поэтому всегда трудно предсказать, что может привести к развитию атаксии и каков ее риск у данного человека вообще.
МА нередко возникает при опухолях, травмах и инсультах, особенно в зоне мозжечка, инфекциях мозговых оболочек, при рассеянном склерозе, хронических интоксикациях. Считается, что имеются наследственные причины развития мозжечковой атаксии, но патогенез до сих пор не известен.
Симптомы
Если ведущим проявлением мозжечковой атаксии являются статические нарушения, то для больного типична поза в положении стоя: он широко расставляет ноги, балансирует руками, избегает поворотов и наклонов головы и туловища. Если подтолкнуть его или заставить сдвинуть ноги, то он упадет, даже не заметив, что падает.
При динамических расстройствах картина тоже типична: своеобразная походка, которая так и называется — «мозжечковая». Ноги больного широко расставлены, напряжены, он старается их не сгибать, идет как на ходулях. Туловище при этом выпрямлено, даже немного запрокинуто назад. На поворотах больного «заносит», вплоть до падения, амплитуда качания при перестановке ног очень широкая (дисметрия).
Со временем развивается адиадохокинез (больной не в состоянии чередовать движения, например, он не сможет ритмично дотрагиваться до кончика носа, чередуя при этом указательные пальцы обеих рук). Ухудшается речь, почерк, лицо становится маскообразным за счет обеднения мимики. Нередко таких больных принимают за пьяных, из-за чего не оказывают своевременную помощь.
Больные жалуются на боли в конечностях, пояснице, шее. Мышечный тонус повышен, возможны судорожные подергивания. Довольно типичен птоз, сходящееся косоглазие с диплопией, нистагмом, головокружением при попытке сконцентрировать взгляд, снижение остроты зрения. Развиваются нервно-психические расстройства, депрессия.
Диагноз и лечение
При проведении полного комплекса исследований диагноз не вызывает затруднений. Необходимы функциональные пробы, оценка сухожильных рефлексов, исследования крови и ликвора. Назначают КТ, УЗИ и допплерографию головного мозга, тщательно собирается анамнез.
Лечение чаще всего симптоматическое, за исключением случаев мозжечковой атаксии при инфекциях, когда обязательно лечение основного, инфекционного заболевания. Назначают препараты, улучшающие кровоснабжение мозга, ноотропы, бетасерк и другие препараты бетагистина. Иногда снизить выраженность симптомов помогает специальная гимнастика, массаж, физиотерапевтическое лечение.




